Ecografia Doppler a arterelor principale ale capului. Ateroscleroza arterelor principale ale capului.
Ecografia este acum considerată unul dintre cele mai populare studii instrumentale care ajută la diagnosticare. Ecografia trunchiului vase de sânge vă va permite să determinați natura mișcării sângelui și starea vaselor de sânge ale creierului.
UZDG MAG este un studiu tip combinat, care combină ultrasunetele clasice cu utilizarea efectului Doppler. Acest lucru va verifica starea vaselor de sânge, precum și mișcarea sângelui prin ele în creier.
O angiografie de tip ultrasunete este efectuată cu ajutorul undelor sonore care pătrund adânc în corp corpul uman. În acest caz, pacientul nu simte nimic. Undele pe care urechea umană nu le poate auzi sunt emise și apoi captate de un senzor special conceput. Când informațiile sunt reflectate de pe pereți, computerul le transformă într-o imagine bidimensională în alb și negru. Doppler-ul va afișa celule roșii din sânge (imagine color) pe măsură ce se deplasează prin vas. Dacă suprapuneți ambele rezultate unul peste altul, obțineți o imagine cu ultrasunete.
Obiectivele examinării arterelor de tip principal:
- detectarea unei anomalii de tip congenital în cercul de artere care sunt responsabile de alimentarea cu sânge a creierului
- determinarea proceselor de natură stenozantă și a stării angiospastice, precum și a ocluziei (toate aceste procese afectează accesul oxigenului la țesuturi)
- identificarea impactului bolilor tip cronic asupra circulației sângelui în creier
- studiul patologiilor vaselor cercului lui Willis
- determinarea tonusului vascular și reactivitatea acestora
- depistarea anevrismului
- reglementare și control al calității masuri terapeutice menită să îmbunătățească circulația sângelui în creier
După ce toate datele sunt primite, medicul va putea trage concluzii despre necesitatea tratamentului de la un alt specialist, programare examinare suplimentară sau proceduri medicale. Datorită faptului că datele vin imediat, este ușor de stabilit impactul bolii și tratamentul acesteia asupra fluxului sanguin.
Indicații pentru studiu
 O astfel de examinare a vaselor de sânge nu este considerată periculoasă și nu provoacă durere și disconfort. Cu toate acestea, pentru a-l numi, sunt necesare motive, care sunt următoarele:
O astfel de examinare a vaselor de sânge nu este considerată periculoasă și nu provoacă durere și disconfort. Cu toate acestea, pentru a-l numi, sunt necesare motive, care sunt următoarele:
- dureri de cap de orice tip, inclusiv cele cauzate de encefalopatie, migrene
- dureri de gat
- tulburări vestibulare
- probleme cu vederea (pentrunderea) și auzul (zgomote străine)
- factori care cauzează tulburări vasculare (de exemplu, această listă include diabetul, obezitatea, fumatul, distonia etc.)
- intervenție chirurgicală în zona miocardului;
- operatie la gat
- leziuni cerebrale traumatice (vânătăi grave și comoție cerebrală severă;
- simptome evidente ale unui accident vascular cerebral
- complicații după comprimarea și obliterarea vaselor de sânge din cauza osteocondrozei cervicale coloanei vertebrale sau procese oncologice în zona cervicală
- anomalii de natură congenitală la nivelul coloanei vertebrale (mai precis, în regiunea cervicală)
Metodologie
Ecografia vaselor principale vă permite să aflați starea fluxului sanguin în vasele de orice dimensiune. Această tehnică de cercetare este considerată neinvazivă, deci nu este necesară încălcarea integrității structurilor (ca în laparoscopie). Din acest motiv, ultrasunetele este cea mai mare procedură convenabilă atât pentru medic cât și pentru pacient. În plus, nu trebuie să efectuați manipulări complexe. Procedura nu are contraindicații.
Nu necesită pregătire lungă și complicată. Dacă o persoană ia medicamente, atunci puteți continua să faceți acest lucru. modelul obișnuit dar trebuie să-i spuneți medicului dumneavoastră. Pacientul trebuie să se întindă pe canapea, întins pe spate, și să se scoată hainele de pe gât. De obicei, oamenii sunt interesați de motivul pentru care exact gâtul trebuie să fie expus dacă se efectuează un studiu al vaselor capului. Acest lucru se datorează faptului că arterele și venele trec prin gât, motiv pentru care sunt numite principale.
Medicul va conduce dispozitivul, care este aplicat gel special care îmbunătățește transmisia sunetului. În plus, este mai ușor să conduceți senzorul peste piele. Datorită amplasării scanerului în planuri diferite, este posibil să se evalueze arterele spinale, arterele carotide, precum și venele spinale și jugulare.
Procedura durează de obicei 30-60 de minute. Un astfel de studiu poate fi făcut la orice vârstă, chiar și la sugari. Acest lucru se datorează faptului că radiațiile nu afectează corpul pacientului. Studiul se desfășoară în acest moment (fără întârziere), astfel încât rezultatele vor fi cunoscute imediat.
Metode de diagnostic de bază
Ecografia vasculară nu este singura opțiune pentru studierea stării fluxului sanguin în gât și vasele capului. Este o metodă complexă de tip ultrasonic, care se concentrează pe cel mai complet diagnostic al vaselor cerebrale. Ecografia în zona gâtului și a capului este:
- Scanare triplex
- studiu duplex
Este necesar să alegeți o tehnică în funcție de obiectivele studiului, patologie și alte câteva nuanțe. Un tip de studiu duplex va ajuta la verificarea nu numai a fluxului sanguin, ci și a pereților vaselor de sânge. Se folosește principiul ecolocației. Ca rezultat, se va obține o imagine bidimensională. Jocul în ele poate fi studiat din diferite unghiuri.
 Cercetarea de tip triplex este auxiliară în raport cu duplexul. Se dovedește o imagine color care arată circulația sângelui. Conform acestui program, puteți verifica direcția, viteza și alți indicatori.
Cercetarea de tip triplex este auxiliară în raport cu duplexul. Se dovedește o imagine color care arată circulația sângelui. Conform acestui program, puteți verifica direcția, viteza și alți indicatori.
Ambele metode sunt considerate a fi vizualizate, deoarece combinația lor ajută la identificarea cu precizie a cursului vaselor de sânge, a structurii, diametrului, a prezenței problemelor de perete, a diferitelor anomalii și a plăcilor aterosclerotice.
Ecografia BCS este destul de informativă și metoda exacta, care vă permite să identificați anomalii la nivelul gâtului și al capului. Ecografia BCA este aceeași cu ultrasunetele BCA În general, BCA și BCA sunt artere de tip brahiocefalic (tulpina). Metoda este folosită pentru a studia arterele marime mare, care se ramifică din aortă și duc sângele la creier. Există trei artere de tip brahiocefalic: carotidă, sub claviculă și în coloană.
Ce arată studiul
UZDG MAG ajută la studiul sunetelor pe care le reflectă vasele. În timpul studiului, dispozitivul captează frecvențele semnalului ultrasonic, care se schimbă atunci când este reflectat de corpurile în mișcare. Dispozitivul se bazează pe efectul Doppler. Acesta este un aparat de tip locație care ajută la examinarea semnalelor care sunt trimise unei persoane pentru a sonda zona. Parametrii Doppler pot varia în funcție de diferite feluri anomalii. Prezența lor în zona examinată poate indica următoarele puncte:
- Cu ocluzie, nivelul circulației sanguine scade la zero;
- Patologii privind structura vor avea diferite variante dopplerografii în zona care are încălcări;
- Dacă spațiul vasului se îngustează, atunci fluxul sanguin se va accelera.
Această procedură ajută la determinarea cât de sinuos este vasul, ce fel de lumen are și dacă există îngustari. De asemenea, puteți determina integritatea vasului, starea pereților acestuia, nivelul de funcționalitate al sistemului de supape pe vene. Dacă există sigilii sau proeminențe, atunci vor fi și ele vizibile. Toate defectele vor fi imediat vizibile. De asemenea, se va putea face o evaluare a parametrilor fluxului sanguin: turbulența, viteza și, în general, prezența acesteia.
Decriptarea datelor
Angiografia cu ultrasunete este considerată a fi foarte precisă, dar în același timp o metodă „oarbă”, deoarece. vizualizarea completă a vaselor de sânge nu va funcționa. Curentul din vasele de tip principal poate fi împărțit în parabolic și turbulent. În primul caz, fluxurile nu se vor amesteca, deoarece se deplasează la diferite niveluri de viteză. Turbulent se formează datorită faptului că unele celule roșii din sânge se mișcă aleatoriu. Ca rezultat, dopplerografia va afișa două momente importante: totalitatea eritrocitelor și acele zone în care au viteze diferite. Aceste fluxuri pot fi evaluate calitativ și cantitativ (viteză, vâscozitate, mobilitate, reactivitate).
Uneori datele pe care medicul le-a primit în starea de calm a pacientului nu sunt suficiente. Apoi trebuie să-ți ții respirația, să faci un test de tip de inhalare, să comprimați artera carotidă și să luați nitroglicerină.
Un astfel de studiu va ajuta la identificarea diferitelor anomalii ale creierului. Procedura este considerată destul de precisă. Folosește atât metoda cu ultrasunete, cât și efectul Doppler. În plus, o astfel de angiografie este complet nedureroasă și nu necesită pregătire prealabilă serioasă.
Leziuni aterosclerotice ale aortei și arterelor principale ale capului, superioare și extremitati mai joase manifestată prin tulburări hemodinamice în aceste zone anatomice, ca urmare a scăderii extensibilității și îngustării lumenului arterelor mari și mijlocii datorită infiltrației lipidice a membranei lor interne și creșterii țesutului conjunctiv în pereții acestora.
ÎN cazuri individuale(mai des cu ateroscleroza aortei), structurile elastice ale peretelui arterei afectate sunt distruse și se observă expansiunea anevrismală a acesteia. Manifestările clinice ale aterosclerozei sunt determinate de localizarea și gradul stenozei arteriale, blocarea acestora de către mase trombotice, prezența complicațiilor precum tromboembolismul, delaminarea sau ruptura unui anevrism.
În prezent, au fost descriși peste 200 de factori care contribuie la apariția aterosclerozei sau afectează negativ evoluția acesteia (inclusiv prezența unor boli precum diabetul zaharat, guta, psoriazisul etc.), cu toate acestea cea mai mare valoare, cu excepția hiper- și dislipoproteinemiei, au hipertensiune arteriala, obezitate, insuficientă activitate fizicași fumatul - sunt clasificați ca așa-numiții factori de risc majori pentru dezvoltarea aterosclerozei (este considerat deosebit de ridicat atunci când doi sau mai mulți dintre acești factori sunt combinați).
Leziune aterosclerotică a aortei cu semnificativă compactarea pereților săi limitează rolul întinderii lor sistolice cu sânge, drept urmare tensiunea arterială diastolică scade, iar tensiunea arterială sistolică crește. Cel mai complicații periculoase apar odată cu dezvoltarea anevrismului de aortă - delaminare și ruptură.
Leziuni aterosclerotice ale arterelor creierul şi arterelor extracraniene, hrănirea creierului (carotide, vertebrate), se manifestă prin scăderea memoriei, mai ales pentru evenimentele recente, sunt posibile amețeli, perioade de tulburare a conștiinței. Se observă modificări de personalitate: trăsăturile de caracter premorbide sunt ascuțite: o persoană sensibilă devine plângoasă, slabă de inimă; iritabil - agresiv etc. Ateroscleroză severă arterelor cerebrale predispune la dezvoltarea accidentului vascular cerebral, mai ales atunci când este combinat cu hipertensiunea arterială.
Leziuni aterosclerotice ale arterelor extremităților observată mai des în vasele picioarelor. Cel mai adesea, obliterarea sau ocluzia se dezvoltă la locul divizării aortei abdominale în arterele iliace, mai rar sunt afectate arterele femurale și arterele de calibru mai mic. Apare ocluzia acută dureri severe la unul sau ambele picioare, albire și răceală și marmorare a pielii.
Odată cu creșterea lentă a obliterării, atunci când colateralele se dezvoltă în jurul arterelor afectate, există o așa-numită claudicație intermitentă la mers și se oprește aproape imediat după oprire. Din timp stadiile leziunilor aterosclerotice ale aortei și arterelor principale ale capului, extremităților superioare și inferioare posibilă dezvoltare inversă plăci de colesterolîn timp ce urmează o dietă, luând statine, hemosorpție.
Cu stenoze semnificative, blocaje sau anevrisme ale arterelor mari, este indicat tratamentul chirurgical.
Ecografia vaselor gâtului (angioscanarea duplex a arterelor principale ale capului)
Costul scanării duplex a vaselor principale ale gâtului este de 200 UAH. Prețul include examinarea vaselor bazinului arterelor carotide și vertebrale, căilor de evacuare venoasă și teste funcționale. Raport detaliat asupra studiului, tipărirea imaginilor și înregistrarea pe suport electronic.
Acțiune: la examinarea vaselor capului și gâtului (scanare duplex) - ecocardiografie (ecografia inimii) - gratuit! Economisiți 250 grivne!
Obiectivele ecografiei vaselor gâtului
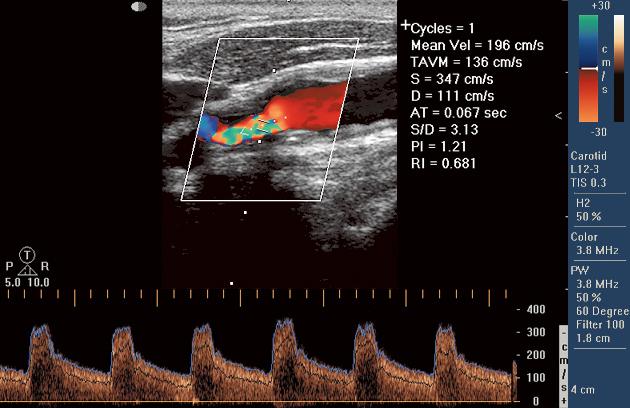
Ecografia vaselor gâtului este utilizată pentru a diagnostica modificările vaselor de sânge. care pleacă de la arcul aortic și transportă sânge către creier, mușchii gâtului și capului și către glanda tiroida. Ecografia vaselor gâtului vă permite să diagnosticați modificări în artere precum trunchiul brahiocefalic din dreapta, arterele carotide comune pe ambele părți, arterele vertebrale pe ambele părți, arterele carotide externe și interne pe ambele părți. Cu ultrasunete ale vaselor gâtului, diametrul arterelor, starea pereților vaselor, modificări ale lumenului datorită prezenței cheagurilor de sânge, boli ale peretelui vaselor, plăci aterosclerotice sau comprimare a vaselor din exteriorul sunt evaluate. Pot fi diagnosticate anomalii în structura vaselor de sânge - de exemplu, tortuozitatea patologică, absența unui vas, îngustarea sau extinderea acestuia. Întrebare principală, care este stabilit atunci când se prescrie o ecografie a vaselor gâtului, o evaluare a capacității vaselor de a furniza nutriție creierului. Orice proces care are loc atât în interiorul vasului, cât și din exterior poate duce la o îngustare a lumenului arterei - stenoză sau la închiderea completă a lumenului vasului - ocluzie. Sarcina ecografiei vasului este de a evalua gradul de stenoză, iar în caz de ocluzie - de a evalua dezvoltarea sistemului circulator colateral. Sistemul circulator colateral se dezvoltă prin apariția rutelor de ocolire pentru livrarea sângelui în acele zone care au fost furnizate de artera înfundată. Cel mai frapant exemplu este ateroscleroza arterei subclaviei, atunci când alimentarea cu sânge a mâinii este efectuată prin artera vertebrală și mișcările mâinii pot provoca o deteriorare a aportului de sânge a creierului. Pentru a diagnostica această afecțiune, este necesar să se cunoască nu numai diametrul vaselor gâtului, ci și direcția fluxului de sânge în ele. Cu ultrasunete ale vaselor gâtului, sunt evaluate caracteristicile fluxului sanguin - viteza de mișcare a sângelui prin vase, natura fluxului sanguin (laminar sau turbulent), modificări ale vitezei prin zone diferite vas, elasticitatea peretelui vasului, simetria tuturor caracteristicilor de mai sus pe ambele părți.
Un astfel de studiu al vaselor gâtului se numește angioscanare duplex, deoarece un studiu este utilizat simultan într-un mod bidimensional și în modul Doppler (color și/sau spectral).
Evaluarea îngustării arterelor cu ultrasunete a vaselor gâtului
Următoarele criterii au fost recomandate de Societatea Americană de Radiologie în 2003 pentru a evalua gradul de stenoză carotidiană:
- Norma - viteza sistolica de varf in interior artera carotida nu depășește 125 cm/s, în timp ce plăcile sau îngroșarea stratului interior al vasului nu sunt vizualizate
- Stenoza de la 50-69% - viteza maxima sistolica este de 125-230 cm/s
- Mai mult de 70% stenoză - viteza sistolica maximă peste 230 cm/s
- Stenoză de peste 90% - la scanarea duplex, se înregistrează o îngustare semnificativă a lumenului vasului și o scădere a vitezei fluxului sanguin
- Cu ocluzia completă (blocarea) vasului, fluxul sanguin nu este înregistrat.
- De importanță secundară este determinarea raportului vitezei sistolice de vârf în arterele carotide interne și comune. Cu stenoza arterei carotide interne, raportul crește de mai mult de 3 ori. Calculul acestui raport este util în special la pacienții cu insuficiență cardiacă și o scădere a fracției de ejecție a mușchiului inimii (ventriculul stâng al inimii). Din aceleași motive, este necesar să se măsoare tensiune arteriala pe ambele mâini ale pacientului înainte de examinare.
Criterii de prognostic pentru ecografie a vaselor gâtului
Pe aparatele moderne cu rezoluție înaltă cu ultrasunete ale vaselor gâtului se evaluează starea complexului intima-media. Acesta este stratul cel mai interior al vaselor arteriale, care începe mai întâi să se schimbe în ateroscleroză. O modificare a grosimii și structurii complexului intima-media este un semn de prognostic foarte important în ecografie a vaselor gâtului. Se crede că excesul de grosime a complexului intima-media în artera carotidă comună peste 0,87 mm, iar în artera carotidă internă mai mult de 0,9 mm este un factor care este asociat cu Risc ridicat boli cardiovasculare (infarct miocardic și accident vascular cerebral). Figurat vorbind, evaluarea grosimii complexului intima-media din arterele carotide este o fereastră în care se poate analiza diagnosticul leziunilor aterosclerotice ale tuturor vaselor. Valoarea grosimii maxime a acestui complex variază în funcție de sex, vârstă și rasă.

Ce poate fi detectat cu ultrasunete ale vaselor gâtului
Cea mai frecventă patologie detectată prin ultrasunete a vaselor gâtului- prezența plăcilor aterosclerotice în lumenul vaselor de sânge. Deoarece simptomele tulburărilor circulatorii, vizibile pentru pacient, se dezvoltă numai după ce lumenul vasului este blocat cu mai mult de 60%, procesul de formare a plăcilor și a cheagurilor de sânge poate continua. perioadă lungă de timp asimptomatică. Plăcile cu ultrasunete ale vaselor gâtului pot fi diverse formeși compoziție. Sarcina cercetătorului este de a descrie în detaliu compoziția plăcii și localizarea acesteia.
Adesea, plăcile aterosclerotice se dezintegrează, se formează trombi pe ele, care pot bloca complet lumenul arterei sau se pot desprinde, provocând blocarea altor, mai mult. vase mici. Aceste afecțiuni se termină adesea cu dezvoltarea unui accident vascular cerebral (moartea unei bucăți de țesut cerebral) din cauza unei tulburări acute. circulatia cerebrala. Accidentul vascular cerebral este o boală însoțită de o mortalitate ridicată (aproximativ 40%) și mai mult de jumătate dintre persoanele care au suferit un accident vascular cerebral devin invalide. ÎN În ultima vreme accidentele vasculare cerebrale devin din ce în ce mai frecvente la oameni Varsta frageda(până la 60 de ani).
Factori care contribuie la dezvoltarea accidentului vascular cerebral: fumatul, diabetul zaharat, hipertensiunea arterială, excesul de greutate, sexul feminin, prezența boală asemănătoare cu rude de sânge.
Dacă astfel de factori sunt prezenți la o persoană, trebuie să se supună unui studiu al vaselor gâtului cât mai devreme posibil. De asemenea, trebuie făcut un studiu al vaselor gâtului dacă ești îngrijorat de amețeli, dureri de cap cronice, tulburări de coordonare, memorie și vorbire.
Cazurile rare care sunt diagnosticate cu ultrasunete ale vaselor gâtului sunt disecția peretelui arterei carotide - desprinderea secțiunii sale cu tromboză ulterioară.
Informația obligatorie obținută cu ultrasunete a vaselor gâtului este studiul volumului de sânge care intră în creier prin toate vasele gâtului într-o unitate de timp. Aprovizionare adecvată cu sânge a creierului factor principal, de care se ține cont la evaluarea patologiei circulației cerebrale. Normal la persoana sanatoasa aproximativ 15% din sângele pe care inima îl pompează pe minut pătrunde în vasele creierului. Cu ajutorul ultrasunetelor vaselor gâtului, puteți calcula foarte precis cât de mult sânge intră în creier. Pentru a face acest lucru, adunați viteza fluxului sanguin volumetric în toate cele patru vase care alimentează creierul, și anume în arterele carotide interne și în arterele vertebrale de ambele părți. Un studiu realizat corect abordează cu acuratețe rezultatele obținute în timpul tomografiei cu emisie de pozitroni.
Pregătirea și realizarea studiului
Pregătirea pentru ecografie a vaselor gâtului nu este necesară. Este necesar doar, dacă este posibil, să refuzați să luați medicamente care afectează tensiunea arterială.
În timpul studiului, pacientul nu experimentează niciun inconvenient sau durere. Studiul vaselor gâtului se realizează în mai multe planuri, mai întâi în alb-negru, apoi se procedează la scanare duplex și Doppler puls. În același timp, se evaluează mai întâi forma vasului și geometria acestuia, se măsoară dimensiunile și zonele liniare în prezența stenozelor. Doppler-ul color este utilizat în primul rând pentru a diagnostica plăcile care sunt invizibile în alb și negru. La viteze mici fluxul sanguin, de exemplu, cu ocluzia aproape completă a vasului, se utilizează power Doppler. Cu ajutorul Doppler pulsat se efectuează măsurători ale vitezei liniare și volumetrice ale fluxului sanguin.
Foarte des, ultrasunetele vaselor gâtului sunt efectuate ca un studiu premergător ecografiei vaselor creierului. Acest lucru se datorează faptului că atunci când se caută cauzele accidentului vascular cerebral, la început este mai logic să se asigure că suficient sânge.
consultație femei Natalia Petryk 2©08-2015
LEZIUNEA ATEROSCLEROTICĂ A ARTERELOR PRINCIPALE ALE CAPULUI
INDICAȚII PENTRU TRATAMENT CHIRURGICAL
Printre boli vasculare accidentul vascular cerebral ocupă unul dintre primele locuri atât în frecvența apariției și severitatea cursului, cât și în ceea ce privește invaliditatea și mortalitatea.
În Rusia, 35 de persoane la 10 mii din populație suferă de accidente cerebrovasculare în fiecare an, adică. până la 700 de mii pe an și loc de frunte printre acestea se numără și accidentul vascular cerebral ischemic. În prezent, peste 1 milion de persoane din țară sunt cu handicap grav din cauza accident vascular cerebral. Numai la Moscova, în ultimii cinci ani, accidentele cerebrovasculare ischemice au crescut cu 40%. Mortalitatea după un accident vascular cerebral rămâne ridicată și se ridică la 30-35 la sută. Doar 10-20 la sută. pacienții care au supraviețuit stadiului acut al bolii sunt reluați la muncă, restul devin invalidi cu deficite neurologice persistente. Acum, în ceea ce privește gravitatea pierderilor economice, accidentul vascular cerebral a ocupat ferm primul loc, depășind chiar și infarctul miocardic. costurile de tratament și Securitate Socială pacienții care au avut un accident vascular cerebral sunt uriași; în SUA, de exemplu, acestea se ridică la 7,5 miliarde de dolari pe an.
Faptul însuși al dezvoltării accidentului vascular cerebral ischemic nu poate fi considerat ca o indicație pentru intervenția chirurgicală. În special, un accident vascular cerebral care s-a dezvoltat ca urmare a unei embolii materiale pe fondul endocarditei sau al aterosclerozei difuze astăzi nu are perspective reale de tratament chirurgical. Metodele de revascularizare la nivel pial-capilar al patului arterial nu au depășit încă sfera laboratoarelor experimentale, iar sarcina principală pentru tratamentul acestei categorii de pacienți revine spitalului neurologic.
Interventie chirurgicala accidentul vascular cerebral, care a fost rezultatul deteriorării vaselor mari intracraniene, este adesea posibil prin crearea șunturilor de bypass - impunerea de anastomoze extra-intracraniene în spitalele neurochirurgicale și vasculare.
Tratamentul accidentului vascular cerebral datorat patologiei vaselor mari extracraniene este una dintre cele mai importante sarcini. Chirurgie vasculară si neurochirurgie.
Problema tratamentului chirurgical al leziunilor aterosclerotice ale arterelor principale în stadiul „pre-accident vascular cerebral”, când pacienții suferă doar atacuri ischemice tranzitorii sau au o lipsă de aport de sânge a creierului, merită o atenție specială.
Etapa actuală de rezolvare a problemelor de diagnosticare și tratare a AVC cerebral este caracterizată printr-o rezoluție destul de mare. complex de diagnosticși echipamente de operare. În același timp, arsenalul medicamentele impactul asupra legăturilor patogenetice ale accidentului vascular cerebral nu a suferit modificări semnificative. Această împrejurare a condus la o creștere semnificativă a rolului metodelor chirurgicale pentru tratamentul bolilor vaselor creierului și a arterelor principale ale capului, a căror consecință sau complicație este un accident vascular cerebral. Intervențiile chirurgicale de natură revascularizantă ocupă un loc semnificativ și, în unele cazuri, un loc de frunte în tratamentul complex al tulburărilor circulației cerebrale și al efectelor reziduale ale acestora, îndeplinind cu succes sarcina de a restabili funcția cerebrală afectată și de a optimiza fluxul sanguin cerebral.
A realizat studii de rezultat multicentre tratament complex AVC cerebral în Europa (European Trial of Carotid Surgery - ECST), în America de Nord cu participarea mai multor centre europene (North American Symptomatic Carotid Endarterectomy Trial -NASCET). În plus, un al treilea studiu (Asymptomatic Carotid Atherosclerosis Study - ACAS) a fost efectuat în rândul persoanelor cu ateroscleroză carotidiană fără simptome cerebrale concomitente în centre nord-americane. Aceste studii, fiecare dintre ele incluse cel puțin 1,5 mii de cazuri, au făcut posibilă formularea indicațiilor pentru corectarea chirurgicală a arterelor principale ale capului. Pe baza studiilor randomizate, au fost comparate două tratamente: endarterectomia carotidiană în combinație cu profilaxia medicamentoasă accident vascular cerebral și numai tratament medicamentos. Avantajul neîndoielnic al endarterectomiei carotidiene a fost dovedit, în special cu creșterea gradului de stenoză la pacienții cu manifestari clinice discirculația în bazinul arterei carotide interne, toate celelalte fiind egale. În cursul asimptomatic al bolii, profilaxia chirurgicală oferă o ușoară, dar statistic scadere semnificativa frecvența accidentului vascular cerebral la persoanele cu o îngustare a diametrului arterei carotide interne cu mai mult de 60 la sută.
Tratamentul și monitorizarea clinică a pacienților cu patologie cerebrovasculară cauzată de leziuni ale arterelor principale ale capului trebuie efectuate sub supravegherea neurologilor - neurochirurgi și chirurgi vasculari.
Algoritmul de diagnostic include examen fizic și neurologic, ecografie Doppler a principalelor vase extra- și intracraniene, scanare duplex; tomografia computerizată a creierului sau imagistica prin rezonanță magnetică a creierului, angiografie selectivă cerebrală; studiul hemodinamicii centrale, funcția respirației externe, rinichii; studii biochimice și clinice de laborator.
Volum studii de diagnosticîn stadiul ambulatoriu, poate fi redusă la pacienții cu atacuri tranzitorii repetate și tromboză acută a arterelor retiniene în prezența stenozei Doppler semnificativ hemodinamic a arterelor principale ale capului (MAH) care alimentează acest bazin, până când medicul cardiolog evaluează tolerabilitatea. a operațiunii.
În cazurile de patologie cerebrovasculară acută sau progresivă, circuitul integrativ trebuie redus semnificativ, iar astfel de pacienți sunt îndrumați de la clinică la un departament specializat în regim de urgență.
Pacienții cu manifestări clinice de insuficiență cerebrovasculară, în funcție de rezultatele examinării, ar trebui să fie repartizați în grupuri de tratament conservator sau chirurgical.
Pacienții cu diferite tipuri de leziuni ale bazinelor carotide și vertebrobazilare sunt supuși tratamentului chirurgical. Au fost determinate indicații și contraindicații absolute și relative pentru metodele chirurgicale de tratament.
Indicații absolute pentru endarterectomia carotidiană (CEAE):
- stenoza carotidiană cu o clinică de atacuri ischemice tranzitorii sau manifestări de decompensare a encefalopatiei discirculatorii (la pacienții cu stenoză ipsilaterală severă, mai mare de 70 la sută, care a dus la accident cerebrovascular și infarct cerebral).
- prezența unei plăci eterogene la gura arterei carotide interne a ICA, chiar și cu stenoză asimptomatică.
În acest grup, trebuie luați în considerare și factorii de risc pentru accident vascular cerebral, cum ar fi vârsta, hipertensiunea arterială, nivel ridicat lipide din sânge, fumat, diabet.
Indicații relative pentru CEAE:
- stenoze asimptomatice (până la 70 la sută) ale arterelor carotide;
- stenoză asimptomatică a arterelor carotide cu semne Doppler de stenoză de peste 90%;
stenoze ale arterelor carotide de la 30 la 69 la sută. cu manifestări neurologice;
stenoză carotidiană rapid progresivă (pacienți care au avut stenoză asimptomatică în urmă cu șase luni);
stenoză carotidiană severă cu simptome neurologice ipsilaterale și tromboză carotidiană contralaterală;
stenoza carotidiană macroscopică cu singurul simptom - amorroză fugax ipsilaterală;
stenoză carotidiană severă complicată de un accident vascular cerebral cu manifestări de hemipareză sau afazie (nu mai devreme de o lună după accident vascular cerebral);
stenoză carotidiană aspră cu un accident vascular cerebral complet în bazinul arterei afectate;
stenoză carotidiană severă cu simptome ipsilaterale și cauza embologenă cardiacă de accident vascular cerebral (confirmată prin ecocardiografie sau fibrilație atrială);
stenoză carotidiană severă, asimptomatică înainte de intervenția chirurgicală de bypass coronarian.
Contraindicații pentru endarterectomia carotidiană:
- stenoza carotidiană mai mică de 30%. cu deficit neurologic ipsilateral;
- tromboza arterei carotide cu simptome neurologice ipsilaterale;
simptome non-emisferice precum durere de cap, oboseală crescută, sincopă etc. cu stenoză carotidiană severă verificată;
- atacuri ischemice tranzitorii în bazinul vertebrobazilar;
- stenoză carotidiană severă cu simptome de afectare a emisferei opuse a creierului;
- stenoză carotidiană severă cu ipsilateral accident vascular cerebral sever cu hemiplegie și/sau comă;
Stenoza carotidiană aspră cu simptome ipsilaterale și comorbiditate severă (metastaze canceroase, leziuni organice ale SNC etc.).
Există mai multe tipuri de endarterectomie carotidiană - deschisă, eversivă, diverse opțiuni proteze arteriale folosind vene și proteze (homo și heterotransplant). Alegerea metodei de operare depinde de gradul de deteriorare a bazinului carotidian, lungimea acestuia. Cele mai optime sunt endarterectomia directă și eversivă - cu cea din urmă, timpul de operație este redus semnificativ, iar parametrii geometrici ai vasului reconstruit, de asemenea, se modifică minim.
Pentru o protecție adecvată a creierului în timpul endarterectomiei carotide, este necesar să se efectueze selecție atentă pacienti, tehnica chirurgicala rapida, anestezie generala, heparinizare sistemica, monitorizare Doppler in perioada pre si intraoperatorie. În unele cazuri, este necesară utilizarea unui șunt intraluminal temporar, ale cărui indicații sunt următoarele:
1) ocluzia contralaterală a arterei carotide interne;
2) stenoză severă sau ocluzie a arterei vertebrale sau bazilare cu un cerc inferior de Willis (absența PsoA sau a segmentului A1).
3) toleranță scăzută a creierului la ischemie chiar și pe fondul microanastomozei extra-intracraniene suprapuse preventive.
Indicații pentru reconstrucția arterei vertebrale:
Simptome ale hemodinamicii instabile în bazinul vertebrobazilar:
- stenoza arterei vertebrale dominante peste 75%;
- proces stenotic cu același grad de stenoză a ambelor artere vertebrale;
- ocluzia segmentară a celui de-al doilea segment al arterei vertebrale în prezența hipoplaziei celuilalt.
2. Clinica de discirculație tulpină a genezei tromboembolice în identificarea sursei emboliei din artera vertebrală.
3. Stenoza bazinului carotidian, supusă reconstrucției în prezența patologiei în bazinul vertebrobazilar, enumerate la paragraful 1.
4. Afectarea semnificativă a compresiei extravasale a fluxului sanguin vertebral (coasta cervicală, anomalie Kimmerle, cauze necovertebrale și alte cauze spondilogene).
Reconstrucția chirurgicală a patologiei primului segment al arterei vertebrale constă într-o endarterectomie standard a orificiului arterei prin accesul supraclavicular, iar dacă este imposibil de efectuat (cu o leziune extinsă a arterelor vertebrale și/sau subclaviare), este necesar să se utilizeze metode de deplasare a arterei - anastomoză vertebral-carotidiană (bypass) etc.
Indicații pentru tratamentul chirurgical al leziunilor arterei subclaviei:
1. Prezența unor fenomene de „furt” intracerebral, constând în semne de ischemie în bazinul vertebrobazilar și/sau membrului superior. Semne de leziuni combinate ale arterelor carotide și vertebrobazilare în același timp.
Cel mai comun mecanism de formare a acestor simptome este orice limitare severă a fluxului sanguin din cauza stenozei critice sau emboliei principale a vasului arterial ca urmare a ulcerației unei plăci ateromatoase.
2. Plăci aterosclerotice eterogene în primul segment al arterei subclaviei în absența manifestărilor de patologie arterială intracraniană, manifestată clinic prin discirculație vertebrobazilară.
3. Stenoze semnificative hemodinamic (75 la sută sau mai mult) ale primului segment al arterei subclaviei.
4. Leziuni asimptomatice ale primului segment al arterei subclaviei (>75 la suta din diametrul acesteia) la pacientii care sunt indicati pentru anastomoza mamar-coronariana pentru prevenirea dezvoltarii sindromului de „furt” coronaro-mamar-subclaviei.
5. Revascularizarea arterei subclaviere este indicată și la pacienții care au suferit anastomoză mamar-coronariană, iar progresia bolii coronariene este asociată cu apariția fenomenului de „furt” coronaro-mamar-subclavie.
6. Ocluzii bilaterale asimptomatice ale arterei subclaviei pentru a crea un flux sanguin principal adecvat la pacientii care sunt indicati pentru hemodializa sistemica sau bypass femural subclavian (axial).
Alegerea între accesul transsternal și supraclavicular depinde de localizarea segmentelor deteriorate ale trunchiului principal. Cu un fizic astenic și o alimentație moderată a pacientului, este de preferat să se impună o anastomoză carotido-subclavie. La persoanele cu un fizic normostenic sau hiperstenic pe fondul unei nutriții sporite, este de preferat să se utilizeze proteze carotide-subclaviei.
Indicații pentru anastomoza extra-intracraniană:
- tromboză ICA cu epuizarea rezervelor de circulație colaterală;
- stenoza semnificativa hemodinamic a segmentelor intracraniene din bazinele arterelor cerebrale medii, anterioare sau posterioare;
ca prim pas înainte endarterectomie carotidiană pe partea ipsilaterală în absența unui flux sanguin colateral adecvat în cercul lui Willis;
- cu leziuni tandem ale arterei carotide interne cu grad scăzut de toleranţă cerebrală la ischemie, când este indicat tratamentul chirurgical în mai multe etape;
— în cazul stenozelor bicarotide cu leziune tandem a uneia dintre carotide: în primul rând, prima etapă este restabilirea permeabilității adecvate a arterei carotide, contralaterală leziunii tandem, apoi impunerea treptată a EICMA.
Angioplastia endovasculară cu raze X trebuie efectuată numai cu echipament tehnic adecvat. Este de preferat să se folosească angioplastia endovasculară pentru stenozele locale.
Evaluarea riguroasă a indicațiilor și contraindicațiilor la tratament chirurgical, detalierea etapelor operației, disponibilitatea unei echipe chirurgicale specializate înalt echipate din punct de vedere tehnic, monitorizarea intraoperatorie a hemodinamicii cerebrale, suportul adecvat de resuscitare sunt principalii factori care minimizează riscul de complicații postoperatorii și reface în mod adecvat perfuzia cerebrală.
În concluzie, trebuie menționat că tratamentul patologiei cerebrovasculare acute și cronice, desigur, ar trebui efectuat prin metode general acceptate. Fără îndoială, prioritatea terapiei tradiționale în tratamentul acestei categorii de pacienți.
Experiența arată că există o categorie strict definită de pacienți cu patologie sistem vascular arterele principale ale capului, care este, fără îndoială, inclusă în grupul de risc pentru dezvoltarea cerebrală accident vascular sau suferă deja de tulburări cerebrale discirculatorii, al căror tratament optim poate fi realizat doar prin intervenție chirurgicală. Studiile internaționale de cooperare au confirmat avantajul neîndoielnic al tratamentului chirurgical al leziunilor stenozante ale arterelor principale ale capului pentru a preveni dezvoltarea unui accident vascular cerebral sau progresia acestuia.
Abordarea clinică corectă a acestui grup de pacienți poate fi decisivă în prevenirea dezvoltării bolii, menținerea calității vieții și a vieții însăși, dacă problema diagnosticului și indicațiilor pentru tratamentul chirurgical este rezolvată în timp util. Alegerea indicațiilor pentru intervenție chirurgicală, cea mai adecvată metoda chirurgicala corectarea, prevenirea complicațiilor postoperatorii depinde în mare măsură atât de posibilitățile unui studiu detaliat proces patologic, verificarea acesteia, o evaluare strictă a contraindicațiilor la acesta și disponibilitatea unei echipe chirurgicale specializate înalt echipate și a unui ajutor adecvat de resuscitare.
Georgy MITROSHIN, șeful Centrului
Chirurgie Cardiovasculară TSVKG le.
A.A. Vishnevsky, doctor onorat al Federației Ruse.
Valery LAZAREV, cercetător principal
Departamentul Vascular al Institutului de Cercetare de Neurochirurgie
lor. N.N. Burdenko RAMS, doctor în științe medicale.
Ghenadi ANTONOV, șef departament
Angioneurochirurgia A.A.Vishnevsky CVKG,
Examenele cu ultrasunete astăzi sunt probabil cele mai frecvente dintre procedurile de diagnostic instrumental. Foarte des, medicii curant scriu cuvintele misterioase „UZDG” și „MAG” în direcție. Să vedem ce înseamnă.
Cândva, când copacii erau mari și mașinile diagnosticul cu ultrasunete cu atât mai mult, pentru studiul vaselor de sânge s-a folosit doar modul, care permite studierea fluxului sanguin. Astfel, studiile au fost numite ecografie Doppler (sau USDG), de exemplu, a arterelor (vaselor) principale ale capului.
De atunci, tehnologia nu a stat pe loc și s-a dezvoltat rapid, inclusiv în domeniul medicinei. Dispozitivele cu ultrasunete funcționează în prezent în mai multe moduri, permițându-vă să examinați diferite organe în detaliu.
Scanarea duplex cu ultrasunete a vaselor principale (arterelor) ale capului (USDS MAG) este în prezent prescrisă pentru a studia aprovizionarea cu sânge a creierului. Este o metodă simplă, relativ ieftină, neinvazivă pentru evaluarea fluxului sanguin.
Ultrasunetele MAG este utilizat pentru:
- atacuri ischemice tranzitorii,
- hipertensiune,
- malformatii vasculare,
- deficit neurologic reversibil,
- a suferit accidente vasculare cerebrale,
- ateroscleroza cerebrală.
Ecografia MAG este prescrisă și pentru osteocondroza coloanei vertebrale, tulburări de vedere, amețeli și formare pulsatorie în zonă.
Metodologia de cercetare
Nu este necesară nicio pregătire specială. Medicamentele trebuie luate ca de obicei, înainte de examinare este indicat să avertizați medicul ce luați exact. Studiul trebuie efectuat într-un mediu confortabil și calm pentru pacient și personalul medical.
Deținere examinări cu ultrasunete MAG
O întrebare frecventă a pacienților este de ce îmi gelificați gâtul atunci când este prescrisă o ecografie a vaselor capului? .. Pentru că studiul se numește ecografie a vaselor (arterelor) PRINCIPALE ale capului și trec în mod natural. Vasele capului, sau mai degrabă baza creierului (Circle of Willis), sunt studiate în timpul scanării transcraniene duplex (TDS) - scanarea ferestrelor acustice speciale în zona tâmplei, deasupra ochilor, foramen magnum etc.
Mai des, MAG cu ultrasunete este efectuată atunci când pacientul este întins pe spate. Medicul folosește un traductor liniar căruia i se aplică un gel acustic pentru a îmbunătăți transmisia sunetului și pentru a facilita alunecarea pe pielea pacientului. Prin scanare în diferite planuri se evaluează starea vaselor principale: artere carotide comune (interne și externe), artere vertebrale, precum și vene jugulare și vertebrale.
Ce arată vasele?
În primul rând, modul B ia în considerare locația vaselor, prezența deformărilor semnificative hemodinamic ale cursului lor, structura peretelui vasului, prezența ASP (plăci aterosclerotice) sau trombi în lumen. Se determină grosimea IMC, în caz contrar complexul intima-media, care corespunde membranelor interioare și medii ale arterelor, descrie gradul de diferențiere a IMC în straturi sau absența acestuia. În prezența plăcilor, sunt indicate înălțimea, lungimea, structura ecoului, conturul suprafeței, indicatorul îngustării lumenului vasului.
Când este detectat un tromb, sunt descrise locul de atașare a bazei sale, dimensiunile, structura ecoului, prezența semnelor de flotație, și anume mobilitatea secțiunii libere a trombului, ceea ce crește brusc amenințarea fragmentării - separarea trombul, blocarea ramurilor distale ale vaselor de sânge și ischemia organelor furnizate de acestea.
În plus, folosind modul Doppler color, sunt evaluate natura și direcția fluxului sanguin în arterele și venele studiate. În mod normal, sângele curge prin arterele carotide și vertebrale în direcția departe de inimă ( cufăr) până la creier, de-a lungul venelor jugulare și vertebrale - în sens invers.
Spectral Doppler vă permite, de asemenea, să evaluați natura și direcția fluxului sanguin (laminar, turbulent; anterograd, retrograd) și, în plus, să determinați o serie de caracteristici precise ale acestuia: viteze (maximum, mediu, minim; medie în timp etc. .), indici de rezistență periferică (pulsat, rezistiv), gradienți de presiune etc. Astfel, se obțin informații obiective despre fluxul sanguin din vasul studiat.
Modificări identificate
O serie de boli afectează peretele vascular, ceea ce face posibilă detectarea patologiilor specifice și nespecifice ale peretelui vasului cu ultrasunete.
Printre aceste boli, caracteristicile legate de ultrasunete includ anevrismele, tromboza vasculară, malformația arteriovenoasă și ateroscleroza stenozantă.

Anevrism al arterei carotide interne
Nu Aveți trasaturi caracteristice Procesele cu ultrasunete ale aterosclerozei nestenozante, precum și procesele de angiopatie și vasculită.
Ateroscleroza
Ateroscleroza nestenozantă duce la tulburări în IMT (complexul intimă-media) al arterelor mari, o modificare uniformă a ecogenității, pereții vasculari sunt îngroșați patologic uniform (neuniform). În același timp, creșterea îngustarii totale a lumenului din vas din cauza încălcărilor de mai sus nu depășește 20%. Grosimea peretelui vascular nu se aplică patologiei până la 0,7 mm în arterele carotide, până la 1,2 mm în zona trunchiului brahiocefalic și a gurii arterei subclaviei drepte.
Stenosing ateroscleroza determină plăci aterosclerotice ducând la o creștere a îngustării lumenului vaselor cu aproximativ 20%. Fiecare placă de ateroscleroză este evaluată ca o sursă potențială de embolie. Pentru a face acest lucru, studiați caracteristicile structurale ale plăcilor: lungimea, densitatea ecoului, prezența hemoragiilor și calcificărilor în structură, ulcerația suprafeței și așa mai departe.
Imaginea cu ultrasunete nu este specifică în timpul vasculitei, deoarece depinde de dezvoltarea patologiei: abateri difuze ale peretelui, deteriorarea diferențierii în straturi, ecogenitatea este eterogenă etc.
Arterita temporală
Îngroșarea difuză omogenă a peretelui are loc în timpul arteritei temporale în zona arterei temporale superficiale, în timp ce ramurile prezintă adesea și o ecogenitate scăzută. Acest lucru duce la deteriorarea diferențierii peretelui în straturi; posibilă prezență de mici calcificări.
Diabet
Cu diabet caracteristică este microcalcificarea pereților arterelor mici (așa-numita scleroză calcifică Minkenberg).
hipoplazie
Hipoplazia este cea mai frecventă patologie a arterei vertebrale. Reducerea diametrului arterial mai mic de 2 mm cu abateri caracteristice ale curbei de curgere. Semnele ecografice sunt relevate de valoarea hemodinamică și nivelul de severitate al hipoplaziei. În același timp, pacienții pot fi deranjați de migrene, amețeli, agravate în timpul întoarcerii capului.
Malformație arteriovenoasă
Malformația arteriovenoasă se referă la o vascularizare patologică cu diametru variabil (de obicei o fistulă arteriovenoasă). Evacuarea sângelui în vene se realizează direct din arterele mici, ocolind patul capilar. Ca urmare, există o amenințare de hipertrofie a venelor de evacuare cu manifestarea hialinozei și calcifierii. Hemoragiile sunt, de asemenea, rezultatul subțierii peretelui vascular. Ca urmare, se dezvoltă șuntarea arteriovenoasă, care implică „furt intracerebral” și afectarea hemodinamicii cerebrale.
Diverse abateri sunt adesea observate la intrarea arterială vertebrală în canal, unde sunt localizate procesele transversale ale vertebrelor cervicale. Adesea, artera vertebrală intră în canal la nivelul C4 (a patra vertebrei cervicale) este o apariție mare. Adesea, hemodinamica nu se schimbă de la această abatere. Cu ultrasunete, există cazuri când arterele vertebrale trec complet în afara acestui canal.
Un pic de teorie
Cel mai des folosit este modul B. Vă permite să formați o imagine pe monitorul dispozitivului, cel mai adesea este o imagine în tonuri de gri. Ultrasunetele, pătrunzând în țesuturi, se reflectă în moduri diferite de la suprafete diferite, se întoarce la senzor, iar printr-o serie de transformări se formează pe ecran o vizualizare a organelor studiate.
Datorită efectului Doppler, dopplerografie(sau cu ultrasunete). Această metodă se bazează pe proprietatea unei unde ultrasonice. Reflectarea unei unde de la obiectele în mișcare provoacă o schimbare - o frecvență schimbată. Această modificare a frecvenței depinde de viteza de mișcare a structurilor studiate. De exemplu, mișcarea este direcționată către senzor - creșterea frecvenței, direcționată departe de senzor - scădere.
Pe acest moment Există două tipuri de dopplerografie (USDG):
- ORB(inclus în diagnosticul funcțional și nu se aplică ecografiei),
- B-mod(modern).
În primul caz, adâncimea de scanare este setată orbește, fără o imagine „vizibilă” a vasului pe ecran, ceea ce duce la creșterea numărului de erori de diagnosticare.
În Dopplerografie se distinge un mod Doppler spectral, direcția și viteza fluxului sanguin în care are forma unui afișaj grafic pe ecranul scanerului. Pe grafic, axa orizontală corespunde valorii timpului, iar cea verticală arată viteza. Deasupra nivelului axei orizontale există semnale către senzor, iar semnalele de sub axă sunt deplasări de la senzor.
Indică direcția fluxului sanguin în culoare. Aceasta metoda Ecografia conține vizualizarea fluxului sanguin în inimă (utilizat și pentru fluxul sanguin în vase relativ mari). Sunt acceptate denumiri de culoare: roșu pentru direcția către senzor, albastru pentru fluxul opus.
Duplex și triplex
Cu un ecograf, ecografia Doppler se efectuează în duplex sau triplex. În primul rând, găsim vasul în modul B, apoi activăm modul Doppler color pentru a obține informații despre fluxul sanguin, apoi setăm zona adâncimii de scanare necesare în lumenul său (modul de măsurare a datelor de control al volumului) și obținem spectrul fluxului. scanare duplex este o combinație a oricăror două moduri de scanare (B + spectral sau B + Doppler color), triplex - utilizarea simultană a tuturor celor trei moduri (mod B + spectral + culoare).
După cum putem vedea, ecografiile și ecografiile principalelor artere (vase) ale capului sunt efectuate în primul rând pentru a detecta anomalii în sistem circulator, măsurători ale patogeneticii și hemodinamicii sale. Acest lucru ajută la monitorizarea eficacității tratamentului, angiografiei și recrutării. chirurg vascular când vine vorba de tratament chirurgical.
Electroencefalograma reflectă activitatea funcțională atât a creierului ca întreg, cât și a subsistemelor sale individuale. Utilizarea tehnologiei informatice și a instrumentelor software specializate extinde posibilitățile de evaluare integrală a activității bioelectrice a creierului și face posibilă prezentarea datelor de cercetare într-o formă mai vizuală.
Înregistrarea activității bioelectrice a creierului.
Orezul nr. 1. Electroencefalogramă și hartă topografică pe baza rezultatelor analizei spectrale.
Pregătirea pacientului pentru studiu:
- Cu o noapte înainte și în ziua studiului, este exclus consumul de medicamente vasculare, diuretice, hipnotice și tranchilizante, precum și alcool, cafea tare sau ceai.
- Nu fumați în ziua studiului.
- Pacientul ajunge la studiu cu capul curat spalat; aplicarea produse cosmetice pentru fixarea coafurilor (lac, gel) este de nedorit.
- Ia cu tine un prosop mic.
Ecoencefalografia pe computer
Ecoencefalografia este o metodă de studiere a relațiilor anatomice ale structurilor creierului pe baza ecolocației. Purtătorul de informații sunt vibrațiile ultrasonice, cu ajutorul cărora este sondat creierul. Această metodă se bazează pe abilitate diferită Ambele țesuturi ale creierului absorb o parte din vibrațiile ultrasonice și le reflectă, dând un semnal de ecou. Sondarea cu ultrasunete unidimensionale a creierului este utilizată pentru a determina distanța până la structurile creierului (sept transparent, epifiză, pereții ventriculilor creierului), pentru a detecta asimetria interemisferică, pentru a detecta formațiuni volumetrice patologice (tumoare, chisturi, hematom etc.), pentru a măsura magnitudinea pulsației semnalului, măsurați lățimea creierului ventriculilor.
 | P o c a z a n și i:Formațiuni volumetrice intracraniene (hematoame, tumori, abcese etc.); · boli inflamatorii creierul și membranele sale; Schimbări presiune intracraniană; traumatisme cranio-cerebrale; consecințele accidentelor cerebrovasculare acute; lung supraveghere dinamică pe parcursul acestor boli și starea pacienților care au suferit interventii chirurgicale pe creier. |
Orez #2. Ecoencefalograma în modul M.
Ecografia Dopplerarterele principale ale capului (USDG MAG).
O metodă cu ultrasunete care vă permite să evaluați modificarea vitezei fluxului sanguin în timp (spectrul Doppler) în arterele pereche (carotidă, vertebrală, subclavie) și vene. Conceput pentru a stabili faptul de încălcare, restricție semnificativă sau oprire a fluxului sanguin în aceste vase.
 | P o c a z a n și i:Manifestări de insuficiență cerebrovasculară (inclusiv cele însoțite de dureri de cap, amețeli, zgomot în cap etc.); Consecințele accidentelor vasculare cerebrale consecințele leziunilor și bolilor coloanei cervicale; Prezența zgomotului patologic în proiecția arterelor gâtului; asimetria tensiunii arteriale pe arterele brahiale mai mare de 25-30 mm Hg; · monitorizarea dinamică a stării pacienților supuși unei intervenții chirurgicale pe vasele gâtului; Diagnosticul tulburărilor circulatorii în sindroamele de furt cerebral. |
Orez nr. 3. Spectrul Doppler al arterei carotide comune
Dopplerografia transcraniana (TCDG)
Tehnic, este un fel de ecografie, dar practic este o tehnică independentă folosită pentru studierea vaselor intracraniene și a colectoarelor venoase. Vă permite să evaluați eficiența aprovizionării cu sânge în diferite părți ale creierului, suficiența căilor de ocolire a circulației sângelui, severitatea spasmului vascular, indirect - pentru a judeca modificările presiunii intracraniene. Utilizarea testelor funcționale oferă informații despre posibilitățile de reacții compensator-adaptative.
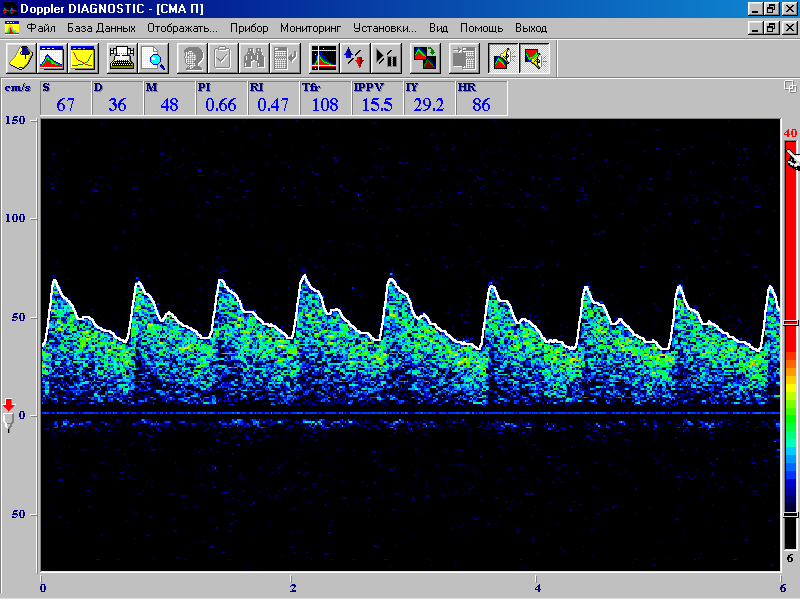 | P o c a z a n și i:Diagnosticul stenozei și ocluziei arterelor intracerebrale; Determinarea severității spasmului arterelor intracerebrale; · determinarea cailor si potentialitatilor circulatiei colaterale in cazul leziunilor ocluzive ale arterelor brahiocefalice; Determinarea posibilităților de autoreglare vasculară cerebrală; monitorizarea eficacității tratamentului conservator și chirurgical al pacienților; Diagnosticul severității hipertensiunii intracraniene; stabilirea faptului, a caracteristicilor calitative și cantitative ale emboliei cerebrale; diagnosticul malformațiilor arteriovenoase, fistulelor și altor morfologice congenitale și dobândite modificări patologice; Diagnosticul naturii și severității tulburărilor hemodinamice venoase. |
Orez nr. 4. Spectrul Doppler al arterei cerebrale medii
Scanare duplex (triplex).
arterele principale ale capului (DS MAG).
Metoda este concepută pentru a obține o imagine a unui vas. Acesta combină capacitățile cunoscute în mod tradițional cu ultrasunete, ultrasunete Doppler și cartografiere a fluxului de culoare, ceea ce își extinde semnificativ capacitățile în comparație cu ultrasunetele MAG, inclusiv măsurarea fluxului sanguin volumetric. Vă permite să detectați modificări inițiale care nu au condus încă la încălcări ale spectrului Doppler. În plus, devine posibil să se studieze în detaliu caracteristicile structurale ale plăcilor (de exemplu, să se evalueze rata de creștere a acestora, posibilul pericol de distrugere), să se identifice deformările vasculare congenitale și dobândite, anomaliile structurii și să se evalueze valoare.
 | Scop - de a studia prevalența și severitatea leziunilor aterosclerotice și a altor tipuri de artere principale ale capului, subiect, inclusiv tratamentul chirurgical. P o c a z a n și i:Împreună cu cele indicate pentru metoda cu ultrasunete MAG, următoarele: · diagnostic precoce leziuni nesemnificative hemodinamic ale vaselor gâtului pentru măsuri terapeutice și diagnostice eficiente pentru prevenirea accidentelor cerebrovasculare acute; · clarificarea localizării, naturii și severității leziunilor aterosclerotice sau de altă natură ale vaselor gâtului, identificate prin metode de analiză spectrală. |
Orez nr. 5. Ramuri ale arcului aortic
Scanare duplex transcranian (TCDS)
O tehnică similară cu DS MAG pentru studierea arterelor și venelor intracraniene. Vizualizarea ajută la orientarea în varietatea de variante de ramificare a arterelor cerebrale Permite detectarea prezenței și evaluarea semnificației deformărilor arterelor bazei creierului, măsurarea mai precisă a parametrilor fluxului sanguin, evaluarea rezultatelor testelor de stres.
 | P o c a z a n și i:Împreună cu cele indicate pentru metoda TKDG, următoarele: Diagnosticul tulburărilor de alimentare cu sânge a creierului din cauza hipertensiunii arteriale, a bolii coronariene sau a consecințelor infarctului miocardic, a tulburărilor ritm cardiacși alte patologii cardiovasculare; funcția afectată a organelor auzului și vederii din cauza patologiei arterelor principale ale capului și bazei creierului |
Orez nr. 6. Schema de ramificare a arterelor bazei creierului
Două sisteme arteriale diferite se formează conform principiului alimentării cu sânge. În arahnoid, rețeaua arterială acoperă suprafața exterioară a emisferelor → artere scurte și lungi → în cortex și substanța albă subiacentă. La nivelul subcortical și al tulpinii → ramuri se alimentează cu sânge ganglionii subcorticali. Zona adiacentă este la joncțiune, vulnerabilă. În regiunea trunchiului - două artere vertebrale → artera bazilară → trunchiul GM, fluxul sanguin laminar. În caz de deteriorare, aportul de sânge datorat unei alte artere este compensat.
Arterele intracerebrale formează o rețea vascular-capilară. Sângele curge în rețeaua superficială de vene, din regiunea subcorticală - în venele profunde ale GM → apoi în sinusuri → în vena jugulară internă și jugulară parțial externă și prin plexul vertebral venos.
artera carotidă comună- pleacă în dreapta arterei innominate, în stânga - din arcul aortic. La nivelul C2-C3, este împărțit în artere carotide interne și externe (nivelul marginii superioare a cartilajului tiroidian).
artera carotidă internă- împărțit în vase extracraniene și intracraniene. Trece prin dura mater a creierului și este împărțit în vase intracerebrale:
1. artera oftalmică,
2. cerebral mijlociu,
3. cerebral anterior,
4. racordare spate (conectează două bazine).
Cercul lui Willis - artera bazilară → posterioară comunicantă → carotidă internă → anterioară cerebrală → anterioară comunicantă.
artera vertebrală- ramură a arterei subclaviei. Intră în canalul osos în procesele transversale până la C1 → ocolește C1 → cavitatea craniană. Aceste curbe împiedică sângele să pulseze. Dar cel mai adesea se dezvoltă stenoză și tromboză.
În cavitatea craniană, artera cerebeloasă posterioară inferioară este separată (furnizează sânge unei părți a medulei oblongate și cerebelului). Apoi două artere vertebrale → artera bazilară → ramura terminală - artera cerebrală posterioară (de asemenea ramuri: arterele cerebeloase anterioare labirintice, inferioare și superioare).
Caracteristici CS GM: GM necesită multă energie → trebuie să aibă un CR constant ridicat. Cel mai mare consum de glucoză și oxigen în MG: 20% din tot oxigenul și până la 70% din glucoză. GM necesită de 10 ori mai mult oxigen decât mușchiul striat. Când fluxul de sânge este oprit pentru câteva secunde - deteriorarea GM, dacă mai mult de 5 minute. - necroza.
1) trebuie să existe un nivel constant al fluxului sanguin volumetric,
2) trebuie să existe un flux continuu de sânge - acest lucru este asigurat de particularitățile structurii vaselor de sânge ale creierului:
Arterele extracraniene de tip elastic,
Arterele intracerebrale - tip muscular,
Rezistența vasculară este depășită cu ajutorul sinusului carotidian - modificări reflexe ale tonusului arterial.
Mecanisme de reglare a circulației cerebrale:
1. miogen (reacția mușchilor vasculari, depinde de structură),
2. neural / neurogen (datorită inervației vasculare),
3. neuroumoral (acțiunea hormonilor),
4. metabolic (reacția vaselor la acumularea de dioxid de carbon),
5. autoreglare (toate cele de mai sus în conformitate cu nevoia funcțională și metabolică).
3) posibilitatea fluxului sanguin colateral - un sistem de anastomoze (cercul lui Willis, inelul lui Zakharchenko (inelul bulbar), anastomoze care leagă cele două bazine - artera oftalmică).
Niveluri de alimentare colaterală cu sânge:
1 - extracranian,
2- intracranian:
cerc de Willis,
Anastomoze între arterele de la suprafața creierului,
Rețea capilară intracerebrală anastomozantă.
Artera carotidă internă: Rezerva de sânge:
cortexul frontal,
Cortexul lobilor parietali,
Cortexul lobilor temporali,
Substanța albă subcorticală
ganglioni subcorticali,
capsulă internă.
Dacă o leziune arterială la nivel extracranian - Datorită CS de înlocuire, este posibil să nu existe simptome patologice.
Dacă leziune intracraniană – apare disocierea cercului lui Willis → leziuni extinse → masive simptome neurologice→ până la moarte. Se dezvoltă simptome cerebrale:
Durere de cap,
Deteriorarea conștiinței
agitație psihomotorie,
Edemul MG → sindromul tulpinii secundare.
În 1/3 din cazuri pot exista sindrom optopiramidal :
1. orbire pe partea afectată,
2. pareza pe cealaltă parte,
3. poate exista o încălcare a sensibilității.
Artera cerebrală anterioară: ramura carotidei interne. Ramurile ei:
1) adânc: furnizați sânge la:
coapsa anterioară a capsulei interne,
O parte a nucleilor subcorticali,
O parte a hipotalamusului
O parte a ventriculilor laterali.
2) superficial: furnizați sânge la:
Suprafața medială a lobilor frontali, parietali,
lobul paracentral,
Suprafața orbitală a lobului frontal
Top parte girus central,
Majoritatea corpului calos.
La înfrângere:
1) pareza spastică a membrelor de pe cealaltă parte: pareza proximală a brațului și a piciorului distal,
2) poate exista monopareza piciorului,
3) poate exista o încălcare a urinării, alte funcții pelvine,
4) automatisme orale,
6) tulburare psihică (scăderea criticii și a memoriei).
Cu afectarea arterei cerebrale medii: ea furnizează sângele cel mai emisferele cerebrale GM, suprafața exterioară și substanța albă: picioarele anterioare și posterioare ale capsulei interne, parte a nucleilor subcorticali.
La înfrângere:
1) hemipareză contralaterală,
2) hemianestezie,
3) hemianopsie,
4) dacă emisfera stângă - atunci + afazie,
5) dacă este corect - + sindroame anosognozie,
6) cu o înfrângere totală - tulburări de conștiență, comă,
7) când ramurile corticale sunt oprite - hemiplegie (neuniformă) pe cealaltă parte, în principal zona brahio-facială,
8) cu încălcarea circulației sanguine a ramurilor corticale:
Pareza centrală a mușchilor faciali și pareza în braț, în picior - mai puțin
Sensibilitatea este aceeași
Dacă leziunea este pe stânga, atunci + afazie motorie, afazie parțial senzorială, apraxie,
Dacă în dreapta - atunci + astereognoză.
9) cu afectarea ramurii posterioare a arterei cerebrale medii - sindrom parietotemporounghiular:
hemianopie,
hemihipestezie,
Astereognoza,
Emisfera stângă este afectată - afazie senzorială, apraxie, acalculie, agnozie digitală.
Cu afectarea arterei cerebrale posterioare: practic nu există atac de cord total, deoarece există multe anastomoze. Pleacă din artera bazilară.
1) Ramuri superficiale ale cortexului CS și substanță albă din regiunea occipital-parietală și porțiunea mediobazală posterioară a regiunii temporale.
2) Ramuri profunde ale CS - parte din talamus, hipotalamus posterior, parte din nucleii subcorticali, coroana optică.
La înfrângere:
1) ramuri corticale - cadranul superior sau hemianopsie omonimă, poate exista agnozie vizuală,
2) emisfera stângă - alexia și afazie senzorială,
3) părțile mediobazale ale lobilor temporali - tulburări de memorie,
4) ramuri profunde - sindrom talamic (durere talamică pe cealaltă parte, hemipestezie, hiperpatie, hemiataxie, hemianopsie),
5) poate exista un sindrom alternant cu afectarea nucleului roșu (sindroame inferior și superior).
Dacă artera principală este deteriorată: deteriorarea podului, foarte gravă, până la moarte:
1. tulburare de conștiență, comă,
2. paralizia nervilor cranieni (III-VII),
3. paralizia membrelor,
4. încălcarea tonusului muscular,
5. convulsii hormetonice, rigiditate, atonie,
6. reflexe patologice bilaterale,
7. încălcarea funcţiilor vitale.
Cu leziuni la nivelul medulei oblongate: Sindromul Wallenberg-Zakharchenko, sindromul Babinsky-Nozhotte. Tromboza arterei bazilare → sindromul Miyar-Gubler, Weber, superior și sindroame inferioare miez roșu. Înfrângerea arterelor paramediale - sindromul Jackson.
Artera vertebrala: COP medular oblongata și o parte a măduvei spinării cervicale și a cerebelului. Când este afectat - spotting (focalele pot fi la distanță). Simptome:
sindroame alternante,
tulburări vestibulare,
Tulburări de statică și coordonare,
Vizual și ochi tulburări de mișcare,
Disartrie.
Clasificarea bolilor vasculare ale MG:
1) Încălcări acute circulație cerebrală (CVA):
NMC tranzitorie (diferă de cele acute prin faptul că va exista o regresie a simptomelor în mai puțin de 24 de ore. Dacă mai mult de 24 de ore - un accident vascular cerebral mic). Două forme: atacuri ischemice tranzitorii și crize hipertensive (HC),
Dacă GC este prelungită și însoțită de edem GM, atunci se vorbește despre encefalopatie hipertensivă acută,
• ischemic (non-trombotic, trombotic, embolic, hemodinamic, lacunar),
• hemoragică (hemoragie intracerebrală, în meninge),
• mixt,
În funcție de localizarea hemoragiei în membrane, există:
1- hematom epidural,
2- subdurala,
3- subarahnoidian,
4- mixt: subarahnoid-parenchimatos, parenchimato-subarahnoidian.
2)
Manifestări inițiale ale NMC,
Encefalopatie discirculatorie (stadiile 1, 2 și 3).
În diagnostic, este necesar să se indice boala de bază, localizarea leziunii, natura și localizarea modificării vasului și să se caracterizeze simptomele clinice.
Alimentarea cu sânge (CS) a măduvei spinării (SC) : trei vase descendente pleacă din porțiunea intracraniană a arterei vertebrale: artera spinală anterioară și două posterioare. Efectuați COP-ul segmentului cervical superior al SM.
Restul SM este de la vasele extracraniene ale arterei vertebrale, ramurile arterei subclaviei, aortei și arterei iliace.
Vasele intra in SC cu radacini anterioare si posterioare - artere radiculare (anterioare si posterioare). Fiecare arteră radiculară anterioară se împarte în ramuri ascendente și descendente pe lungimea CM - o rețea arterială continuă. Fiecare posterioară este de asemenea împărțită în ramuri corespunzătoare: se formează două artere spinale posterioare, de-a lungul suprafeței posterioare a CM.
Cea mai mare este artera lui Adamkevich (din aortă): intră în canalul spinal cu una dintre rădăcinile toracice inferioare. Este CS al departamentului toracic inferior al SM și al departamentului lombo-sacral.
Lungime CM trei piscine: artera lui Adamkevich, ramurile intracraniene și bazinul mijlociu - din ramurile arterei subclaviei și aortei.
La 15% dintre oameni, artera lui Adamkevich pleacă mai sus - în regiunea toracică mijlocie, poate întreaga regiune toracică a COP; iar în regiunea lombo-sacrală a CS, artera radiculară suplimentară este DeProsh-Gatteron. Înfrângerea sa este mai frecventă decât o încălcare a fluxului sanguin al coloanei vertebrale din alte localizări.
De-a lungul diametrului CM - piscina centrala (artera spinală anterioară): este CS pentru majoritatea SM:
coarne din față,
comisura cenușie anterioară,
Baza coarnelor posterioare
Secțiuni adiacente ale stâlpilor laterali și frontali.
În caz de încălcare: Sindromul de transfigurare: paralizie după nivelul leziunii, încălcarea sensibilității superficiale după tipul de conducere și tulburări pelvine.
Piscina din spate(artera spinală posterioară): CS:
Stâlpii CM spate,
O parte a coarnelor posterioare.
În caz de deteriorare: încălcarea sensibilității profunde - ataxie sensibilă.
piscina din fata: cu înfrângerea ramurilor mici suferă secțiunile marginale ale coloanelor anterioare și laterale - paralizie spastică și ataxie cerebeloasă.
Tulburări acute ale circulației cerebrale (ACC). 20.02.03. №11,12,13
Factori de risc pentru accident vascular cerebral :
1. hipertensiune arterială,
2. ateroscleroza cerebrală,
3. diabet zaharat,
4. fumatul,
5. boli cardiovasculare, tulburări de ritm,
6. obezitate,
7. hiperlipidemie.
Clasificarea accidentului vascular cerebral:
1) CCI tranzitorie - tulburări circulatorii cerebrale (GM) care apar în mod acut, care se manifestă prin simptome focale sau cerebrale care trec rapid sau o combinație a acestora. Nu durează mai mult de 24 de ore. Mai târziu, regresia simptomelor. Aloca:
Atacuri ischemice tranzitorii (AIT) - din cauza ischemiei MG,
Crizele hipertensive (HC) - apar pe fondul hiperemiei, edemului, micilor hemoragii în țesutul cerebral
2) encefalopatie hipertensivă acută,
3) accident vascular cerebral (hemoragic, ischemic).
Etiologie: ateroscleroza, hipertensiunea arterială, combinația lor, vasculite (reumatice, sifilitice), boli de sânge, diabet zaharat, boli de inimă cu tulburări de ritm.
NMC tranzitorie poate apărea din cauza fluctuațiilor bruște ale tensiunii arteriale (TA). Cu scăderea tensiunii arteriale în vasele cu scleroză - ischemie.
Poate apărea din cauza microembolismului - de la o placă de ateroscleroză a arcului aortic, carotide, artere vertebrale, embolii cardiogeni (cu infarct, stenoză mitrală, tulburări de ritm).
De asemenea, cu o modificare a coloanei cervicale - osteofite (apare sincopa Unterharnsheidt - pierderea conștienței, scăderea tonusului, pareza membrelor). Pot exista atacuri de cădere - ischemie a piramidelor, conștiință clară, atonie și imobilitate.
Clinica:
AIT în bazinul carotidian:
1. amorțeală a jumătate a limbii, buzelor, feței, picioarelor și brațelor pe cealaltă parte,
2. pareza și paralizia membrelor pe cealaltă parte,
3. emisfera stângă - afazie,
4. poate exista un atac de epilepsie jacksoniană,
5. sindrom optopiramidal: scăderea vederii pe o parte, pe cealaltă - paralizie a membrelor.
AIT în bazinul arterei vertebrobazilare: simptome de afectare a trunchiului GM, a regiunii occipitale și temporale posterioare:
1. amețeli sistemice,
2. diplopie,
3. fotopsii,
4. încălcarea deglutiției,
5. disartrie.
GC:în prim plan sunt simptome cerebrale (simptomele focale sunt minime):
durere de cap ascuțită,
Durere în ochi, durere la mișcare,
Zgomot/țiuit în urechi
Greaţă,
Ameţeală,
Somnolenţă,
agitație psihomotorie,
Pot exista convulsii
Simptome vegetative (paloare/hiperemie facială, transpirație, poliurie).
cu GC și TIA: amețelile sistemice pot fi cu boala Meniere, nevrita nervului VIII, intoxicația cu alimente și medicamente.
Examinare:
1) analize generale sânge și urină
2) coagulograma,
3) metabolismul lipidic (colesterol, beta-lipoproteine, trigliceride),
4) examinarea fundului de ochi,
5) dopplerografie cu ultrasunete vasele (extra și transcranian) pentru a identifica tortuozitatea, îndoirile arterelor,
6) examinare cu raze X (modificări ale coloanei vertebrale).
Prognoza: depinde de boală și etiologie, de măsuri preventive și terapeutice.
Encefalopatie hipertensivă acută (AGE): simptome cerebrale pe fondul tensiunii arteriale foarte mari (> 200). Uimește. Nu există simptome focale severe. Fundusul a prezentat semne de angiopatie retiniană cu edem de nerv optic. Presiunea lichidului cefalorahidian este crescută.
Mecanismul OGE: decompensarea vaselor cerebrale la o creștere bruscă a tensiunii arteriale. În mod normal, apare îngustarea, iar cu OGE - expansiune → edem al creierului.
Tratament: scăderea tensiunii arteriale (MgSO 4 IV, aminofilin, lasix, analgezice).
Accident vascular cerebral:
Infarct hemoragic(GI): hemoragie în substanța creierului, parenchimoasă.
Etiologie:
1) hipertensiune arterială și hipertensiune arterială simptomatică (boli renale, tumori),
2) ruptură de anevrism sau malformație vasculară,
3) boli de sânge (leucemie, trombocitopenie),
4) boli infecțioase și inflamatorii (endocardită septică, vasculită cerebrală, gripă, sifilis, malarie, sepsis),
5) tumori MG,
6) traumatisme, dar mai des hemoragie la nivelul membranelor,
7) ateroscleroza cerebrală.
Patogeneza:
1. ruptura de vas (90%), cu hipertensiune arteriala, anevrism, malformatie vasculara. Cu o creștere bruscă a tensiunii arteriale → impregnarea cu plasmă → formarea anevrismelor vasculare miliare → ruperea acestora. Mai des - în vasele profunde ale arterelor cerebrale anterioare, mijlocii și posterioare. Hemoragie în emisferele cerebrale sau în emisferele cerebeloase. Există o cavitate cu sânge și cheaguri - împinge substanța creierului → hematom. După localizare în raport cu capsula internă:
Lateral față de acesta (hematoame laterale, mai aproape de cortex, în regiunea ganglionilor subcorticali),
Medial (hematoame mediale, captează talamusul),
Amestecat.
2. hemoragie după tipul de impregnare hemoragică - mecanismul diapedezei se bazează pe creșterea permeabilității peretelui vascular (inflamație, intoxicație, boli de sânge). Există tendința de a fuziona focarele.
Complicații ale GI: pătrunderea sângelui în ventriculi; edem al GM + edem al trunchiului (poate fi dezvoltarea unui sindrom secundar de tulpină), poate apărea luxația, cu înțepare în foramenul tentorial sau occipital mare.
Clinica GI:
1) apare mai des în timpul zilei, după activitate fizica, stres,
2) debutul este brusc,
3) durere de cap ascuțită (lovitură),
4) asomare, stupoare, comă, agitație psihomotorie,
5) greață, vărsături,
6) înroșire/paloare a feței, hiperhidroză, extremitatile reci,
7) creșterea temperaturii, tensiunii arteriale, puls intens,
8) detresă respiratorie.
9) Simptome focale (suprimate pe fundalul cerebral):
hemiplegie,
Hemipareza.
10) Când strângeți portbagajul GM:
1. tulburarea de conștiință este în creștere,
2. încălcarea funcțiilor vitale,
3. încălcarea generalizată a tonusului muscular,
4. afectarea nucleilor nervilor cranieni (tulburări oculomotorii și de deglutiție).
11) Cu o comă atonică profundă, pacienții mor de obicei (70%).
12) Adesea sindromul meningeal (după câteva ore).
13) Cu afectarea emisferei dominante - afazie, hemiplegie,
14) Dacă există un hematom lateral - poate exista pareză la picior și paralizie la braț, acesta crește cu timpul.
15) Mai întâi hipotensiune arterială, apoi hipertensiune arterială.
16) Dacă hemoragia în ventriculi este convulsii hormetonice, simptomele cerebrale nu sunt atât de ascuțite. Rareori - sindromul tulpinii secundare.
Cu hematom medial: tulburări senzoriale (talamus) + hemiplegie (capsula internă). Cursul este mai sever decât în cazul hematomului lateral. Inoperabil, spre deosebire de lateral.
Pătrunderea sângelui în ventriculi- deteriorare accentuată în primele 5 zile:
Temperatura pana la 40-42,
Frisoane, convulsii hormetonice,
Aprofundarea tulburării de conștiință,
tulburare respiratorie,
Tensiune arterială și puls instabile,
tulburări oculomotorii,
Adesea fatal.
Hemoragie în trunchi: mai rar (5%):
Paloare,
O scădere bruscă a tensiunii arteriale
Tulburări respiratorii și cardiovasculare severe,
Tulburări oculomotorii (mioză, imobilitate sau mișcări flotante ale globului ocular, nistagmus),
tulburare de deglutitie,
Urme bilaterale ale picioarelor,
Încălcarea bilaterală a tonusului muscular (rigiditate decerebrată) → atonie → moarte.
Hemoragie la nivelul cerebelului:
Ameţeală,
disartrie,
hipotensiune musculară,
nistagmus,
Tulburări respiratorii și circulatorii severe,
simptome meningiene,
Pierderea conștienței
Adesea fatal.
Examinare: Modificări ale sângelui: modificări ale lichidului cefalorahidian:
1) leucocitoză, 1) sângeroasă,
2) schimbare la stânga, 2) xantocromie,
3) aneozinofilie, 3) presiune crescută,
4) limfocitopenie, 4) 50-70 eritrocite,
5) proteine 1-3 g/l,
6) timp de 3 săptămâni - fără culoare.
Cu ecoencefalografie: deplasarea structurilor mediane.
Angiografia - clarifică subiectul, înainte de operație.
Tomografia computerizată - în primele ore puteți vizualiza focalizarea.
Curgere: de obicei prognostic prost marime mare. Cu hematom lateral, prognosticul este mai bun. Din a 3-a săptămână, simptomele cerebrale scad, se formează hemiplegie/pareză spastică.
La diagnosticare: vârsta relativ fragedă (45-65 ani), o creștere a tensiunii arteriale în istorie, prezența hipertensiunii arteriale. debut brusc în timpul activitate viguroasă. Severitatea semnificativă a simptomelor cerebrale. Modificări ale sângelui, alcoolului. Apariția timpurie simptome ale trunchiului.
Hemoragia subarahnoidiană (SAH): etiologie ca în HI, dar cauza imediată este ruptura anevrismului (deseori), malformațiile arteriovenoase, leziunea cerebrală traumatică.
Clinica SAK:
1. durere bruscă de cap intensă,
2. o creștere bruscă a presiunii intracraniene,
3. pierderea cunoștinței, agitație psihomotorie,
4. greață, vărsături,
5. amețeli,
6. fara simptome meningeale la inceput; apar după câteva ore
7. leziunea nervului III.
Triadă: semne meningeale, agitație psihomotorie, deprimarea reflexelor profunde.
8. Pot exista crize epileptice,
9. Pe fundus - congestie,
10. Creștere în primele zile temperatura corpului,
11. Leucocitoză în sânge,
12. Tulburări oculomotorii.
Diagnosticul SAH: lichid sângeros confirmat la puncție. În a 3-a zi lichidul este xantocrom.
Utilizați tomografie computerizată GM, puncție lombară.
În primele zile, rata mortalității este de 20%. A doua săptămână este o amenințare de repetare, mai ales în cazul anevrismelor: la sfârșitul primei săptămâni, există un spasm vascular din cauza efectului produselor de descompunere ai lichidului cefalorahidian asupra peretelui vasului. Mortalitatea se poate datora edemului, HSA recurent și ischemiei.
Complicatii: dezvoltarea hidrocefaliei, aderențe în membrane.
Continuarea prelegerii, 22.02.03.
Accident vascular cerebral ischemic(AI): sau un atac de cord. Motivul este restricția fluxului sanguin în MG.
Etiologie:
ateroscleroza cerebrală cu sau fără hipertensiune arterială,
asociere cu diabetul zaharat
Reumatism,
vasculita cerebrala,
embolie cardiogenă,
Arterita (sifilis, boala Takayasu),
Boli de sânge (eritremie, leucemie),
defecte congenitale inimi,
Sindromul cardio-cerebral în insuficiența cardiovasculară acută,
infectii, toxicoza sarcinii,
Tumori MG.
Patogeneza:
1) Infarct non-trombotic - datorat îngustării arterelor principale ale capului sau a vaselor intracerebrale. Motivul este ateroscleroza, bolile inflamatorii, anomalii congenitale, compresii extravazale, diabet zaharat, hipertensiune arterială.
2) Ischemie trombotică - pe fondul coagulării active a sângelui. Un tromb se formează în fluxul sanguin lent. Riscul este crescut în colagenoze.
3) Infarctul embolic - după tipul de embolie cardiogenă (cu defecte cardiace, infarct miocardic, tulburări de ritm). Poate exista embolie de grăsime și gaze.
4) AVC hemodinamic - cu o scădere bruscă a tensiunii arteriale în zonele de circulație sanguină adiacentă.
5) AVC lacunar - cu patologia arterelor cerebrale mici. Dimensiunea lacunelor este de până la 1,5 cm Motivul este hipertensiunea arterială, microangiopatia.
Fiziologia patologică și fundamentele biochimice ale IA: în zona de infarct apare necroza tisulară ischemică - ireversibil după 5-8 minute. Această zonă este miezul infarctului. După câteva ore, este înconjurat de țesut cerebral, în care lipsa fluxului sanguin - zona de penumbra ischemica (penumbra). De obicei, 6 ore este o fereastră terapeutică - este nevoie de terapie intensivă. Formarea unui atac de cord se termină după 3-6 ore. Încă 5 zile - remodelare (perioada cea mai acută).
Cascada de reacții biochimice în zona afectată. Două mecanisme:
1- necroza,
2- apoptoza (asta explica moartea neuronilor in afara infarctului).
Focalizare ischemică → cicatrice, dacă este mare → chist. Există, de asemenea, edem perifocal al MG → dislocarea GM și înțepare în tentorial sau foramen magnum. Poate exista un sindrom de stem secundar, dar mai rar decât în cazul GI.
Clinica AI:
1. adesea precede TIA,
2. se dezvoltă în somn, după somn (pe măsură ce presiunea scade), la unele poate fi asociată cu emoții, încărcare - rar,
3. creșterea treptată a simptomelor neurologice focale,
4. dezvoltarea apoplektiformă (rapidă) este caracteristică emboliei,
5. pareză și paralizie - poate fi imediat cu tromboză a părții intracraniene a arterei carotide interne,
6. simptomele cerebrale sunt caracteristice accidentului vascular cerebral embolic,
7. predominanţa simptomelor focale – depinde de localizare.
8. Cu NMC în bazinul carotidian
- pareza si paralizia membrelor opuse,
- pareza centrală a nervilor VII și XII,
- Pierderea senzației pe cealaltă parte
- cu accent în emisfera dominantă - afazie,
- în emisfera dreaptă - anosognozie,
- pareza privirii (ochii privesc focalizarea),
- încălcarea tonusului muscular numai la membrele afectate,
- cu un sindrom de stem secundar, rareori poate exista o încălcare bilaterală a tonusului → spasm.
9. Cu NMC în bazinul vertebrobazilar:
- simptome de deteriorare a trunchiului,
- pareza membrelor + leziuni ale nervilor cranieni,
– diverse sindroame alternante (în funcție de nivel),
- tulburări oculomotorii (nistagmus),
- amețeli,
- încălcarea staticii și a coordonării,
- disartrie,
- tulburare de deglutitie.
10. Cu II al cerebelului: hipotensiune.
11. Pierderea conștienței exprimată în mod neclar,
12. Greață și dureri de cap - rare,
13. Sopor și comă - doar cu leziuni în trunchi și în emisfere.
14. Tulburările vegetative nu sunt exprimate,
15. Ateroscleroza, cardioscleroza coronariana, boala ischemica boli de inima, angina pectorală, infarct miocardic în anamneză,
16. Modificări ale electrocardiogramei.
Inspecție cu AI: reducerea sau asimetria pulsației vaselor extracraniene în ateroscleroză, poate exista zgomot. Pe fundus - fenomenul sclerozei retiniene - accident vascular cerebral trombotic și non-trombotic.
Accident vascular cerebral embolic - dezvoltare rapidă, prezența simptomelor cerebrale, simptome focale, se dezvoltă pe fondul patologiei cardiace, în special cu tulburări de ritm, la o vârstă fragedă.
Modificări ale sângelui periferic: 1 zi fara schimbare. În a 3-5-a zi - modificări ale sistemului de coagulare: o creștere a fibrinogenului, o creștere a indicelui de protrombină, o scădere a activității fibrinolitice.
Schimbări de băutură: nu se schimbă cu AI.
Cercetare instrumentală: ecoencefalografie- se diferențiază cu hemoragie și tumoră: nu există o deplasare semnificativă a ecoului M. Dacă există, atunci nu mai mult de 3 mm.
Electroencefalografie: este posibil să se identifice focalizarea activității patologice în funcție de zona afectată.
Angiografie: daca exista indicatie pentru interventie chirurgicala. Puteți detecta tortuozitatea patologică a vaselor de sânge. Este necesar să se efectueze ultrasunete Doppler - puteți vedea prezența stenozei, ocluziei, tortuozității, îndoirii, hipoplaziei arterei vertebrale, funcționarea anastomozelor. În patologie, o indicație pentru angiografie.
Metode de neuroimagistică: imagistica prin rezonanță magnetică și computerizată a GM.
Curent AI: cele mai severe primele 3-5 zile, apoi simptomele focale se stabilizează. Letalitate - cu infarcte emisferice extinse + edem cerebral + compresie și deplasare a trunchiului. Dar mai rar decât cu GI, aproximativ 20%.
Diagnosticare AI: după totalitatea semnelor. Vârsta > 75 de ani, ateroscleroză, boală coronariană, tensiune arterială normală sau scăzută. Debutul într-un vis sau dimineața, creșterea în clinică este lentă, predomină simptomele focale, mai rar un sindrom de stem secundar, mai rar o încălcare a funcțiilor vitale. Nu există modificări în sânge și pe ecoencefalogramă. Lichiorul nu este schimbat.
Diagnostic diferentiat: cu tumoră, encefalită, hematom și abces. Cu aceste boli, simptomele focale se dezvoltă mai lent. Dacă există o creștere a temperaturii, atunci natura inflamatorie a bolii. Coma se dezvoltă rar cu IS, mai des cu GI sau SAH.
Tratamentul accidentului vascular cerebral: etape:
1) Etapa prespitalicească - stabilizarea funcțiilor vitale și pregătirea pacientului pentru spitalizare, ameliorarea tulburărilor diverse sisteme. Nu sunt supuși spitalizării - în stare agonală, cu edem pulmonar - trebuie mai întâi să le opriți.
2) Unitatea de terapie intensivă,
3) Departamentul Neurologic,
4) Departamentul de reabilitare,
5) Observarea dispensarului.
Terapie de bază: posibil cu orice NMC:
1. corectarea de urgență a funcțiilor vitale,
2. ameliorarea tulburărilor de homeostazie: reducerea presiunii intracraniene, corectarea echilibrului hidro-electrolitic și a echilibrului acido-bazic, prevenirea infecției secundare, ameliorarea vărsăturilor, sughițului, agitației psihomotorii,
3. protectia metabolica a creierului: medicamente antihipoxice, antioxidanti, antagonisti de Ca, medicamente neurotrofice si stabilizatoare membranare.
Tulburări respiratorii: restabilirea permenței tractului respirator dacă dificultăți de respirație > 35 → ventilatie artificiala plămânii.
Hemodinamica: Controlul TA. Nu scăpați prea repede! Redus cu 10% din cel existent, dupa 3-5 zile - la cifrele obisnuite. Preparate:
Beta-blocante (Corinfar)
inhibitori ai ECA (captopril, enap),
Cu o creștere semnificativă a tensiunii arteriale - clonidină, rausedil, diuretice,
Dacă tensiunea arterială persistă - blocante ganglionare (benzohexoniu, pentamină),
Dacă tensiune arterială scăzută - poliglucină 400 ml picurare IV, glucocorticoizi (dexametazonă), strofantină 0,25% -0,5 ml, dopamină 50 mg în 200 ml ser fiziologic picurare lent IV (până la 120 mm Hg).
Stare epileptica:
Seduxen IV 20 mg, repetați după 5 minute
Dacă este ineficient - hidroxibutirat de sodiu 10 ml-20%,
Dacă este ineficient - protoxid de azot,
Hexenalul și tiopentalul de sodiu nu sunt permise!
Ameliorarea tulburărilor de homeostazie: reducerea presiunii intracraniene, lupta împotriva edemului:
Lasix 20 mg IV și mai mult, după cum este necesar
Cu deglutiție conservată - glicerină 1 lingură de 3-4 ori pe zi printr-un tub,
În cazuri severe - manitol IV picurare, după 3 ore Lasix,
Albumină 0,5-1 g/kg greutate corporală,
Dexametazonă 16 mg pe zi în 4 prize divizate, i.v., i.m.
Menținerea echilibrului de apă și electroliți: contabilizarea precisă a fluidului de intrare și de ieșire, controlul hematocritului. Poate exista deshidratare - crește coagularea, scade aportul de sânge. Cu apă în exces - umflare. Lichidul este normal - 35 ml/kg. Pe zi - pentru 70 kg - 2500 ml. Când temperatura crește, se adaugă 100-150 ml pentru fiecare grad. Dacă comă, stupoare - 50 ml / kg pe zi. Corectarea hiper- sau hipoglicemiei.
Pentru corectarea acidozei metabolice - sifon 4% -200 ml.
Managementul durerii: poate exista dureri talamice. Cu GI - cefalee: analgezice (analgin, ketorol, voltaren, diclofenac). Carbamazepine. Cu durere severă - analgezice non-narcotice de acțiune centrală (tramal intravenos, intramuscular, oral, supozitoare). Pentru durerea la nivelul membrelor - fizioterapie. La ton crescut- mydocalm, sirdalut.
Hipertermie: poate fi din cauza unei infecții secundare. Pneumonia prin aspirație trebuie exclusă infectie urinara- antibiotice cu spectru larg, uroseptice. Dacă hipertermie centrală - analgezice, antihistaminice.
Ameliorarea agitației psihomotorii: Seduxen IV, pe cale orală. Cu ineficiență - hidroxibutirat de sodiu. Antipsihotice - clorpromazină. Hexenal este imposibil! Din moment ce efectul negativ asupra portbagajului GM.
Ameliorarea greață, vărsături, sughiț: cerucal, metoclopramidă, raglan 2 ml, motilium, etapirazină 4-10 mg pe zi.
Normalizarea nutriției:în a 2-a zi - o sondă nazogastrică, se introduc amestecuri de nutrienți.
Tulburare de funcție organele pelvine: prozerin, clisma de curățare.
Prevenirea escarelor:întoarcerea frecventă a pacienților, lubrifierea pielii, inadmisibilitatea pliurilor și firimiturii pe foi.
Prevenirea contracturilor: localizarea membrului într-o poziție fiziologică. Mișcări pasive regulate.
Prevenirea trombozei venoase profunde: doze mici de heparină, de preferință cu greutate moleculară mică - fraxiparină 0,3 ml s/c 1 dată pe zi, puteți aspiri 125 mg de 2 ori pe zi.
Protecția metabolică a creierului:
Antihipoxanti (relaniu, encefabol),
Medicamente care stimulează metabolismul energetic, îmbunătățesc metabolismul glucozei: nootropice (piracetam). Poate aminalon,
Antioxidanți - unithiol 5 ml de 2 ori pe zi, vitamina E 1 ml IM, emoxipin 5-15 ml picurare iv, mexidol,
Neurotransmițători, medicamente neurotrofice și neuromodulatoare - glicină 1-2 g pe zi,
Actovigin - îmbunătățește utilizarea glucozei, imunostimulant, potențează acțiunea nootropelor, 5-15 ml IV. Contraindicat în diabet zaharat, edem pulmonar,
Cerebrolizina - îmbunătățește transportul glucozei, absorbția oxigenului, reduce acțiunea radicalilor liberi. Neuroprotector puternic. De la 10 la 30 ml în fiecare zi în/în picurare + soluție izotonă în stadiul acut.
Terapie AI diferențiată: restabilirea fluxului sanguin în zona penumbrei ischemice, limitând dimensiunea focarului. Terapie intensivă - în fereastra terapeutică: primele 6 ore, poate până la 5 zile.
terapie fibrinolitică: la o tomografie este exact sa excludem GI!!! In primele 3 ore: trombolitice: urokinaza, streptaza, streptokinaza, fibrinolizina. Există riscul de complicații hemoragice. Poate fi injectat în zona de tromboză sub control cu raze X.
anticoagulante directe: heparină. Folosit de obicei atunci când progresezi AI, pentru prevenirea precoce embolie cardiogenă. Trebuie să scapi de GI! Contraindicatii: creștere bruscă AD, diateză hemoragică, ulcer peptic, embolie septică. Heparină 5-10 mii UI subcutanat după 4-6 ore. Durata - 6 zile. Anulat treptat. Controlul timpului de coagulare a sângelui ar trebui să crească de 1,5 ori. Controlul indicelui de protrombină - ar trebui să scadă de 1,5 ori. Fraxiparina este mai bună (mai sigură) 0,5-1 ml de 2 ori pe zi, sub pielea abdomenului, nu este necesar să se retragă treptat. În accidentul vascular cerebral lacunar nu se utilizează heparina.
Agenți antiplachetari: cu contraindicații la anticoagulante:
Curantyl în/în picurare, apoi pe cale orală,
Trental IV, picurare, apoi pe cale orală,
Ticlid 250 mg pe zi
Aspirina 250 mg pe zi.
În ziua 2-3 - hemodiluție și neuroprotecție.
1) hemodiluție - îmbunătățirea microcirculației și a fluxului sanguin colateral. Pe baza hematocritului. Indicatie: hematocrit >40%, redus la 35%. Preparate:
Reopoliglyukin 400 ml pe zi,
Reogluman,
Reomasdex,
Dacă presiunea este redusă - poliglucină.
Contraindicație - o creștere bruscă a tensiunii arteriale (până la 200), insuficiență cardiacă și renală.
Medicamente vasoactive: Eufillin 2,4% -10 IV picurare, Pentoxifilină 5 ml IV, Cavinton 4 ml IV, Nicergoline, Instenon 2-4 ml, Actovigin 5-15 ml.
2) neuroprotecție - care vizează corectarea excitației și inhibiției, întreruperea stresului oxidativ, îmbunătățește trofismul MG:
Antagonişti de Ca: nimodipină 5 ml picurare IV, verapamil, corinfar,
Medicamente care reduc efectul sistemelor inhibitoare: sulfat de magneziu,
Glicină 1-2 g pe zi,
Neuroprotecție secundară - antioxidanți: emoxipină, mexidol,
Cerebrolizina.
Terapie reparatorie: are ca scop îmbunătățirea plasticității țesutului sănătos din jurul focarului: gliatinină 4 g în primele zile. În comă, are un efect de trezire. Apoi - 1 g pe zi timp de 5 zile, apoi 400 mg capsule de 2 ori pe zi. De asemenea - picamilon (cu edem este imposibil!).
Tratamentul chirurgical al IS: cu edem masiv al creierului, cu dezvoltarea sindromului stem secundar. Operatii de drenare. Dacă există un tromb, timectomie cu trombină. Puteți efectua operații reconstructive - cu tortuozitate patologică.
Continuarea prelegerii, 06.03.03.
Terapia gastrointestinală diferențiată: Vezi și terapia de bază și terapia GI specifică.
Stimularea hemostazei:+ medicamente care reduc permeabilitatea vasculară. Până la momentul diagnosticului, sângerarea sa oprit deja și se efectuează un tratament pentru modificările din jurul hematomului. Pentru hemoragii intracerebrale - dicinonă (etamsilat de sodiu) 2-4 ml la fiecare 6 ore IM timp de 6 zile, apoi 2 comprimate pe cale orală la fiecare 6 ore.
Interventie chirurgicala: indicatii: cu un hematom lateral cu volum mai mare de 30 ml. Daca mai putin - terapie conservatoare la fel de eficient ca si operatia. De asemenea - dacă există depresie a conștienței, semne de edem cerebral, sindrom de stem secundar, hematom în cerebel. Operația se face prin găuri mici. Puteți impune drenaj extern.
Repaus la pat cel puțin 2 săptămâni.
Tratament pentru HSA: terapia hemostatică:
Terapie antifibrinolitică: acid epsalaminocaproic 50 ml de 2 ori pe zi în/în picurare timp de 5 zile, apoi oral 3 g după 6 ore; hemofobină i/m 1-5 ml pe zi timp de 15 zile.
Medicamente care contribuie la prevenirea și ameliorarea angiospasmului: blocante ale canalelor de Ca cu efect predominant asupra MG - nimodipină 5 ml IV picurare timp de 5 zile, apoi oral de 2 ori pe zi, verapamil 2-4 ml-0,25% bolus IV, Corinfar 20 mg de 2 ori pe zi.
Medicamente antiserotoninergice - comprimate de cimerizină.
Antibiotice - sulfat de kanamicină.
Inhibitori ai enzimelor proteolitice - trasilol, contrykal, gordox.
Dacă tensiunea arterială este scăzută - doxazonă 4 mg iv, IM de 3-4 ori pe zi. Nu scădea tensiunea arterială! Până la 150 mm Hg.
Strict odihna la pat, exclude încordarea, analgezicele împotriva durerilor de cap.
Tratament chirurgical - clipping anevrism - pentru usoare si grad mediu gravitatie. În primul rând, o angiografie. Dacă starea este gravă, aceștia operează în intervalul de lumină.
Prognoza: cu IS în decurs de 1 lună - 20% mor, apoi - 16%. 1/3 dintre supraviețuitori sunt invalidi.
Cu GI în decurs de 1 lună - 30% mor. La volum mare- nefavorabil.
Cu SAH în decurs de 3 luni - 45% mor. Oprimarea conștiinței la început este un semn nefavorabil.
Reabilitare: in 20 de zile perioada acuta se termină. Perioada de recuperare timpurie - până la 6 luni, târziu - până la 2 ani. Mai mult de 2 ani este perioada consecințelor.
Devreme perioada de recuperare:
Logopedie (logoped),
antrenamentul funcțiilor motorii,
Fizioterapie,
Adaptarea la nou stat,
Dacă spasticitate - atunci + relaxare musculară (midacant 1 comprimat de 2 ori pe zi, serdolit 4 mg de 2 ori pe zi),
Dacă depresie - atunci + antidepresive, nootropice (piracetam, nootropil),
Encephabol 100-200 mg de 3 ori pe zi,
Gliatilină 1 g de 3 ori pe zi sau 1 g de 1 dată pe zi IV, apoi comprimate 400 mg de 3 ori pe zi, apoi de 2 ori pe zi,
Cerebrolysin 5 ml IV, 10-20 injecții,
Semax 2 picături în fiecare nară 1 dată pe zi timp de 1 lună.
În IS, managementul activ precoce al pacientului. Din ziua 4 - repaus prelungit la pat, prevenirea contracturilor - mișcări pasive în articulații de mai multe ori pe zi. Kinetoterapie - electroforeza cu iodura de potasiu, stimulare electrica.
Prevenire: corectarea factorilor de risc (hipertensiune arterială, hiperlipidemie, fumat, diabet zaharat). Cu stenoză și ocluzie a vaselor de sânge - cursuri de terapie antiplachetă (aspirina, clopoțel, tiklid), anticoagulante.
Cu stenoza arterei carotide interne> 70% la vârsta tânără și mijlocie, este posibilă endarterectomia. Cu tortuozitate patologică - operații pentru a o elimina. Cu embolie cardiogenă - anticoagulante indirecte + controlul indicelui de protrombină. Dacă > 70 de ani, se utilizează agenți antiagregante plachetare.
Accident cerebrovascular cronic (HNMK): grad timpuriu- manifestări inițiale ale NMC, apoi - encefalopatie de circulație.
Manifestări inițiale ale NMC:
Durere de cap,
ameţeală,
Zgomot în capul meu
Scăderea performanței mentale
Fără simptome focale.
Cauză- ateroscleroză, hipertensiune arterială.
Diagnosticare:
1) electroencefalografie,
2) cu ultrasunete dopplerografia vaselor de sânge,
3) studiul parametrilor hemoreologici,
5) spectrul hormonal,
6) teste neuropsihologice.
Reclamații:în condiții care necesită o activitate mentală intensă (deoarece circulația sângelui în MG crește).
Tratament: terapia se alege ținând cont de reactivitatea individuală a vaselor: medicamente vasoactive, substanțe nootrope.
Encefalopatia discirculatorie (DE): insuficiență lent progresivă a alimentării cu sânge, însoțită de mici modificări focale în țesutul creierului. Baza sunt leziunile difuze ale MG.
Etiologie: ateroscleroză, hipertensiune arterială și combinația lor, diabet zaharat, mai rar - leziuni vasculare reumatice, boli de sânge.
Morfologie: modificări vasculare în MG și în parenchim. Se găsesc zone cu modificări ischemice ale celulelor nervoase, glioză, necroză. În jurul vaselor sunt lacune perivasculare. Dacă există o mulțime de ele - o stare spongioasă (lacunară). Poate exista atrofie a cortexului MG (difuză sau predominanță în orice zonă).
Patogeneza: ischemie → hipoxie. Microangiopatia cerebrală. Leziune difuză a substanței albe, multiple infarcte lacunare ale părților profunde ale MG.
Clinica: trei etape:
1) - dureri de cap, greutate, amețeli, zgomot în cap, oboseală crescută, scăderea atenției, mers instabil, tulburări de somn, lacrimare.
Când este emoționat, durerea de cap este surdă, somnul tulburător, treziri frecvente, dispoziție depresivă,
Salvând criticile,
La examen, manifestări pseudobulbare uşoare (disartrie, automatisme orale), reflexe tendinoase crescute, anizoreflexie, instabilitate în poziţia Romberg,
Studiu neuropsihologic - afectare cognitivă moderată de tip fronto-subcortical (tulburări ale memoriei, atenției, activitate cognitivă),
Pacienții notează adesea ceva
Încălcarea relației normale dintre inhibiție și excitare, inteligența este păstrată,
Labilitate vegetativă, ateroscleroza fundului de ochi.
2) - formarea limpedei sindroame clinice:
Activitatea rămâne, dar oboseală semnificativă în timpul muncii obișnuite,
Tulburări cognitive din cauza disfuncției lobilor frontali,
Apar vorbăreala, resentimentele, egoismul, cercul de interese se restrânge,
Tulburări intelectuale - gândirea abstractă este perturbată, pacientul nu se vede bolnav,
Dureri de cap, zgomot constant în cap, amețeli, instabilitate la mers, automatisme orale, reflexe tendinoase crescute, reflexe patologice,
Disartrie, negăsirea cuvintelor, ondulații în ochi, fotopsii,
Sindrom pseudobulbar (disfonie, încălcarea mestecării, deglutiției, râs violent și plâns),
Sindrom vestibular-cerebelos, instabilitate posturală, parkinsonism, tulburări emoționale și de personalitate, tulburări pelvine,
Adaptarea profesională și personală are de suferit, dar se poate servi singur.
3) - încălcări pronunțate ale GM,
Dureri de cap constante, zgomot,
O scădere bruscă a inteligenței și criticii, slăbiciune, apatie - fără plângeri în acest stadiu,
Tulburări cognitive, demență, sindrom apatico-abulic, tulburare a tuturor tipuri de memorie,
Nu înțelege vorbirea altora
Tulburări profunde de mers, tulburări cerebeloase severe, parkinsonism, incontinență urinară,
Nu există adaptare socială, nu se servește singur.
Pe fundul ochiului - ateroscleroză pronunțată, tortuozitate, activitate cardiacă afectată.
Diagnosticul DE: adesea supradiagnosticat. Excludeți: tumori, tulburări endocrine, modificări degenerative.
Într-un stadiu incipient - diferențierea cu tulburările nevrotice.
Tratament: impact asupra factorilor de risc vascular. corectarea tensiunii arteriale, hiperlipidemie, Diabet, fumatul.
Pentru a corecta tensiunea arterială utilizați:
1. Inhibitori ECA (captopril, enalopril),
2. beta-blocante,
3. diuretice.
Dacă hematocritul este mai mare de 45 - nu fumați!
Utilizarea pe termen lung a agenților antiplachetari (aspirina, clopoțeii), antagoniști de Ca - nimodipină 30 mg de 3 ori pe zi. Nootropice - piracetam 1,6 g pe zi. Encephabol, gliatilină, semax.
Corectarea tulburărilor hemoreologice - tablete trentale, cu hiperfibrinogenemie - ticlid, cu hiperlipidemie - lovastatin.
Medicamente vasoactive - nicergolină 5-10 mg de 3 ori pe zi. Vinca preparate. Antidepresive, benzodiazepine (pentru anxietate).
Tratament chirurgical: pot exista leziuni ale trunchiurilor vasculare mari.
Demența vasculară: leziuni ale arterelor cerebrale mici, infarcte lacunare multiple, leziuni ale substanței albe - boala lui Binswanger. Cauză- înfrângerea și a celor mari - cerebromacroangiopatie, multi-infarcte. Anamneză- hipertensiune arterială, diabet zaharat, fumat, boală coronariană, NMC tranzitorie.
Demența poate fi de natură fronto-subcorticală - dezvoltarea timpurie a tulburărilor emoționale și de personalitate (apatie, labilitate, atenție afectată). Cursul progresează constant.
La examinare:
Insuficiență piramidală bilaterală,
Revigorarea reflexelor,
Semne patologice ale piciorului,
sindrom pseudobulbar,
tulburare de mers,
Tulburări pelvine.
Diagnosticare: imagistica prin rezonanță magnetică și computerizată.
Diagnostic diferentiat- cu boala Alzheimer (demență, predispoziție ereditară, forme precoce (40-65 ani) și tardive (>65 ani), mai des la femei), tulburări biochimice - deficit colinergic, afectare a lobilor temporo-parietali, regiuni mediobazale, hipocamp . Atrofia difuză a MG. Agnozie, apraxie, amnezie progresivă, halucinații.
Diagnosticare- tot in clinica, pe tomograma se pot observa procese atrofice in aceste zone. Durata - 8 ani, apoi mor.
Tratament- pe primele etape- colinomimetice, anticolinergice (prozerin), gliatilină 400 mg de 3 ori pe zi, cerebrolizină 10-30 ml, antagonişti de Ca - nimodipină.
În etapele ulterioare - pacientul este acasă, controlul comportamentului. Puteți prescrie sonapax 25 mg de 3 ori pe zi. Somnifere - ivadal.
Boli ale periferiei sistem nervos. 07.03.03. №14
Clasificare:
1) leziuni vertebrogene,
2) leziuni ale rădăcinilor nervoase, nodurilor, plexurilor:
radiculopatie,
gangliopatii,
plexopatii,
Leziuni: plexită, ganglionită,
3) leziuni multiple ale rădăcinilor și nervilor:
poliradiculonevrita infecto-alergica,
polinevrita infectioasa,
polineuropatie,
4) afectarea nervilor spinali individuali:
Sindrom compresiv-ischemic (tunel),
Inflamaţie.
5) afectarea nervilor cranieni (nervii cranieni).
În diagnostic, este necesar să se indice natura cursului - proces acut, cronic, recurent (exacerbare, regresie a exacerbarii, remisiune). Natura și gradul de disfuncție.
Leziuni multiple ale rădăcinilor și nervilor: sau polineuropatie. Se manifestă prin paralizie sau pareză flască periferică, afectarea sensibilității, tulburări trofice și vegetativ-vasculare, în principal la nivelul extremităților distale.
Cu polineuropatie:
Reflexele profunde sunt reduse sau absente,
Tonusului muscular coborât
Sensibilitatea este afectată de tipul polineuritic.
Dacă rădăcinile coloanei vertebrale sunt implicate, atunci se folosește termenul „poliradiculoneuropatie”.
Dacă sunt implicate rădăcinile nervoase, sunt afectați și mușchii proximali. În lichior, conținutul de proteine crește.
De morfologie: polineuropatiile se împart în:
1) axonal (axonopatie) - deteriorarea cilindrului axial,
2) mielinopatie (polineuropatie demielinizantă) - distrugerea tecii de mielină.
Cursul polineuropatiei:în funcţie de etiologie (peste 100 de specii).
Polineuropatiile sunt împărțite în acute (câteva zile), subacute și cronice (câteva luni).
Deoarece nervul periferic este format din fibre diferite, în funcție de afectarea predominantă a fibrelor, acestea disting:
Predomină tulburările de mișcare
predomina senzorial,
Atactic (pseudo-tabetic),
Vegetativ,
Amestecat.
Diagnosticare: dificil de determinat etiologia.
- anamneză, examinare,
– analize generale de sânge și urină, glucoză, uree, creatinină, enzime hepatice, proteine și fracții,
- Raze x la piept
– test HIV, RW,
– ultrasonografie cavitate abdominală,
– teste pentru boli reumatismale,
- conform indicațiilor - puncție lombară,
– metode suplimentare – electroneuromiografie.
Poliradiculonevrita infectios-alergica: Sindromul Guillain-Bardet, polineuropatie acută inflamatorie demielinizantă.
Etiologie: 1916 - bazat pe un virus neurotrop filtrabil.
Poliradiculoneuropatia Guillain-Bardet - adesea după infecții, operații, vaccinuri - printr-un mecanism autoimun. Există anticorpi împotriva tecii de mielină și demielinizare acută a rădăcinilor coloanei vertebrale și insuficiență cranio-cerebrală.
Curgere: 1-3 săptămâni înainte de boală - semne ale unei boli respiratorii sau gastrointestinale, hipotermie. Pot fi perioadă incubație(2-3 zile - 1-3 săptămâni).
Începe cu simptome generale de intoxicație:
cresterea temperaturii,
Dureri musculare,
Simptome catarale ușoare.
Mai târziu - simptome neurologice:
Parestezii la membre, trunchi,
Durere la palparea proiecției trunchiurilor, punctelor paravertebrale,
Simptome de întindere (Lasegue, Neri, Wasserman),
Tulburare de sensibilitate de jos în sus, poate exista hiperestezie,
Durerea cedează
Tetrapareza flască simetrică crește, crește pe parcursul mai multor zile - mai întâi picioarele, apoi brațele,
pierderea reflexelor profunde
Poate implica și mușchii corpului
Poate exista o leziune a insuficienței craniocerebrale: mai des nervul VII, grupul caudal.
Forme de poliradiculoneuropatie:
1. sindrom de paralizie ascendentă (sindrom Landry),
2. Sindromul Fisher (sindromul Landry + oftalmoplegie și ataxie),
3. formă descendentă, forma motorie fără tulburări sensibile.
Pareze diafragmatice → respirație paradoxală: abdomenul este atras de inspirație.
Leziuni ale nervilor și mușchilor intercostali → retragerea spațiilor intercostale. Tulburări vegetative severe: scăderea și creșterea tensiunii arteriale (TA), tahicardie și bradicardie. De la 2 săptămâni în lichidul cefalorahidian - disociere proteină-celulă.
Gradul extrem al bolii - paralizie totală - sindromul blocat. Mai târziu - stabilizarea stării: de la 2 la 4 săptămâni. Ventilație prelungită a plămânilor. Recuperarea durează de la câteva săptămâni la un an.
Moarte din insuficienta respiratorie, mortalitate 5%. 75% fac o recuperare completă. 20-15% au efecte reziduale. Curs recurent - în 5%, rar.
Diagnostic diferentiat:
1) cu afectare a măduvei spinării (SM) - va apărea o tulburare de sensibilitate de tip segmentar, vor exista tulburări pelvine, nu există leziuni ale mușchilor respiratori și faciali,
2) cu polineuropatie difterică - istoric,
3) cu poliomielita,
4) cu botulism - istoric, pareza de acomodare, tulburări oculomotorii,
5) cu encefalopatie alcoolică,
6) cu miastenie - păstrarea reflexelor, prezența oboselii.
Tratament:
1. unitate de terapie intensivă, ventilație pulmonară artificială, sondă,
2. plasmafereza 4-5 sedinte pe zi,
3. glucocorticoizi 1,5 mg/kg,
4. Imunoglobuline IV 0,4 g/kg pe zi,
5. modul motor- pentru a preveni contracturile la toate membrele, cu edem - o pozitie ridicata,
6. prevenirea trombozei - 0,3 ml de fraxiparină,
7. cu o creștere a tensiunii arteriale - 10-20 mg de nifedipină,
8. tahicardie - anaprilină, bradikarzhia - atropină,
9. îmbunătățirea conducerii nervoase - prozerin de 2-3 ori pe zi 1 ml, vitamine din grupa B,
10. antiinflamatoare nesteroidiene, antidepresive, glucocorticoizi - împotriva durerii, de asemenea antihistaminice,
11. terapie vasculară - agenți antiplachetari - trental, un acid nicotinic,
12. acid alfa lipoic, antihipoxanti, antioxidanți, nootropi,
13. prevenirea infectiilor secundare - antibiotice cu spectru larg,
14. mai târziu - exerciții de kinetoterapie, terapie de reabilitare.
Polineuropatia demielinizantă inflamatorie cronică: mecanismul este similar, dar o dezvoltare mai lentă. Progrese 2 luni, nu infecție precoce, tulburare de sensibilitate mai accentuată, mai ales profundă. Durerea nu este ascuțită. Poate exista o remisie.
Clinica:
Slăbiciune la nivelul picioarelor distale care se extinde până la proximal, brațe,
Nu există reflexe
tulburări senzorio-motorii,
Tremor în mâini (exacerbare),
Înfrângerea III-VI și IX, X, XII FMN,
Edemul discului optic,
În lichidul cefalorahidian - disociere proteină-celulă.
Prognoza mai puţin favorabil decât în forma acută.
Tratament:
1) plasmafereză de 2 ori pe săptămână,
2) glucocorticoizii sunt mai eficienți decât în forma acută, 1,5 mg/kg - până când starea se îmbunătățește, apoi se reduce la 10 mg în fiecare săptămână. Treptat - luați din două în două zile. Aceștia ajung la terapie cu doze de întreținere - 20-30 mg o dată la două zile timp de 2 ani,
3) în caz de ineficiență - + imunosupresoare - azotioprină 50 mg de 3 ori pe zi,
4) imunoglobuline 0,4 g/kg.
5) În caz de exacerbare - terapie cu puls: metipred 1 g pe zi.
Polineuropatia infecțioasă: difterie - la 20% dintre pacienții care au avut difterie. Ca urmare a acțiunii exotoxinei. Există o demielinizare a nervilor craniocerebrali și a rădăcinilor.
Severitatea afecțiunii depinde de severitatea toxicozei la început. Există miocardită toxică.
Primele leziuni ale FMN - 2-4 săptămâni:
Paralizia palatului moale
Scăderea reflexului de deglutiție
disfonie,
sufocare,
Mai târziu - o încălcare a acomodarii.
Pentru 4-7 săptămâni forme tardive:
Paralizia nervului recurent al laringelui,
Asfixie,
Paralizia diafragmei,
Deteriorarea părții motorii VII, VIII a nervilor V, XI, X, XII,
Pareze periferice în distal, apoi proximal.
Acest lucru poate fi observat de la săptămânile 6 până la 12, în special în ziua 50 (sindromul zilei 50). Clinica este dominată de tulburări motorii, ataxie senzitivă. În lichior - proteine.
8-10% mor din paralizia muşchilor respiratori, leziuni ale nervilor bulbari, din cauza miocarditei toxice. Supraviețuitorii - recuperare totală după câteva luni.
Tratament:
1) în stadiul acut - ser antitoxic, dacă în 48 de ore - severitatea scade, dacă există deja tulburări neurologice - atunci nu este nevoie să se administreze serul,
2) terapie simptomatică - ventilație pulmonară artificială, prozerină, antioxidanți, medicamente vasculare care îmbunătățesc microcirculația,
3) glucocorticoizii și plasmafereza nu sunt eficiente,
4) ulterior - exerciții de kinetoterapie, electrostimulare, kinetoterapie.
Polineuropatia gripală- prin mecanism autoimun. Imbolnaviti-va la cateva saptamani dupa gripa. Apar parestezii, sensibilitatea superficială este perturbată, reflexele sunt reduse, pot apărea ușoare pareze, tulburări vegetative, insuficiența cranio-cerebrală nu suferă. Se dezvoltă în decurs de 1 săptămână. Lichiorul nu se schimbă.
Tratament: glucocorticoizi 3-40 mg, antihistaminice, medicamente vasculare, agenți antiplachetari, imunomodulatori (decaris, T-activină).
Polineuropatia toxică: intoxicație exogenă:
Polineuropatia alcoolică: metabolismul vitaminei B 1 este perturbat, deoarece există o leziune tract gastrointestinal iar ficatul – tip alimentar-toxic. Apare treptat. Primii predecesori sunt convulsii în mușchi de vițel, parestezii, mâncărimi, dureri arcuite.
Formă mixtă:
1. tulburările senzoriale apar neuniform,
2. sensibilitatea profundă suferă,
3. hiperpatie, tulburări autonome, edem, decolorare a pielii, uscăciune sau hiperhidroză,
4. tulburări de mișcare, mai des la nivelul picioarelor (picioarele atârnă în jos), pe mâini - " laba cu gheare»,
5. NC sunt rar afectate, uneori atrofie a nervului optic, vedere afectată a culorilor.
Tratament:
Plasmafereza,
Detoxifiere: glucoză 20%, tiosulfat de sodiu IV, unithiol 5-10 ml,
decongestionante,
Preparate pentru îmbunătățirea microcirculației - trental,
Doze mari de vitamina B 1 (în ml).
Polineuropatia metabolică: diabetic: afecteaza sistemul nervos periferic si insuficienta cranio-cerebrala. Rolul principal este microangiopatia, afectarea ischemică a nervului este principala cauză a asimetriei. De asemenea, tulburări metabolice în neuroni și celule Schwann. Severitatea simptomelor crește odată cu creșterea gradului și a duratei glicemiei. Mai frecvent în diabetul de tip 1.
Forme:
1) simetric distal - în 70%,
2) simetric proximal,
3) mononeuropatii multiple,
4) neuropatii autonome.
În forma distală - o combinație de tulburări senzoriale și motorii, vegetative. Durerea este severă (arsură), nu suportă hainele. Fără genunchi și reflexe lui Ahile. Ulcere nedureroase, artropatie, cangrenă.
Tratament:
tratamentul diabetului zaharat,
Terapie simptomatică - analgezice, antidepresive,
Preparate cu acid alfa-lipoic și tioctacid.
Polineuropatia vasculara: cu periarterita nodulara:
- nevrita multiplă,
- leziune nu simetrică, sunt implicate trunchiuri nervoase separate,
- pronuntat sindrom de durere, dureri de arsură, mers crescut,
- vegetative şi tulburări vasculare: cianoza, raceala picioarelor, scaderea temperaturii corpului,
– CI este rar afectată,
- se pot palpa nodulii din jurul vaselor,
- VSH crescut, temperatură, leucocitoză.
Tratament:împreună cu un reumatolog:
medicamente anticolinergice,
vitaminele B,
Preparate care îmbunătățesc microcirculația,
preparate vegetatotrope,
medicamente antiinflamatoare nesteroidiene,
agenți antiplachetari,
antidepresive,
Anticonvulsivante.
Polineuropatia poate fi cu colagenoze, artrita reumatoida(polineuropatie simetrică distală). În lupusul eritematos sistemic - rareori: polineuropatie simetrică senzoriomotorie, leziuni nervul trigemen. La fel și cu sclerodermia.
Boli ale sistemului nervos periferic - 2. 20.03.03. №15
Leziuni ale rădăcinilor nervoase, nodurilor, plexurilor: meningoradiculita, radiculita cervicala. Mai des - plexopatie brahială. Cauză- luxația humerusului, cu o leziune, un garou foarte aplicat, o leziune a plexului dintre claviculă și 1 coastă când mâna este plasată în spatele capului, leziune la naștere, accidente de mașină, fracturi de claviculă (sindromul scalenius), tumori (plămâni, vârful plămânilor, glanda mamară, limfom, sarcom, plexopatie metastatică).
Clinica: Pot fi plexopatie brahială totală:
paralizia periferică a brațului
anestezie de mână.
Leziune izolata a trunchiurilor: trunchi primar superior - plexopatie brahiala superioara ( Paralizia Erb-Duchene):
Durere pe marginea exterioară a umărului, antebrațului,
În același loc - o tulburare de sensibilitate,
Paralizia și atrofia mușchilor proximali ai brațului (deltoid, biceps, brahial, brahioradialis),
Este imposibil să răpiți brațul la umăr și să îndoiți la cot.
Înfrângerea trunchiului primar inferior - paralizia lui Dejerine-Klumpke:
Mușchii brațului distal, flexorii degetelor, mâinile,
Atrofia mușchilor mici ai mâinii,
Durere și tulburări de sensibilitate - pe pielea părții interioare a mâinii și antebrațului.
Diagnosticare: pe lângă clinică - radiografie toracică (tumori, fracturi, coaste cervicale).
Leziuni ale nervilor periferici:
Leziunea nervului radial:etiologie: în timpul somnului adesea - brațul și nervul sunt strânse, după intoxicație cu alcool(nu efect toxic, ci ischemie), cu compresie prin garou, cârje, cu o injectare incorectă în zona umerilor, mai rar din cauza infecțiilor (gripă, tifoidă).
Clinica: depinde de nivelul leziunii. La nivelul umerilor, mai des la limita treimii mijlocii si inferioare. Cu daune mari perie agățată pentru cont











