Синдром детской внезапной смерти возраст. Синдром внезапной детской смерти: можно ли избежать? Видео: Как обустроить кроватку малыша, температурный режим в детской
СВСМ (или СВДС - синдром внезапной детской смерти, или «смерть в кроватке», в зарубежной медицине – SIDS) - неожиданная беспричинная смерть ребенка в возрасте от недели до года. Происхождение синдрома до конца не исследовано, но большинство медиков считают его результатом апноэ (остановки дыхания) и нарушения сердечного ритма. Наиболее подвержены СВСМ мальчики (около 60%) в возрасте до семи месяцев («пик» приходится на 2-4 месяца). Чаще всего внезапная смерть наступает ночью или под утро, в холодное время года.
Как часто встречается СВСМ?
Согласно статистике, показатель СВСМ в развитых странах колеблется от 0,2 до 1,5 случаев на 1000 новорожденных (например, в 1999 году: в Германии - 0.78, США - 0.77, России (данные по Санкт-Петербургу) - 0.43, Швеции - 0.45). После проведения информационной кампании по снижению риска СВСМ в Англии и Швеции показатели упали на 70% и 33% соответственно.
По данным Всемирной организации здравоохранения, СВСМ входит в тройку основных причин смерти детей в первый год жизни (наряду с врожденными аномалиями и перинатальными состояниями) – на его долю в разных странах приходится до 30% в структуре младенческой смертности.
В каких случаях констатируется СВСМ?
О синдроме внезапной смерти младенца врачи говорят только после тщательного расследования всех обстоятельств смерти ребенка, в ходе которого последовательно исключаются любые возможные патологии. Когда ни посмертная экспертиза, ни тщательный анализ истории развития ребенка не объясняют причины его внезапной гибели, ставится диагноз «СВСМ». Проводятся специальные статистические исследования всех обстоятельств, сопутствующих СВСМ, выявляются факторы риска.
Каковы основные факторы риска СВСМ?
Согласно статистике, среди основных факторов риска: перегрев и плохое проветривание помещения, курение в комнате ребенка, излишне тугое пеленание, сон на животе, слишком мягкие подушка и матрас. По мнению некоторых педиатров, причина увеличения числа случаев СВСМ — в положении «на животике» – на самом деле кроется именно в мягкой подушке или матрасике. Они просто «пережимают» нос ребенка, перекрывая его дыхание. Поэтому в детской кроватке должен быть жесткий гладкий матрас, а от подушки лучше вовсе отказаться. Но, так или иначе, статистические данные однозначно указывают на то, что сон на животе существенно увеличивает риск СВСМ: в странах, где традиционно, или в результате проводимой информационной кампании, детей укладывают спать на спину, фиксируется самый низкий процент случаев внезапной смерти малышей.
К факторам риска относят также: недоношенность и малый вес ребенка при рождении; юный возраст матери (до 17 лет); осложненные, продолжительные или преждевременные ; аборты; множественные роды, особенно с небольшими временными интервалами.
От чего может наступать СВСМ?
Специалисты полагают, что чаще всего это результат незрелости нейрогуморальной системы младенца. В этот период у детей нередки апноэ – временные задержки дыхания; и если они фиксируются чаще раза в час и продолжаются дольше 10-15 секунд, стоит без промедления сообщить об этом педиатру.
Еще одна версия СВСМ – нарушения сердечной деятельности младенца: разного рода аритмии, вплоть да кратковременной остановки сердца; они могут встречаться даже у здоровых детей. По поводу любого подобного случая необходимо также немедленно проконсультироваться с детским доктором.
Прослеживается повышение числа внезапных смертей младенцев в осенне-зимний период. Возможно, это связано с увеличением количества респираторных вирусных инфекций, либо с понижением иммунитета и необходимостью усиленного напряжения адаптационных резервов детского организма.
По одной из гипотез, смерть младенца может наступать в результате хронического психо-эмоционального стресса.
Повышает ли совместный сон риск возникновения СВСМ?
Однозначного мнения на этот счет не существует. Некоторые медики склоняются к мнению, что совместный сон может повышать риск СВСМ – если в результате нарушается комфортный сон малыша. Однако большинство педиатров считают совместный сон, наоборот, фактором профилактики СВСМ. Ведь организм ребенка чувствителен настолько, что синхронизирует собственное дыхание и сердцебиение с дыханием и сердцебиением матери. К тому же непосредственная близость матери позволяет ей максимально быстро отреагировать, например, на остановку дыхания ребенка.
Выше ли опасность СВСМ в неблагополучных семьях?
Поскольку неблагополучие в первую очередь проявляется в отсутствии элементарных условий для жизни новорожденного, а также в пагубных пристрастиях матери во время беременности и кормления – курении, алкоголизме, наркомании, это, конечно, повышает риск СВСМ. Кроме того, в подобных семьях крайне низок уровень образования и осведомленности родителей, отсутствуют базовые знания и навыки по за грудным ребенком. Такие родители, как правило, невнимательны к здоровью малыша и могут не заметить каких-либо тревожных симптомов.
Что значит «генетическая предрасположенность к СВСМ»?
Если у братьев и сестер малыша, или у его родителей в младенчестве отмечались беспричинные остановки сердца или дыхания, и тем более, если в роду имели место случаи беспричинной гибели младенцев, то такого ребенка следует отнести к группе повышенного риска.
Можно ли предотвратить СВСМ?
Стопроцентно исключить синдром, к сожалению, нельзя – поскольку до настоящего времени не установлены точные причины, его вызывающие, но снизить риск возникновения СВСМ можно и необходимо. Грамотное, внимательное наблюдение ребенка педиатром с самого рождения, может на самых ранних стадиях выявить нарушения здоровья малыша и его предрасположенность к СВСМ.
Для контроля состояния ребенка существуют специальные приборы: респираторные мониторы (или мониторы дыхания) и кардиореспираторные мониторы (дополнительно реагирующие на нарушение сердечного ритма). В домашних условиях больше используются респираторные мониторы; они устанавливаются под матрасиком детской кроватки и оснащены системой оповещения.
Что делать, если ребенок перестал дышать?
Если у малыша внезапно остановилось дыхание, следует энергичным движением провести пальцами снизу вверх вдоль позвоночного столба, взять его на руки, потормошить, помассировать ему ручки, ступни, мочки ушей. Как правило, этих мер бывает достаточно, чтобы дыхание ребенка восстановилось. Если же этого не произошло, необходимо срочно вызвать «Скорую помощь», а до приезда врачей прибегнуть к экстренным мерам: сделать массаж грудной клетки, искусственное дыхание.
Необходимо знать, как оказать первую помощь при удушье – ведь остановка дыхания может наступить также из-за попадания в дыхательные пути ребенка посторонних предметов.
Взрослых - это явление, которое внедряется в повседневную жизнь современного человека. Он встречается все чаще и чаще. Но никто точно не может сказать, что умерший серьезно болел. То есть фактически смерть наступает внезапно. Существует ряд причин и групп риска, которые способны оказывать влияние на данное явление. Что требуется знать населению о внезапной смерти? Почему она возникает? Можно ли как-то избежать ее? Все особенности будут представлены далее. Только если знать о явлении всю информацию, известную на данный момент, можно постараться как-то избежать столкновения с подобной ситуацией. На самом деле все гораздо сложнее, чем кажется.
Описание
Синдром внезапной смерти взрослых - это явление, которое получило свое распространение в 1917 году. Именно в этот момент впервые прозвучал подобный термин.
Характеризуется явление смертью, причем беспричинной, человека с хорошим здоровьем. У такого гражданина, как уже было сказано, не было никаких серьезных заболеваний. Во всяком случае, сам человек не жаловался на те или иные симптомы, а также не проходил лечение у врача.
Точного определения данного явления нет. Ровным счетом как и реальной статистики смертности. Многие врачи спорят относительно причин, по которым появляется данное явление. Синдром внезапной смерти взрослого человека - это загадка, которая до сих пор является нераскрытой. Существует множество теорий, согласно которым умирают. О них - далее.
Группа риска
Первым делом стоит разобраться в том, кто же чаще всего подвергается изучаемому явлению. Дело все в том, что синдром внезапной смерти взрослого поколения довольно часто возникает у азиатов. Поэтому данные люди находятся в группе риска.
Также нередко СВНС (синдром внезапной необъяснимой смерти) наблюдается у людей, которые много работают. То есть у трудоголиков. Во всяком случае, такое предположение делают некоторые медики.

К группе риска можно отнести в принципе всех людей, у которых:
- нездоровая обстановка в семье;
- напряженная работа;
- постоянные стрессы;
- имеются серьезные заболевания (но тогда обычно смерть не является внезапной).
Соответственно, большинство населения планеты подвергается изучаемому явлению. От него никто не застрахован. Как уверяют медики, во время вскрытия никак не получается установить причину кончины человека. Именно поэтому смерть называют внезапной.
Тем не менее, как уже было сказано, существует несколько предположений, согласно которым возникает упомянутый феномен. Синдром внезапной смерти у взрослого человека может объясняться несколькими методами. Какие существуют предположения относительно данной темы?
Человек против химии
Первая теория - это воздействие химии на организм человека. Современные люди окружены разнообразными химикатами. Они повсюду: в мебели, лекарствах, воде, пище. Буквально на каждом шагу. Особенно в пище.

Натуральной еды очень мало. Ежедневно организм получает огромные дозы химикатов. Все это не может проходить бесследно. И поэтому возникает синдром внезапной смерти взрослых. Организм попросту не выдерживает очередного заряда химии, которая окружает современного человека. Как следствие, жизнедеятельность прекращается. И наступает смерть.
Теория поддерживается многими. Ведь, как показала практика, за последнее столетие довольно часто начали происходить необъяснимые смерти. Именно в этот период наблюдается прогресс развития человечества. Поэтому можно считать воздействие окружающей химии на организм первой и наиболее вероятной причиной.
Волны
Следующая теория тоже может научно объясняться. Речь идет об электромагнитных волнах. Ни для кого не секрет, что человек всю жизнь находится под воздействием магнитизма. Скачки давления некоторыми людьми очень хорошо ощущаются - они начинают чувствовать себя плохо. Это доказывает негативное влияние электромагнитных волн на человека.

На данный момент ученые доказали, что Земля - это вторая по мощности производимых радиоизлучений планета в Солнечной системе. Организм, находясь постоянно в подобной обстановке, дает некий сбой. Особенно в сочетании с воздействием химикатов. И отсюда возникает синдром внезапной смерти взрослых. Фактически электромагнитные волны заставляют организм прекратить выполнять функции для обеспечения жизни человека.
Все дело в дыхании
А вот следующая теория может показаться несколько нестандартной и даже абсурдной. Но ее все равно активно продвигают по всему миру. Довольно часто возникает синдром внезапной смерти во сне у взрослого человека. Относительно данного феномена некоторые выдвигают невероятные предположения.
Дело все в том, что во время сна организм человека функционирует, но в "экономичном" режиме. И человек в подобные периоды отдыха видит сны. Ужас может заставить организм отказаться функционировать. А точнее, нарушается дыхание. Оно останавливается из-за увиденного. Иначе говоря, от страха.
То есть человек не осознает во сне, что все происходящее - это не реальность. Вследствие чего в жизни он умирает. Как уже было сказано, несколько невероятная теория. Но она имеет место. К слову, синдром внезапной смерти у младенцев во сне объясняется похожим образом. Ученые говорят, что если во время отдыха ребенку приснится, что он в утробе матери, то дыхание остановится. И малыш "забывает" дышать, так как кислород ему должен поступать через пуповину. Но все это только предположения.
Инфицирование
Что еще можно услышать? Какие имеет синдром внезапной смерти взрослого причины? Следующее предположение вообще похоже на сказку. Но его иногда высказывают.

Как уже было сказано, невероятная, сказочная теория. Верить в данное предположение не нужно. Скорее, подобная история - обычная "пугалка", которая придумана с целью хоть как-то объяснить синдром внезапной смерти взрослых.
Переутомление
Теперь немного информации, которая больше похоже на правду. Дело все в том, что, как уже было сказано, азиаты находятся в группе риска людей, подверженных синдрому внезапной смерти. Почему?
Ученые выдвинули некое предположение. Азиаты - это люди, которые постоянно трудятся. Они очень много работают. И поэтому организм в один прекрасный момент начинает истощаться. Он "перегорает" и "отключается". Вследствие чего наступает смерть.

То есть фактически внезапная смерть взрослого человека возникает из-за того, что организм переутомился. В этом зачастую виновата работа. Как показывает статистика, если обратить внимание на азиатов, то многие умирают прямо на рабочем месте. Поэтому не следует работать на износ постоянно. Данный темп жизни негативно сказывает на здоровье. У человека, кроме усталости, не наблюдается никаких иных признаков.
Стрессы
Также среди наиболее распространенных теорий относительно смерти без причин, выделяют стрессы. Еще одно предположение, в которое можно поверить. Как уже было сказано, люди, которые постоянно находятся в нервной обстановке, имеют не только высокий риск появления заболеваний и рака, они еще отнесены к группе риска населения, которые могут столкнуться с синдромом внезапной смерти.
Объясняется теория практически так же, как и в случае с постоянной работой и напряжением - организм "изнашивается" от стресса, затем "отключается" или "перегорает". Вследствие чего наступает смерть без каких-либо видимых причин. Влияние стресса нельзя выявить при вскрытии. Точно так же, как и негативное воздействие напряженного систематического и непрекращающегося труда.
Итоги
Какие выводы следуют из всего вышесказанного? Синдром внезапной ночной смерти, а также дневной у взрослых и детей - это необъяснимый феномен. Существует огромное количество разнообразных теорий, которые позволяют отнести ту или иную группу людей к категории риска. Медики и ученые по сей день не могут найти точное объяснение названному явлению. Точно так же, как и выдвинуть четкое определение синдрому внезапной смерти.

Понятно только одно - чтобы не было высокого риска умереть без каких-либо видимых причин, необходимо вести здоровый образ жизни, меньше нервничать и больше отдыхать. В условиях современности воплотить задумку в жизнь весьма проблематично. Во всяком случае, врачи рекомендуют хотя бы свести к минимуму напряжение и количество стресса. Трудоголикам нужно понимать, что они тоже должны отдыхать. Иначе такие люди могут внезапно умереть.
Если вести максимально здоровый образ жизни, то вероятность внезапной смерти сводится к минимуму. Об этом должен помнить каждый человек. От упомянутого феномена никто не застрахован. Ученые стараются изучить его как можно лучше и найти точную причину появления данного явления. Пока что, как уже было подчеркнуто, этого не было сделано. Остается лишь верить многочисленным теориям.
Новоиспечённые родители делают всё возможное, чтобы сохранить здоровье своих детей. Но иногда ребёнок, который кажется совершенно здоровым, умирает без всякой видимой причины.
Когда умирает малыш до 1 года — это синдром внезапной смерти младенца (СВСМ). Поскольку это состояние часто происходит во время сна, можно также услышать термин «смерть в колыбели».
СВСМ определяется как внезапная смерть младенца младше 1 года, которая остаётся необъяснённой после тщательного расследования случаев, включая выполнение полного вскрытия, осмотр места смерти и обзор клинической истории. Случаи, которые не соответствуют этому определению, в том числе без посмертного расследования, не должны классифицироваться как внезапная детская смерть; эпизоды, включающие вскрытие и тщательное расследование, но остаются неразрешёнными, могут быть обозначены как неопределённые или необъяснимые.
Патогенез
Хотя многочисленные гипотезы были предложены в качестве патофизиологических механизмов, ответственных за СВДС, ни один из них не был доказан. Модель тройного риска, предложенная американскими специалистами, предполагает, что синдром внезапной смерти представляет собой пересечение факторов, в том числе следующих:
- дефект в нервном контроле дыхательной или сердечной функции;
- критический период в развитии механизмов гомеостатического контроля (форма реагирования организма на условия существования);
- экзогенные внешние раздражители.
СВДС редко встречается у младенцев, которые не имеют факторов риска, или тех, у кого только один фактор. В одном исследовании 96,3% умерших детей имели от 1 до 7 факторов риска, причём у 78,3% были обнаружены от 2 до 7. В другом докладе у 57% младенцев выявили один внутренний фактор риска и 2 внешних.
Смерть возникает при воздействии стрессовых факторов на малыша, имеющего недостаточно сформированные структурные и функциональные защитные механизмы.»
Эпидемиологические данные говорят о том, что генетические факторы играют определённую роль, и многие исследования пытались идентифицировать связанные с СВСМ гены.
Несколько анатомических и физиологических данных подтверждают роль апноэ (остановку дыхательных движений) в СВДС.
В одном исследовании проанализировали данные 6 младенцев, находящихся на домашнем мониторинге. Из 6 смертей 3 были приписаны СВСМ. У всех пациентов с СВДС наблюдалась брадикардия (сниженная сократительная активность сердца), предшествовавшая или возникавшая одновременно с центральным апноэ; у 1 была тахикардия (учащение сердцебиения) до брадикардии. У 1 пациента обнаружилось медленное понижение частоты сердечных сокращений на протяжении примерно 2 часов до смерти.
В целом, апноэ можно классифицировать по следующим трём основным типам:
- центральное или диафрагмальное (т. е. нет никаких усилий при дыхании);
- обструктивное (обычно из-за обструкции верхних дыхательных путей);
- смешанное.
В то время как короткое центральное апноэ (<15 секунд) может быть нормальным во всех возрастах, то длительная остановка дыхания, которая нарушает физиологическую функцию, никогда не бывает физиологической. Некоторые патологические доказательства и обширные теоретические данные подтверждают центральное апноэ как причину СВДС, а обструктивная остановка дыхания играет ассоциированную, если не ключевую, роль у некоторых младенцев.
В качестве этиологии СВДС было предложено экспираторное апноэ (остановка дыхания на выдохе); однако доказательства его присутствия обнаруживаются лишь в небольшом числе случаев.
Другие полученные данные также указывают на роль гипоксии (пониженное содержание кислорода в организме), острой и хронической, в СВМС. Гипоксантин, маркёр тканевой гипоксии, повышен в стекловидном теле (гелеобразной структуре, располагающейся за хрусталиком глазного яблока) пациентов, умерших от СВДС, в сравнении с контрольными субъектами, которые внезапно умирают.
Асфиксия (удушье) у новорождённых происходит по следующим чётко определённым этапам.
- Этап 1 — тахипноэ (учащённое поверхностное дыхание) в течение 60 — 90 секунд, за которым следует очевидная потеря сознания, мочеиспускание и отсутствие дыхательных усилий.
- Этап II — глубокие, задыхающиеся респираторные усилия, разделённые 10-секундными периодами дыхательной тишины.
- Стадия III – на плевре (покрывающая лёгкие оболочка) формируются петехии (красные точечные пятнышки), ребёнок прекращает задыхаться.
- Этап IV — смерть, если реанимация не началась.
Хотя при вскрытии детей, умерших от СВСМ, часто не обнаруживаются патологические изменения, большинство младенцев имеют чрезвычайно большое количество петехий. Их присутствие свидетельствует о том, что повторяющиеся эпизоды асфиксии наблюдались в течение нескольких часов до нескольких дней до смерти, вызывая периодические приступы нехватки дыхания с ассоциированными образованиями петехий.
Таким образом, повторяющиеся приступы асфиксии, которые ранее были самоограничены путём возбуждения и восстановления сознания без медицинского вмешательства, могут в конечном итоге оказаться фатальными.
Этиология
Существует несколько условий, которые могут привести к СВДС. Они обычно варьируются от одного ребёнка к другому.
Аномалии мозга
Некоторые новорождённые рождаются с нарушениями мозга. У них вероятность столкнуться с СВДС выше, чем у других. Определённые отделы мозга контролируют дыхание и способность пробуждаться из глубокого сна. Когда мозг не посылает сигнал для выполнения соответствующих функций, ребёнок умирает.
Респираторная инфекция
Когда ребёнок страдает от продолжительной простуды, необходимо немедленно обратиться к врачу.
Многие младенцы погибают, когда они страдают от постоянных простудных заболеваний, что ещё больше способствует возникновению проблем с дыханием.
Низкая масса тела при рождении
Роды раньше срока или низкая масса тела младенца приводят к более высокой вероятности СВДС. Когда ребёнок недостаточно зрелый, у его организма меньше контроля над дыхательной функцией или сердечным ритмом.
Гипертермия (перегревание)
Чрезмерное закутывание ребёнка повышает температуру его тела. Это приводит к увеличению скорости метаболизма, и младенец может потерять контроль над дыханием.
Курение
Если мать курит, шансы гибели ребёнка от СВДС увеличиваются.
Наличие лишних предметов в детской кроватке или сон младенца плохой позиции повышает риск СВДС.

Некоторые модели сна, увеличивающие вероятность СВДС, таковы.
- Сон на животе – в таком положении, младенец испытывает трудности с дыханием.
- Сон на мягкой поверхности. Сон на мягких матрацах или с пушистым комфортером, прижатым к лицу, может привести к блокировке дыхательных путей ребёнка.
- Прикрывание младенца тяжёлыми одеялами и полностью закрытое лицо также опасно.
- Сон с родителями. Лучше, когда младенец спит в комнате с ними, но на отдельной кровати. Когда ребёнок разделяет кровать с родителями, пространство становится переполненным, и у него возникает нарушение дыхания.
Группы риска
Хотя синдром внезапной смерти может затронуть нормального здорового ребёнка, исследователи выявили несколько факторов, повышающих его риск:
- у мальчиков больше шансов пострадать от СВДС, чем у девочек;
- младенцы, достигшие возраста 2 — 4 месяца;
- младенцы, чьи родные братья или кузены умерли от СВДС;
- младенцы, родившиеся у курящей матери.
Младенцы подвергаются более высокой вероятности СВДС, если их мать сталкивается с некоторыми из следующих факторов:
- была оказана неадекватная дородовая помощь;
- слабое прибавление массы тела при беременности;
- плацентарные аномалии;
- наличие медицинской истории инфекций мочевых путей или ЗППП;
- курения или наркотическая зависимость во время или после беременности;
- анемия;
- беременность в возрасте до 20 лет.
Диагностика
Как правило, младенец, умерший от СВСМ, был уложен в постель после кормления грудью или из бутылочки. Проверки ребёнка с переменными интервалами ничем не примечательны, но малыш найден мертвым, обычно в том положении, в котором он был положен перед сном.
Хотя большинство младенцев кажутся здоровыми, многие родители заявляют, что их дети «не были собой» за несколько часов до смерти. Диарея, рвота и вялость отмечались за две недели до смерти.
Также наблюдалось следующее:
- цианоз (50 — 60%);
- проблемы с дыханием (50%);
- аномальные движения конечностей (35%).
Важно определить точную временную последовательность событий. Необходимо ответить на следующие вопросы.
- У младенца было инородное тело, травмы в дыхательных путях?
- Есть ли у младенца история апноэ?
- Какую активность проявлял младенец перед апноэ? Прерывание дыхания после пароксизмального (приступообразного) кашля у ребёнка с инфекцией верхних дыхательных путей предполагает наличие коклюша.
- Время и количество последнего приёма пищи. Родители могут неправильно интерпретировать срыгивание после кормления как угрожающее жизни событие.
Какова была позиция ребёнка?
Что было отмечено первым? Движение стенки грудной клетки и усиление дыхания при отсутствии воздушного потока указывают на обструктивное апноэ. Отсутствие движения грудной стенки, дыхательных усилий и воздушного потока свидетельствует о центральным апноэ.
Какой период апноэ (в секундах)? Большинство здоровых детей на мгновение перестают дышать, когда они спят.

Изменён ли цвет кожи ребёнка? Необходимо проверить местоположение цианоза; у некоторых здоровых детей появляется синюшность вокруг рта, когда плачут, а акроцианоз (посинение кожи кистей рук, стоп, раковин ушей) или изменение цвета во время дефекации могут быть неверно истолкованы как угрожающее жизни явление.
Каков был мышечный тонус ребёнка (например, вялый, жёсткий или дрожащий)? Коченеющие или судорожные движения, сопровождаемое апноэ, предполагает аффективно-респираторные приступы (приступ задержки дыхания).
Что было предпринято (например, сердечно-лёгочная реанимация) и как это было сделано? Врач должен тщательно опросить родителей или других свидетелей об их усилиях по реанимированию ребёнка; отсутствие необходимости в реанимационных усилиях свидетельствует о доброкачественной причине, тогда как потребность в сердечно-легочной реанимации предполагает более серьёзную причину.
Обстоятельства, связанные со смертью
Полученные данные, согласующиеся с СВДС, заключаются в следующем:
- видим здорового младенца, которого кормят, кладут в постель и находят мёртвым;
- тихая смерть детей;
- реанимационные мероприятия не увенчались успехом;
- возраст умершего ребёнка моложе 7 месяцев (90 % случаев пиковая распространённость в 2 — 4 месяца).
Курс беременности, родов и периода младенчества.
Полученные данные, связанные с СВСМ:
- пренатальный уход от минимального до максимального;
- сообщается о курении во время беременности, а также о преждевременных родах или о малой массе тела при рождении;
- могут присутствовать трудно уловимые дефекты в питании и неврологическом статусе (например, гипотония, вялость и раздражительность).
Другие факторы включают:
- снижение роста и массы тела после рождения;
- многоплодную беременность;
- у младенца кандидозный стоматит, пневмония, срыгивания, ГЭР, тахипноэ, тахикардия и цианоз;
- нежелательную беременность;
- недостаточный дородовой уход или его отсутствие;
- позднее прибытие в медицинское учреждение для родов или роды вне больницы;
- ребёнок не наблюдается у педиатра, нет иммунизации;
- употребление алкоголя или других наркотиков во время и после беременности;
- девиантные методы кормления;
- предшествующие необъяснимые медицинские расстройства (например, судороги);
- предшествующие эпизоды апноэ.
Результаты вскрытия
При вскрытии у младенца обычно обнаруживаются признаки нормальной гидратации и питания, что свидетельствует о надлежащей заботе. Никаких симптомов очевидной или скрытой травмы не должно быть. Обширное обследование органов обычно не выявляет признаков врождённой аномалии или приобретённого патологического процесса.
Внутригрудные петехии обычно присутствуют на поверхности тимуса (вилочковой железе), плевры и эпикардия (наружной оболочке сердца). Частота и тяжесть их не зависит от того, были ли обнаружены младенцы в постели лицом вниз, вверх или в сторону.
Микроскопическое обследование может выявить незначительные воспалительные изменения в трахеобронхиальном дереве.
Лабораторные исследования
Лабораторные анализы проводятся, чтобы исключить другие причины смерти (например, проверяются электролиты, чтобы исключить обезвоживание и дисбаланс электролита, выполняется бакпосев для исключения инфекции). При СВДС эти данные, как правило, не выявляются.
Несмотря на т0 что не существует гарантированных способов профилактики СВДС, родители должны принять несколько защитных мер для снижения риска неожиданного инцидента.
1. Положите ребёнка спать на спину:
- у ребёнка больше риска для СВДС, когда он спит на боку или на животе. Во время такого положения лицо младенца сильно упирается в матрас, и он не может свободно дышать;
- удостоверьтесь, что голова ребёнка раскрыта, и лучше положить спящего ребёнка на спину. Это помогает ему дышать более комфортно.
2. Храните детскую кроватку в чистоте и порядке:
- не оставляйте мягкие игрушки или подушки в кроватке ребёнка, так как это мешает его дыханию, когда лицо младенца прижато этими предметами.
3. Избегайте перегрева ребёнка:
- целесообразно использовать мешок для сна или лёгкие одеяла, чтобы ребёнок был в тепле;
- не используйте никаких дополнительных покрытий и не закрывайте лицо ребёнка, когда он спит;
- при покрытии младенца пушистыми одеялами, так как ребёнок делает много бессознательных движений, и одеяло может задушить его;
- выбирайте одеяла небольшого размера и прикладывайте их к подножию матраса, чтобы оно прикрывало плечи ребёнка;
- пеленание или обёртывание младенца пушистыми и толстыми покрытиями заставляет его чувствовать себя некомфортно и затрудняет дыхание;
- перегретый ребёнок испытывает беспокойство и не может переносить высокую температуру тела в течение длительного промежутка времени.

4. Очень полезно грудное вскармливание:
- грудное вскармливание повышает иммунитет ребёнка и защищает его от инфекций дыхательных путей;
- целесообразно кормить ребёнка грудью в течение как минимум шести месяцев, что эффективно снижает риск СВДС.
5. Предложение соски:
- сосание соски во время сна эффективно устраняет риски СВДС;
- но если младенца не интересует соска, не стоит принуждать его;
- положите соску в рот ребёнка до сна. Но не вкладывайте её в рот после того, как он заснёт;
- держите соску чистой для предотвращения попадания вредных микробов в организм младенца.
6. Не курите вокруг младенца:
- родители-курильщики должны отказаться от своей зависимости до и после рождения своего ребёнка;
- пассивное курение часто приводит к удушью младенца;
- младенцы, рождённые от курящих матерей, подвергаются большему риску СВСМ.
7. Обеспечьте сон ребёнка на твёрдой поверхности:
- всегда кладите ребёнка спать на твёрдую поверхность;
- не кладите ребёнка на диван, между подушками;
- когда ребёнок засыпает в переноске, попробуйте как можно скорее положить его на твёрдый матрас.
8. Дородовой уход:
- ранняя и регулярная пренатальная помощь эффективно помогает снизить риск СВДС;
- следуйте сбалансированной диете;
- матери необходимо проходить частые медицинские осмотры в течение всего периода беременности. Это обеспечит в раннюю диагностику любых аномалий растущего плода. Патологии мозга часто приводят к СВДС;
- регулярный медицинский осмотр также снижает риск преждевременных родов или низкой массы тела при рождении.
9. Регулярный осмотр педиатра и иммунизация:
- когда ребёнок выглядит больным или страдает от нарушений дыхания, немедленно обратитесь к врачу;
- необходимо вакцинировать ребёнка согласно графику. Иммунизация защищает его от опасных для жизни заболеваний;
- исследования показывают, что вакцинация ребёнка в указанные сроки снижает риск СВДС;
- если у ребёнка возникнет апноэ, немедленно отвезите его к врачу. Врач изучает нарушения здоровья и принимает необходимые процедуры лечения.

Заключение
Снижение риска СВДС предполагает внимание к деталям. Несмотря на то что синдром внезапной смерти у детей редок, родители должны сделать всё от них зависящее, чтобы не допустить этого.
Трагическое явление в медицине, загадка без ответа — так нередко называют синдром внезапной детской смерти. И действительно — такое явление крайне загадочное и малообъяснимое стало проявляться все чаще. По сути своей — это гибель ребенка в возрасте до 1 года без каких-либо признаков болезней и отклонений на вскрытии. Младенец просто умирает без всяких видимых на то причин, неожиданно и тихо. Что представляет собой такой синдром, почему он может развиваться и как с ним бороться — в материале АиФ.ru.
Группа риска
Синдром внезапной детской смерти не имеет четкого определения. Гибель ребенка зачастую называют необъяснимой. При этом отсутствуют как на теле крохи, так и в доме какие-либо прямые или косвенные факторы, которые могли бы послужить катализатором — ни инфекций, ни бактерий, ни генетических отклонений, ни иных патологических проблем. Врачи до сих пор не могут объяснить, почему именно развивается такая проблема. Однако ряд исследований на данную тему позволили сделать некоторые выводы. Так, например, по статистике, чаще всего СДВС встречается у детей в возрасте до 8 месяцев, причем наибольшее количество случаев фиксируется в возрасте 2-4 месяца. Из всего числа погибших детей 60% — мальчики. Что касается времени, то гибель младенцев отмечается ночью — с полуночи до 6 утра.
Изучаем причины
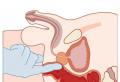
Основных и четких причин развития СВДС нет. Однако некоторые врачи подозревают, что катализатором становится несовершенная работа мозга, когда в нем происходят буквально секундные сбои, способные достаточно быстро разбалансировать организм крохи. Другие уверены, что ведущая роль в развитии такой патологии принадлежит сбоям сердечного ритма — ему подвержены дети, у которых отмечается удлиненный QT-интервал на ЭКГ. Кроме того, есть и такая теория, согласно которой СДВС развивается из-за того, что положение спящего ребенка на животе с повернутой на бок головкой вызывает сдавливание артерии позвоночника, что становится причиной гипоксии и апноэ.
Сегодня медики выделяют только сопутствующие факторы, которые могут спровоцировать соответствующую реакцию. В их числе:
- Сон на животе (такой фактор зачастую называют основным)
- Чрезмерное укутывание
- Использование слишком мягкого матраса и подушек
- Наличие беспричинных остановок дыхания, в т.ч. если такая ситуация отмечалась и у братьев и сестер ребенка
- Возраст матери до 20 лет, когда она при этом одиночка и не состояла на учете у врача
- Наличие болезней у матери во время беременности
- Небольшой разрыв между беременностями (менее года)
- Сложное протекание родов
- Недоношенность
- Искусственное вскармливание
- Сон в разных комнатах с родителями
Также у таких детей нередко отмечалось ночное апноэ. При этом стоит понимать, что у абсолютно здорового малыша могут на первом году встречаться короткие паузы на 12-15 секунд, и это вариант нормы. Если же такие остановки дыхания занимают 20 секунд и больше и сопровождаются бледностью кожи, вялостью, снижением мышечного тонуса, то они говорят о полноценном и угрожающем жизни ночном апноэ.
Почему утро?
Чаще всего младенческая внезапная смерть происходит рано утром. И это вполне объяснимо, т.к. у любого человека — будь то взрослый или младенец — в ночи активизируется отдел нервной системы, который называют парасимпатическим — он отвечает за понижение частоты дыхания и сердечных сокращений. Также под утро в крови снижается уровень глюкортикоидов, что также становится причиной снижения резервных возможностей организма.
Если родители успевают заметить остановку дыхания крохи во сне, ситуацию можно исправить. В первую очередь, следует стимулировать дыхательный центр. Надо взять ребенка на руки и растормошить его — бояться разбудить его в такой ситуации не стоит, здесь главное спасти ему жизнь. После того как дыхание появилось, стоит аккуратно помассировать ручки, ножки, ступни и мочки ушей. Также советуют энергично провести пальцем вдоль позвоночника.
Если кроха не проснулся, а дыхание не восстанавливается, надо начинать процедуру реанимации и вызывать неотложную помощь.
Правила профилактики
Основная опасность синдрома внезапной детской смерти именно в его внезапности — предугадать его невозможно. При этом врачи определили те меры, которые могут выступать в качестве профилактических. Так, например, следует обеспечить крохе сон на спине — сегодня для этого есть немало приспособлений, которые надежно фиксируют кроху и не дают ему перевернуться. Также придется исключить мягкие комплекты постельного белья. Отличным решением станет жесткий матрас и спальный мешок — он выполнит функцию одеяла, при этом не накроет ребенка полностью. В кровати не должно быть и никаких мягких игрушек. Несмотря на то, что одним из факторов риска является раздельный сон с родителями, все же не стоит делать выбор в пользу совместного. Идеально, если младенец будет спать в своей кроватке или люльке рядом с родительской кроватью.
Следует правильно одевать малыша перед сном — не надо выбирать слишком теплую одежду, да и температура в комнате должна быть не выше 20 градусов. Если перед сном было кормление, надо обязательно дождаться, чтобы малыш срыгнул.
Особое внимание следует уделить ребенку при следующих ситуациях:
- Наличие высокой температуры, особенно во время сна
- Отказ от еды
- Снижение двигательной активности
- Наличие респираторной инфекции
- Сон крохи после длительной истерики и плача
- Сон в новых условиях (например, в гостях)
Стоит быть во всеоружии и тщательно следить за своим малышом, тогда есть возможность предотвратить развитие СДВС и спасти крохе жизнь.
Синдром внезапной смерти (СВС) — это одна из загадок медицины. О нем говорят в том случае, когда смерть ребенка наступает неожиданно на фоне полного благополучия в возрасте до 2-ух лет и при вскрытии причина смерти остается неизвестной. Смерть новорожденных старше 1 года бывает крайне редко.
Сегодня СВС занимает 3-е место в ряду причин младенческой смертности после перинатальных состояний
(период с по 7-й день внеутробной жизни) и врожденных аномалий. Частота составляет 1:500 детей.
Несмотря на усилия врачей всего мира, на сегодняшний день пока в этой проблеме больше вопросов, чем ответов. Поэтому мы можем говорить только о гипотезах. Но не стоит бить тревогу родителям поэтому поводу, это не значит что именно с вашим ребенком это может произойти, но как говорят «осведомлен значит вооружен». И сейчас мы рассмотрим факторы риска, которые приводят чаще всего к СВС.
Факторы риска синдрома внезапной смерти
Факторы риска приводящие к СВС:
1. Наследственный фактор. В семьях, потерявших ребёнком от СВС, в 7 раз чаще отмечается повторение данной трагедии.
2. Примерно у половины младенцев, умерших таким образом, в течение 48 часов до наступления смерти наблюдались проявления вирусной инфекции верхних дыхательных путей, у многих из них смерть наступала благодаря, так называемого, действию респираторно-синцитиального вируса.
3. Исследования на тему СВС, показывают, что в организме малышей погибших при СВС уровень гормона серотонина(гормон счастья) был значительно понижен, который напрямую задействован во многих жизненно важных физиологических процессах, как сердечной так и дыхательной деятельности. Следовательно недостаток серотонина возможно и является физиологической причиной нарушающие процессы дыхания и сердцебиения, что приводит к остановке дыхания и сердечной деятельности в последующем к СВС.
4. Также значимыми факторами повышенного риска СВС являются случаи мертворождения при предыдущих беременностях.
5. Дети индейских и афроамериканских семей подвержены риску СВС вдвое-втрое чаще, чем дети из европейских семей.
6. Мужской пол младенца. Девочки умирают несколько реже мальчиков. По статистике на 1 девочку погибшую с диагнозом СВС приходится 1,5 мальчика. Отчасти, такое соотношение можно объяснить тем, что иммунитет в младенческом возрасте несколько выше у девочек, чем у мальчиков.
7. Тимомегалия, т.е. увеличение вилочковой железы является характерной патологоанатомическим признаком у детей, погибших от СВС. Это объясняется тем, что тимус сдавливает органы средостения и выделяет гормоноподобное вещество, которое снижает АД и влияет на обменные процессы в мышце , все это впоследствии ведет к СВС.
8. Экологически неблагоприятная обстановка.
9. Матери, не обращавшиеся за дородовой помощью к врачам.
10. Вредные привычки родителей: , алкоголизм, наркомания (здорового образа жизни следует придерживаться за 2-3 года до рождения ребенка). Если малыш так или иначе сталкивается с продуктами табакокурения (дымом, никотином в молоке матери), это значительно ослабляет его иммунную систему и снижает дыхательную функцию, что может привести к СВС.
11. Юный возраст матери (менее 17 лет).
12. Короткий интервал между родами (менее 12-14 месяцев).
15. Низкий уровень образования родителей.
16. Плохой уход родителей за малышом (мать игнорирует плач ребенка, испытывает неудовольствие от необходимости ухаживать за малышом, уделяет ему мало времени).
17. Заболевания матери во время , ).
18. Недоношенность (ребенок, родившийся при сроке менее 37 недель), низкая масса тела при рождении (менее 2 кг).
19. Поздние сроки (ребенок должен быть приложен к груди в первые 30 мин в родильном зале).
20. , которое является «экологической катастрофой» для ребенка. Намного реже СВС происходит, если ребенка кормят грудью до 6 месяцев. Поэтому продолжать нужно как можно . И еще естественным образом нормализует процесс выработки гормонов у младенцев — в том числе и гормона серотонина.
21. Укладывание ребенка спать на живот. На первом году жизни, пока он сам не начнет активно переворачиваться, он не должен спать на животе. Даже если малыш уже умеет переворачиваться на животик, пусть ворочается, но когда он уснет, нужно перевернуть его на спину. Есть несколько веских доводов выступающих в пользу позы на спине во время сна: а) Сон на животе увеличивает риск возникновения так называемого «возвратного дыхания», когда циркуляция кислорода затруднена и младенец начинает вдыхать тот же самый воздух, что и выдохнул до этого. И катастрофически недополучая кислород, его сердце постепенно замедляется и останавливается; б) Когда малыш спит на животе лицом вниз, он невольно сдавливает себе нижнюю челюсть, а так как суставы и связки еще не развиты настолько, что бы удержать ее без малейшего смещения. Таким образом, верхние дыхательные пути сужаются и дыхание затрудняется, что приводит так же к СВС.
22. Дефицит витамина «Е», который приводит к повышению сосудистой проницаемости и дыхательной дисфункции.
23. 2-4-6 месяцев жизни являются сроками максимального риска развития СВС. Это связанно с тем, что в этом возрасте ребенок уже способен самостоятельно повернуться во сне лицом вниз, но инстинкты выживания у них еще не развиты. Т.е если малышу будет не хватать кислорода, он не предпримет никакого маневра (не повернется, не заплачет, не вскинет голову), что бы спасти себя. Дети младше 2 месяцев не способны сами переворачиваться, а у детей старше 4 месяцев постепенно развивается инстинкт самосохранения. После 10 месяцев случаи СВС практически не наблюдались.
24. В утренние часы (4-6 часа). У малышей еще не достаточно развит дыхательный центр, который контролирует процессы дыхания и пробуждения, и поэтому малыши не могут адекватно реагировать на удушье и никак не проявляет себя во время его.
25. Холодные времена года (осень, зима). В это время увеличивается напряжение адаптационных резервов организма.
26. Выходные и праздничные дни. Практически половина случаев СВС были зарегистрированы в эти дни, это объясняется тем, что родители склонны отдохнуть от забот и хотят развлечься и ребенок не получает должного внимания.
Профилактика СВС
В результате многолетних исследований причин младенческой смертности Всемирная Организация Здравоохранения (ВОЗ) разработала рекомендации по уходу за ребенком, позволяющие снизить риск возникновения СВС:
-
— Нельзя переохлаждать и перегревать ребенка. , должна быть хорошо проветрена, воздуха в ней должна быть 19-21 градус, влажность 50-60%. Ребенок не должен . Детскую кроватку нельзя ставить рядом с нагревательными приборами и под прямыми солнечными лучами. Если ребенку жарко и душное-дыхание и сердце могут просто внезапно остановиться! Это страшнее переохлаждения. А когда малышу холодно, его дыхание и сердечная деятельность замедляются, угасая постепенно. В общем, те и другие условия внешней среды заставляют дыхание младенца отклоняться от нормального ритма работы. Кроме этого, самый незначительный насморк в сочетании с температурой в комнате выше 23 С и сухостью воздуха приводит к образованию плотных корочек слизи, которые, в свою очередь, перекрывают носовые ходы и приводят к остановке дыхания. Если вдруг ребенок вспотел, покраснел, дыхание его заметно участилось, нужно раздеть его, даже если для этого малыша придется разбудить.
— В комнате не должно быть неестественных неприятных запахов (духов, алкоголя…), нужно избегать сильных внешних раздражителей (громких звуков, яркого света…)
— Поверхность для сна должна быть довольно твердой и ровной, от подушки тоже лучше отказаться. СВС более распространен среди тех деток, которые спали на мягком диване, а не на твердой поверхности кровати.
— Не надо укутывать ребенка сильно — сильно, сейчас приветствуется свободное пеленание ребенка, когда он может свободно двигать ручками и ножками.
— Одежда ребенка должна соответствовать погодным условиям.
— Детская кроватка должна быть избавлена от лишних предметов, которые могут препятствовать свободному поступлению воздуха к ребенку — это шторы, игрушки, домашние животные. Поэтому, все это лучше убирать, пока ребенок спит.
— Лучше до 6-месячного возраста спать с ребенком в одной комнате, так ваш малыш постоянно будет под вашим наблюдением, но ни в коем случае ни в одной постели, этого делать категорически нельзя. В таких случаях есть большая вероятность придавить малыша и погубить. Самое безопасное для ребенка место — его кроватка стоящая рядом с родительской кроватью.
— Нельзя выкладывать ребенка спать на живот, на , а только на спину.
— Нельзя курить в помещении, где находится ребенок.
— Нужно стремиться сохранить как можно дольше естественное вскармливание.
— Особо пристальное внимание следует уделять ребенку в период острых респираторных инфекций, во время которых частота наступления СВС повышается.
Нужно также отметить, что выполнение родителями этих рекомендаций ВОЗ, позволяет снизить уровень младенческой смертности примерно на 20%.
В хорошо развитых западных странах активно используются кардиораспираторные мониторы, которые следят за ритмом сердца и частотой дыхания, и, если у ребенка во сне происходит какой-либо сбой, прибор начинает «визжать». У нас единственное, что можно предпринять — это организовать широкомасштабную просветительскую компанию для родителей. Результаты изучения проблемы требуют, как совершенствования системы контроля за случаями СВС со стороны органов здравоохранения, так и разработки широкой образовательной программы для родителей во всем мире.
Надеюсь, что эта статья не останется без внимания родителей и будущих мам и поможет вам и вашему малышу.