Откуда выходят воды у беременных. Каким образом отходят воды у беременной перед родами
2 Сен 0 2730
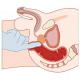
Наталья Томилина, доула, психолог, телесный терапевт: Для начала нужно немного вникнуть в анатомию. Есть матка, в матке есть пузырь, в нем находятся ребенок, пуповина, плацента как бы одной стороной (а обратной стороной она прикреплена к стенке матки) и околоплодные воды. Вод обычно довольно много, а ребенок накануне родов большой и занимает почти всё пространство матки. Его голова (или попа) внизу и вставлена в таз.
Далее про две ситуации отхождения вод, разница между отхождением и подтеканием, какие риски есть с точки зрения медиков, оправданы ли они, что их повышает и понижает, на что нужно обращать внимание, какие факторы отслеживать, какие протоколы приняты в российских роддомах, в роддомах других стран, в домашних родах.
Итак. Разрыв пузыря может произойти по-разному
1. Нарушается целостность внизу, там, где шейка матки и голова ребенка, обычно в этом случае вод выливается около половины стакана, из-за этого голова опускается ниже, и ее можно сравнить с пробкой, которой заткнули ванну, чтобы вода не утекала. Этот вариант назовем отхождением передних (то есть находящихся между головой ребенка и шейкой матки женщины) вод
. Нужно знать, что сверху живота, там, где живот и руки ребеночка, остается прилично вод, так называемые задние, то есть как правило они не вытекают все и полностью, их остается много. И нужно знать, что каждые три-четыре часа новые порции вод вырабатываются организмом матери.
Если женщина будет сильно менять положения тела (встала, легла, перевернулась, снова встала, присела), то воды будут вытекать. Если занять одно положение, то они могут перестать течь совсем, потому что голова плотно прижмется к тазу.
О каких рисках говорит нам медицина?
Начну с самого страшного. Да, я не боюсь говорить с беременными женщинами о смерти. Я считаю, что лучше назвать ее своим именем и проговорить, в каких случаях она вообще может быть, чем молчать, тем самым подогревая иллюзию, что «роды - это безопасно, если…». Да, нужно готовиться, нужно знать определенные исследованные законы протекания родов, нужно заботиться о безопасности, но не уходить в крайность сверхконтроля. Врачи знают и на самом деле между собой они говорят о том, что роды - это процесс, не вписывающийся в абсолютно точные схемы. Есть ориентиры, да. Но роды непредсказуемы. Роды - это сжатая во времени, сконцентрированная модель самой жизни, а жизнь еще никому не удавалось уложить в схемы.
Так вот, больше всего боятся внезапной антенатальной (до рождения) смерти ребенка. Но она не связана только с отошедшими водами. Ее даже больше связывают с сильным перенашиванием (позже 43 недели), а по некоторым данным она выше в 37 недель, нежели чем в 42-43, при этом в 37 недель никого не стимулируют. В общем, весьма загадочная это штука - антенатальная гибель. В родах риски есть всегда, просто потому, что смерть - есть. И это не повод всем делать плановое кесарево. И это не повод круглосуточно мониторить состояние ребенка. Также, как мы живем, несмотря на то, что знаем о внезапности и непредсказуемости смерти, также мы и идем в роды, зная о том, что иногда, о-о-очень редко, некоторые дети не доживают до своего рождения и так устроен этот мир. Лично я за свою практику столкнулась с двумя такими случаями, в обоих точная причина не установлена.
Ну вот, про смерть написала, теперь давайте вернемся на обратный полюс, который про жизнь. Вообще, роды - это про жизнь, правда. Роды - это и есть появление новой жизни. Поэтому можно выдохнуть и вспомнить о том, что большинство родов проходят благополучно для мамы и ребенка).
Что, тем не менее, можно сделать, чтобы снизить риск, описанный выше?
♦️ при отошедших водах и/или переношенной беременности - отслеживать шевеления ребенка и сердцебиение (можно прям дома, я напишу ниже, как). Если что-то настораживает, то обращаться за помощью.
Риск выпадения пуповины
При самопроизвольном отхождении вод он довольно крошечный. На мой доульский взгляд гораздо опаснее ситуация амниотомии - прокола пузыря в роддоме, когда это делают в качестве стимуляции родового процесса, вмешиваясь тем самым в работу организма.
В какой ситуации всё же может произойти выпадение?
♦️ Когда голова ребенка находится высоко и не вставлена в таз и при этом рвется пузырь. В таком случае воды могут хлынуть потоком, а пуповина выпасть, потому что голова ребенка еще не успела «заткнуть» таз.
Но это действительно весьма редкое осложнение и статья не о нем, поэтому продолжим.
Воспалительный процесс, инфекция
Это большой миф и увы большинство наших врачей в него свято верит.
На самом деле, риск воспаления тоже очень мал. Он возрастает, если:вы в роддоме (в больнице более агрессивная среда) если вам делают много влагалищных осмотров если у вас осложненная беременность, есть инфекции. Но даже если эти три пункта есть, не обязательно будет воспаление.
Что снижает риск инфекции:
♦️
исключить влагалищные осмотры
♦️
не ходить в общественные места, где много народа
♦️
не плавать в общих бассейнах и водоемах (а то вдруг вы решите поплавать)
♦️
не заниматься сексом с мужем (вот тут реально - не надо)
♦️
соблюдать обычную гигиену
♦️
отслеживать перечисленные ниже факторы.
На что мы обращаем внимание?
На цвет и запах вод. Норма - светлые, прозрачные, розоватые воды. Запах тоже должен быть приятным, если он неприятный и/или если воды зеленые, коричневые, любого темного оттенка, то проконсультируйтесь со своей акушеркой или врачом. Если речь идет о родах в роддоме, то вам однозначно скажут приехать и лечь. Это не значит, что всё плохо (о том, что означают «зеленые воды», напишу другую статью), это значит, что нужно более внимательное наблюдение. Если речь идет о домашних родах, то к вам скорее всего сразу же приедет ваша акушерка и будет отслеживать ситуацию.
Далее я пишу про ситуацию, когда воды светлые
Обращаем внимание на ваше общее состояние, температуру (не должна повышаться), эмоциональный фон. Испуг и страх - это адреналин, который блокирует окситоцин и роды, поэтому важно успокоиться и создать себе безопасность. Причем для одних женщин безопасно - сразу поехать в роддом и лечь под наблюдение, а для других - остаться дома, заняться обычными делами и преспокойно ждать, пока начнутся схватки.
И, пожалуй, самое главное, на что мы обращаем внимание - это на состояние ребенка. Вот тут, мне кажется, многие женщины пребывают в неведении, что по сути единственный способ понять, всё ли в порядке с ребенком - это слушать его сердцебиение. Да, есть еще узи, но узи невозможно делать постоянно, в течение многих часов. Оно может показать, что малыш в порядке, плацента работает, воды сохранились (хоть и уменьшились), шейка созрела. Но на этом всё.
Дальше в дело вступает КТГ или допплер. Это приборы, которые прикладывают к животу и они считывают ритм сердцебиения. В роддомах стоит большой прибор, который записывает показания и сам распознает сильные изменения и отклонения. А домашние акушерки носят с собой портативные ручные допплеры или деревянные трубочки, которыми точно так же выслушивают сердце, только прибор не делает запись и сам не распознает сигнал, тут уже ухо акушерки работает.
кажу удивительную для многих женщин вещь. Если вы достаточно спокойны и уверенны в себе, то вы можете (и пусть меня закидают помидорами медики) отслеживать сердцебиение самостоятельно. Достаточно научиться определять, в каком месте живота нужно слушать, и выяснить про цифровые показатели. Я не призываю всех к этому. Для многих это будет слишком опасно. Но я точно знаю, что есть те, для кого это будет наоборот важно - узнать, что можно самой.
Итак, единственный способ определить всё ли в порядке с малышом в ситуации отошедших вод и далее на протяжении всех родов - это сердцебиение. Если оно нормально, это значит, что полёт нормальный.
Основываясь на всём вышеизложенном, во многих странах установлен протокол - после отхождения вод ждать 72 часа, в течение которых, как правило, у женщины начинаются схватки и она вступает в роды. То есть отхождение вод без схваток - это еще не роды!
В России протоколы следующие:
Во многих роддомах женщине дают 6 часов. Если схватки не начались, то начинают стимуляцию по типу: искусственный окситоцин → эпидуральная анестезия → слабые потуги → выдавливание (прием Кристеллера, запрещенный во многих странах) → эпизиотомия. Либо сразу кесарево сечение.
Почему? Потому что боятся первого пункта, антенатальной гибели и не хотят возиться с женщиной (ведь это бесплатные роды и она в конвейере).
Кроме того, назначают антибиотики. Почему? Потому что боятся пункта про инфекции:
— в некоторых роддомах дают 12 часов и затем всё то же самое
— в продвинутых роддомах дают 24 часа
— в Москве буквально в паре роддомов (а может и в одном-единственном) женщине дают 72 часа
♦️ Важно знать, что «в роддоме дают» я упоминаю как оборот речи, а не как факт. Вы всегда можете отказаться от стимуляции, написать отказы и продолжать ждать, даже если роддом «не слышал» про 72 часа и считает это выдумкой.
Врачи не боги, они способны сильно ошибаться, многие застряли на уровне медицинских знаний прошлого века и не интересуются современными медицинскими исследованиями и протоколами. И да, какая-то там вы, обычная женщина, читающая интернет, может быть компетентнее целого, огромного ВРАЧА.
В домашних родах обычно ждут эти же 72 часа, акушерка слушает сердце, жизнь идет своим чередом и как правило схватки начинаются и роды запускаются за этот период соло-рожающие ждут столько, сколько решат сами, и сами отслеживают своё состояние.
2. Второй вариант разрыва пузыря - когда он рвется где-то высоко. В этом случае при ручном осмотре мы обнаруживаем целый пузырь, но воды подтекают и тогда очевидно, что разрыв сильно выше. Этот вариант назовем подтеканием вод.
В этом случае всё ещё интереснее:
♦️
внизу пузырь цел, голова не так сильно продвинулась вниз, давления на шейку нет и тем самым ее стимуляции тоже нет, поэтому схваток может не быть вообще очень долго
♦️
вод подтекает понемногу, они обновляются и при ограничении подвижности (постельном режиме) на узи можно увидеть, что индекс вод возрастает, хотя изначально он был упавшим
♦️
практика домашнего акушерства и особенно практика осознанных соло-родов показывает, что с такой ситуации подтекания женщина может проходить дольше, чем 72 часа. В моей личной практике (это когда я видела своими глазами) встречалось 4, 5 и 8 суток. В прочитанных и услышанных мною случаях - доходило и до пары-тройки недель. У Ирины Мартыновой в книге «Исповедь акушерки» описан случай, когда женщина так пролежала дома недель 6 или 7 (воды стали подтекать на 32 неделе, если я правильно помню). Но это исключительный случай, который я просто упоминаю, чтобы показать, что так бывает. Обычно речь всё-таки идет о доношенной беременности и роды начинаются самопроизвольно в течение недели
♦️
в роддоме для этой ситуации тот же самый максимальный протокол - 72 часа, неделю ходить не дадут, пожалуй, нигде.
Чего нужно опасаться?
Того же, чего и в первой ситуации: ухудшения сердцебиения (это, пожалуй, главное) зеленого, коричневого, темного цвета вод. ♦️ Норма - это светлые, прозрачные, розовые воды.неприятного запаха повышения температуры ухудшения общего состояния развития инфекции.
Подводя итог
Я, доула, и я не даю рекомендаций. Рекомендация - это глагол в повелительном наклонении, который призывает к действию. Я даю информацию. Информация предоставляется с помощью фраз «есть такой опыт», «бывает так и так», «вы можете сделать вот это» (но можете и не делать, вы свободны в своем выборе). Именно поэтому я напишу сейчас ниже слово «можно», которое подразумевает, что есть некая возможность, но каждый решает сам, воспользоваться этой возможностью или нет.
♦️ Можно оставаться дома и не ехать в роддом прямо сразу после отхождения или подтекания вод как минимум 6 часов, а как максимум около 3х дней
♦️ Если вы всё же уже в роддоме, то можно написать расписку и отказываться от стимуляции, если ее предлагают раньше, чем через 72 часа и при этом состояние женщины и ребенка хорошее
♦️ Можно оставаться дома с отхождением/подтеканием вод и вызвать акушерку, с которой договориться о ее наблюдении за вами и ребенком до того момента, пока не начнутся схватки и вы поедете в роддом (эта услуга как правило называется сопровождение до роддома, либо она возможна, если у вас заключен договор на индивидуальную акушерку в родах)
♦️ Можно купить ручной допплер, самостоятельно изучить информацию и мониторить сердцебиение ребенка до момента, пока не начнутся схватки.
И важно то, что эти возможности основаны не только на опыте, но и на данных доказательной медицины. Я не хочу перегружать текст ссылками на исследования. Кому важно, очень много информации можно найти на pubmed и в англоязычных источниках.
Смотрите также онлайн-практикумы о родах врача-реабилитолога Олега Леонкина из цикла Лекцию Марины Голубцовой
Фото Наташи Хэнкс
Околоплодные воды становятся средой естественного обитания плода на весь период его внутриутробного развития. В нормальных условиях эта биологически активная жидкая среда отходит незадолго до родов.
При наличии же разного рода патологий и заболеваний, околоплодные воды могут отойти раньше нормального срока. Важно уметь своевременно устанавливать факт отхождения околоплодных вод и знать, как вести себя в таких ситуациях.
Функции околоплодных вод
Околоплодные воды обеспечивают жизнедеятельность плода в целом. Среди их основных функций можно выделить следующие положения:
1. Питание развивающегося ребенка. В составе амниотической жидкости присутствует ряд питательных веществ, необходимых для нормального развития плода.
2. Поддержание необходимых показателей давления и температуры на стабильном уровне.
3. Защита ребенка от неблагоприятных воздействий. Благодаря околоплодным водам уменьшается интенсивность различных внешних давлений, толчков и пр.
4. Защита от инфекционных процессов.
5. Создание условий для свободного передвижения малыша.
6. Защита от чрезмерного шума.
В норме внутриутробные воды отходят при установлении регулярной родовой деятельности и некотором раскрытии шейки матки.
Подтекание околоплодной жидкости в разные периоды беременности
Чем раньше отходят воды, тем опаснее это для развивающегося ребенка.
До 20 недели
Главными причинами отхождения вод на ранних стадиях беременности являются:
- инфицирование плода;
- развитие воспалительного процесса - хорионамнионита.
Единого алгоритма действий при отхождении вод на этой стадии беременности не существует. В большинстве случаев врачи рекомендуют прерывание беременности. Если же ребенка удастся спасти, с высокой долей вероятности он родится с множеством патологий, в числе которых:
- слепота;
- церебральный паралич;
- отсутствие слуха;
- тяжелая дыхательная недостаточность.
В подобных ситуациях врачи назначают детальное обследование, по результатам которого делают вывод о возможности пролонгирования беременности и существующих рисках для плода.
На 25-27 неделях
Тоже неблагоприятная и весьма опасная ситуация. Наиболее распространенной причиной подтекания вод в этот период беременности являются урогенитальные инфекции.
Единый алгоритм действий отсутствует. В большинстве ситуаций о благоприятном исходе для ребенка думать не приходится. Такие дети если и выживают, то растут глубокими инвалидами. О возможных сценариях врач информирует родителей индивидуально по результатам обследования.
На 38-40 неделях
Ситуация не такая опасная, как на более ранних сроках, но также очень неприятная. Чаще всего для сохранения беременности применяется выжидательная тактика. Задача врача - установить максимально допустимую продолжительность выжидания и найти наиболее безопасный способ родоразрешения.
Таким образом, чем раньше начинают отходить воды, тем выше вероятность появления осложнений.
Причины подтекания вод
Раннее отхождение внутриутробных вод связано с разнообразными повреждающими факторами, воздействующими на организм плода и женщины.
Самая распространенная причина - уроенитальная инфекция. Под ее воздействием происходит множество патологических изменений.
Также подтекание жидкости может быть связано с:
- воспалительными процессами и инфекциями в области матки, влагалища, шейки матки, а также плодного пузыря;
- истмико-цервикальной недостаточностью;
- сбоями гормонального фона, в том числе и гиперандрогенией. Из-за нее может развиваться множество других патологий.
Факторы риска подтекания плодных вод
Подтекание околоплодных вод могут спровоцировать разные факторы. Среди наиболее распространенных можно выделить следующие:
- Инфекционные заболевания.
- Травмы.
- Много- и маловодие.
- Гормональные сбои.
- Неосторожный половой акт.
- Падения и прочие внешние повреждения живота.
Чем опасно подтекание околоплодных вод?
Главное - своевременно обнаружить проблему и принять меры для ее устранения.
Опасность подтекания жидкости напрямую зависит от срока, на котором это произошло. После 36 недели такое явление хоть и не считается нормальным, но чрезмерной опасности для ребенка оно не представляет.
Здесь главное своевременно обнаружить проблему и предпринять необходимые меры. Обычно врачи попросту искусственно стимулируют роды либо же используют другие методы родоразрешения.
Если пациентка вовремя обращается в больницу, и полость ее матки, при этом, не является инфицированной, доктора стараются максимально продлить беременность, используя упоминавшуюся ранее выжидательную тактику.
Гораздо более опасным является подтекание жидкости на ранних стадиях, в районе 20-25 недель. Но и при таких обстоятельствах это отклонение не является обязательным показателем к немедленному прерыванию беременности.
При своевременном обращении за врачебной помощью применение методов токолитической терапии, антибиотиков и постельный режим помогают значительно улучшить ситуацию.
Проблема в том, что многие пациентки несвоевременно обращаются к врачу при подтекании жидкости на ранних сроках. Обычно они поступают в больницу с уже развившимися инфекциями и прочими осложнениями, а иногда и вовсе с мертвым плодом.
В подобных ситуациях беременность прерывают, а женщине назначают курс лечения.
Таким образом, даже если воды начали отходить не в установленный период возможность сохранить беременность присутствует.
Главное - своевременно обнаружить проблему и принять меры для ее устранения.
Симптомы и признаки подтекания
 Самостоятельно определить подтекание жидкости достаточно сложно. Главные признаки следующие:
Самостоятельно определить подтекание жидкости достаточно сложно. Главные признаки следующие:
- увеличение объема выделяющейся жидкости из влагалища при изменении положения тела либо совершении движений;
- при наличии существенного разрыва околоплодного пузыря жидкость начинает буквально струиться. У беременной не получается сдержать поток даже при сильном напряжении мышц таза;
- при небольшом разрыве пузыря подтвердить подтекание вод можно только путем сдачи соответствующих анализов. Также существуют домашние тесты.
Ознакомьтесь с доступными методами врачебного и самостоятельного определения наличия подтекания околоплодных вод, описанными ниже.
Способы выявления подтекания околоплодных вод
Целесообразность использования того или иного врачебного метода определяется специалистом в соответствии с условиями конкретной ситуации.
Гинекологический осмотр
Крайне малоинформативный, но до сих пор повсеместно применяющийся метод. Во время осмотра врач обнаруживает прозрачную жидкость в области заднего свода влагалища. Пациентку просят покашлять. Если обнаруженная жидкость является околоплодными водами, она начнет подтекать из цервикального канала.
Главный недостаток - при таком осмотре околоплодные воды можно спутать со спермой, мочой, естественными выделениями и прочими жидкостями.
Микроскопия мазка
Также не самый достоверный метод. Берется мазок жидкости и помещается на предметное стекло. При высыхании жидкость кристаллизуется и на стекле создается рисунок, напоминающий листья папоротника.
Главный недостаток - похожий рисунок проявляется в случае присутствия примесей спермы в мазке.
Аминотест
 Применяется наиболее часто. Считается одним из самых эффективных методов определения разрыва околоплодных оболочек.
Применяется наиболее часто. Считается одним из самых эффективных методов определения разрыва околоплодных оболочек.
На поверхности живота пациентки делается прокол для введения раствора индиго-кармина . Спустя полчаса во влагалище вводится ватный тампон. Если он прокрашивается, подтекание присутствует.
Метод точный, но дорогостоящий и болезненный. Главный недостаток - возможность развития инфекции, кровотечения и прочих проблем, способных повлиять на нормальный ход беременности и даже привести к ее прерыванию. Тяжелые осложнения встречаются примерно в 1 из 250-300 случаев.
Цитологическое исследование
Один из наиболее простых методов диагностики. Из области заднего свода влагалища берется мазок. При нарушении целостности околоплодных оболочек в мазке будут обнаружены элементы вод.
Существуют способы выявления подтекания внутриутробных вод самостоятельно.
Тест с сухой простыней
Самый простой и распространенный тест. Позволяет отличить околоплодную жидкость от простых выделений, объем которых увеличивается ближе к завершению беременности.
Последовательность действий следующая:
- беременная идет в туалет;
- подмывается и вытирается;
- ложится на сухую простынь (также подойдет пеленка или кусок другой чистой и сухой ткани);
- ждет примерно 15 минут.
Если за указанное время на простыне появляются мокрые следы, присутствует подтекание вод.
В такой ситуации необходимо незамедлительно вызывать скорую помощь.
FRAUTEST amnio
 Современный метод домашнего определения подтекания внутриутробных вод. С помощью этого теста можно отличить внутриутробные воды от мочи и влагалищных выделений.
Современный метод домашнего определения подтекания внутриутробных вод. С помощью этого теста можно отличить внутриутробные воды от мочи и влагалищных выделений.
Тест оснащен специальным колориметрическим индикатором, окрашенным в желтый. При взаимодействии с высокой pH-средой индикатор становится зелено-голубоватым . В нормальных условиях pH влагалища не превышает 4,5. Аналогичный показатель для околоплодных вод составляет порядка 7. Индикатор меняет цвет при контакте с жидкостями, чей pH превышает 5,5.
Тест признан достаточно точным. При этом он предельно прост в использовании. Проверка выполняется следующим образом:
1. Из фольгированного пакета извлекается тест. Важно, чтобы руки были чистыми и сухими.
2. Прокладка приклеивается к нижнему белью так, чтобы желтый индикатор располагался напротив входа во влагалище. Тест можно оставлять на 12 часов, как и обыкновенную прокладку. Также его можно снимать раньше, при первом же ощущении подтекания вод.
3. После появления чувства подтекания либо же спустя 12 часов тест удаляется с нижнего белья.
4. Проверяется цвет индикатора. Если он изменился на голубовато-зеленый , нужно обращаться за врачебной помощью.
Тест не только простой в использовании и точный, но и сравнительно недорогой. Средняя стоимость составляет порядка 350-400 рублей. Средство популярное, поэтому купить его можно практически в каждой аптеке.
Как отличить внутриутробные воды от мочи и выделений
Нередко беременные ошибочно идентифицируют подтекание жидкости, путая ее с мочой и простыми влагалищными выделениями, объем которых может значительно увеличиваться ближе к окончанию беременности.
Способы самостоятельного определения подтекания были приведены в предыдущем разделе. В целом же отличить околоплодную жидкость от влагалищных выделений и мочи без врачебной помощи крайне сложно. Поэтому при наличии подозрений на рассматриваемую проблему незамедлительно обращайтесь в больницу и следуйте врачебным указаниям.
Что делать, если обнаружено преждевременное подтекание плодных вод?
Излитие жидкости свидетельствует о повреждении плодовых оболочек. Это, как уже отмечалось, способно привести к крайне неблагоприятным последствиям.
Если проблема обнаружилась дома, необходимо немедленно обратиться к врачу, а еще лучше - вызвать скорую помощь.
В случае обнаружения проблемы врачом, он назначит лечение и даст рекомендации в соответствии с особенностями конкретной ситуации.
Лечение подтекания плодных вод
 Порядок лечения назначается в соответствии со сроком и особенностями ситуации.
Порядок лечения назначается в соответствии со сроком и особенностями ситуации.
Беременности длительностью менее 20-22 недель в большинстве ситуаций сохранить не удается.
Если жидкость начала отходить после 20-22 недель, врачи прилагают максимальные усилия для сохранения беременности. Основной метод, как отмечалось, - это выжидательная тактика . Она направлена на пролонгирование беременности, чтобы ребенок получил максимальные шансы родиться доношенным и здоровым.
Чтобы предотвратить преждевременные роды, врачи обычно назначают пациентке токолитики.
Регулярно проверяется объем и качество выделяющихся вод. Каждые четыре часа медсестра меняет пеленку. С периодичностью в 5 дней делается посев влагалищных выделений. Состояние плода проверяется при помощи кардиотокографии.
Если проблема появилась ранее 34 недели беременности, дополнительно могут быть назначены глюкокортикоиды. Они применяются в целях профилактики развития дистресс-синдрома у ребенка.
Если предотвратить появление хорианамнионита не удалось, либо же если было выявлено ухудшение состояния плода, врач может назначить антибиотики. Также будет проводиться выбор способа родоразрешения, уместного в конкретной ситуации.
В случае отхождения жидкости при доношенной беременности с отсутствующими схватками, врач может назначить родовозбуждение либо же рекомендовать выжидательную тактику до естественных родов. Чаще всего выполняется стимуляция окситоцином. Он позволяет беременной быстрее войти в роды.
Профилактика подтекания околоплодных вод
В целях профилактики преждевременного излияния околоплодной жидкости, врачи рекомендуют:
- устранить любые очаги инфекции. К ним относятся заболевания мочеполовой системы, пиелонефрит, заболевания зубов, тонзиллит и прочие проблемы;
- своевременно лечить истмико-цервикальную недостаточность;
- предпринимать меры для исключения риска прерывания беременности. Для этого беременной назначается сохраняющая терапия.
В любом случае, при наличии подозрений на подтекание вод нужно незамедлительно обратиться за врачебной помощью.
Чем быстрее вы это сделаете, тем больше будет шансов на сохранение беременности и рождение доношенного малыша.
Одним из признаков начала родов является отхождение околоплодных вод. Это жидкость, в которой ребенок находится все девять месяцев и которая защищает его от механических повреждений. Как понять, что воды начали отходить, и насколько опасно это состояние для ребенка?
А теперь остановимся на этом подробнее.
Что такое «околоплодные воды»?
Околоплодные воды также называют амниотической жидкостью. Это жидкая среда является первой стихией, с которой знакомиться ваш малыш. Она расположена внутри плодных оболочек, заполняет всю полость матки и окружает ребенка со всех сторон. Амниотическая жидкость выполняет несколько очень важных функций:
- Питание плода. Из амниотической жидкости плод периодически получает питательные вещества, проглатывая небольшое количество воды. Всасывание также может происходить через кожу.
- Обеспечения постоянного давления. Это необходимо для гармоничного развития всех внутренних и внешних органов.
- Поддержание постоянной температуры. Именно благодаря околоплодным водам температура в матке матери поддерживается на уровне 37 градусов, независимо от температуры тела самой женщины.
- Механическая защита плода и пуповины. Жидкость способна амортизировать давление и толчки, а также предупредить пережимание пуповины.
- В состав околоплодной жидкости входят иммуноглобулины, которые выполняют защитную функцию, предотвращая инфицирование плода.
- Обеспечивает плоду комфортное перемещение в пределах матки.
- Обеспечивает комфортное состояние внешней среды для малыша - приглушает звук, делает менее ярким свет.
Состояние амниотической жидкости является диагностическим признаком для определения благополучия течения беременности. При некоторых патологических состояниях приходится делать биопсию околоплодных вод, чтобы детально их обследовать и поставить правильный диагноз. С помощью такой процедуры, как амниоцентез, врач может получить очень важные данные на этапе пренатальной диагностики. Околоплодная жидкость дает информацию о врожденных и генетических болезнях, которые передались плоду. Подробное исследование дает возможность узнать пол ребенка, а также наличие смертельно опасных болезней. На поздних этапах беременности амниотическую жидкость могут исследовать для оценки степени зрелости легких и общего . Иногда это становится необходимым, если было принято решение о досрочном родоразрешении.
Сама по себе жидкость является секретом, который вырабатывает амниотическая оболочка эмбриона. В норме она прозрачная или немного мутная, а в составе содержит отшелушенные чешуйки эпидермиса, волосы малыша, первородную смазку. Уже ко второй неделе беременности образуется пузырь с амниотической жидкостью, которая просачивается в организм ребенка через кожу, обогащая его и придавая ему массу. В середине беременности околоплодные воды образуются за счет жидкости, которая возникает при пропотевании кровеносных сосудов мамы. На поздних сроках беременности жидкость также помогают образовывать почки и легкие ребенка.
Кроме этого эпителиальных клеток ребенка, амниотическая жидкость богата полезными веществами - в ней есть жиры, белки, глюкоза, гормоны, витамины и другие вещества. Обновление жидкости происходит каждые три часа. Она интенсивно образуется внутри матки с начала развития эмбриона. К последним неделям беременности объем воды может достигать 2 литров. Перед родами околоплодный пузырь, который держит воды, лопается и выпускает жидкость наружу.
Первые признаки отхождения вод
Тяжелый плодный пузырь в конце беременности начинает давить на шейку матки. Со временем это способствует раскрытию шейки и появлению настоящих схваток. Околоплодный пузырь может разорваться как самостоятельно, так и при помощи медицинского персонала. Достаточно часто это происходит неожиданно, поэтому о первых симптомах разрыва оболочки говорить не приходится. В некоторых случаях женщина может почувствовать дискомфорт и обратиться за помощью к доктору.
Как отходят воды перед родами
Отхождение вод является физиологическим процессом и завершает первый период родов. Чтобы воды отошли, необходимо нарушить целостность околоплодного пузыря. Естественным образом это происходит при раскрытии шейки приблизительно на 4-5 см, однако в некоторых случаях врач прокалывает пузырь самостоятельно.
Как правило, после отхождения вод схватки становятся сильнее и чаще. Не обязательно, что воды вытекают сразу во всем объеме. При правильном наружу может вытечь только небольшая часть амниотической жидкости, а остальной объем находится за ребенком и появится после его рождения.


Молодые мамы, у которых процесс родов начался с отхождения вод, сравнивают этот момент с непроизвольным мочеиспусканием. Он проходит абсолютно безболезненно, поэтому женщина внезапно ощущает, что у нее сильно намокло нижнее белье и даже одежда.
Безводный период очень опасен для малыша, поэтому при отхождении околоплодных вод беременная должна сразу обратиться к доктору. Скорее всего, процесс родов после этого пойдет намного быстрее, и малыш появится на свет.
Воды могут отойти в любом месте - на улице, в магазине, просто по пути куда-нибудь. В норме жидкость должна быть прозрачной и немного мутной. Никаких зеленых или красных оттенков не допускается, иначе они будут свидетельствовать о критическом состоянии плода.
Если воды отошли, это означает, что шейка матки потихоньку раскрывается и готовится к процессу родов. Однако точное время и сколько займет этот процесс неизвестно. Стандартным случаем считается, когда сокращение мышц при схватках провоцирует вскрытие пузыря и излитие околоплодных вод.
Преждевременное отхождение вод
В каждой недели беременности плодный пузырь становится все тяжелее - количество амниотической жидкости увеличивается, поэтому он может лопнуть. Если это произошло задолго до даты рождения малыша, излитие вод считается преждевременным.
После отхождения вод обязательным считается наступление схваток. Если сокращение маточных мышц не происходит, а амниотическая жидкость вышла, беременной нужно как можно скорее попасть в больницу. Ждать начала схваток дома не рекомендуется, так как каждый час и даже минута безводного периода малыша негативно отражается на его здоровье, ведь амниотическая жидкость выполняет не только защитную функцию, но и является питанием для ребенка.
Преждевременное отхождение вод может произойти по следующим причинам:
- падение беременной;
- удар;
- внутренние болезни женщины;
- слишком сильные физические нагрузки;
- психоэмоциональное потрясение.
При преждевременном излитии шейка матки раскрывается недостаточно, поэтому сила схваток маленькая, а малыш не готов к рождению. Если выход амниотической жидкости произошел до 32 недели, женщину кладут на сохранение и предпринимают меры для продолжения беременности. После этого срока решение принимается в индивидуальном порядке и возможно родоразрешение.
Опасность преждевременного излития вод заключается в следующем:
- Большая вероятность того, что малыш не выживет или для сохранения его жизни придется принимать реанимационные меры.
- Существует высокая вероятность перекручивания или выпадения пуповины, что влечет за собой . является одной из наиболее частых причин смерти ребенка. Единственно правильное решение при преждевременном выходе амниотической жидкости - срочное обращение к врачу.
Позднее излитие – почему воды не отходят?
Бывает также случаи, когда схватки начались, а пузырь еще не лопнул. Затягивать процесс выхода амниотической жидкость также не стоит. В этом случае доктор принимает решение о прокалывании пузыря механическим способом. Затяжное излитие бывает по разным причинам. Показаниями для искусственного вскрытия плодного пузыря являются:
- повышенная прочность пузыря;
- слабая родовая деятельность;
- перенашивание ребенка;
- гестоз;
- нерегулярные схватки и слабое раскрытие шейки матки;
- беременность с резус-конфликтом.
Процедура прокола пузыря называется амниотомией. Она абсолютно безболезненна, поэтому бояться ее не стоит.
Патологические состояния
Одним из опасных состояний считается несильное подтекание околоплодных вод. В этом случае, женщина может не вовремя обнаружить патологию и у малыша затянется безводный период. Амниотическая жидкость, в большинстве случаев, прозрачная и не имеет запаха. Это становится причиной того, что беременная поздно обращается к врачу, особенно если вскрытие пузыря не сопровождается усилением схваток.
На поздних сроках беременности необходимо внимательно следить за своим самочувствием и обращать внимание на количество ежедневных выделений. Если объем влагалищного секрета увеличивается, возможно, к нему присоединяются околоплодные воды. Определить это можно достаточно легко с помощью тестов, которые продаются в большинстве аптек.
Что происходит после отхождения вод?
После отхождения вод у женщины появляются первые схватки или усиливаются те, которые начались до этого. Интенсивность сокращения матки заметно повышается приблизительно через пару часов. Очень важно следить за длительностью безводного периода, который начинается отхождением вод и заканчивается появлением малыша на свет. Это время не должно превышать 12:00, в противном случае, это негативно отразится на состоянии плода. У повторнородящих женщин безводный период длится меньше, а интенсивные схватки начинаются быстрее.
Ближе к концу беременности большинство женщин, особенно ожидающих первого ребенка, начинают беспокоить предстоящие роды, в том числе и отхождение околоплодных вод. Сомнений возникает много: что делать в такой ситуации, как не пропустить момент отхождения вод, как не спутать их с обычными и многие другие.
Момент отхождения околоплодных вод
помните Следует знать, что отхождение околоплодных вод может произойти в любом сроке беременности, но оптимально, конечно, если это случится не ранее, чем в 38 недель, ведь в такое время ребенок уже полностью созрел для рождения на свет.
В зависимости от наличия родовой деятельности и степени раскрытия шейки матки излитие околоплодных вод бывает:
- Преждевременное излитие : возникает до начала родовой деятельности, т.е. воды отошли, а схваток нет. Такой вариант является самым нежелательным, однако он встречается приблизительно у каждой десятой беременной;
- Раннее излитие . При таком варианте воды отходят, когда уже присутствует регулярная родовая деятельность, но составляет менее 4 см;
- Своевременное излитие : происходит в первом периоде родов при регулярных схватках и раскрытии шейки матки более 4 см;
- Запоздалое излитие : разрыв плодного пузыря происходит в течение некоторого времени после полного раскрытия шейки матки.
Преждевременное и раннее отхождение околоплодных вод считается осложнением, т.к. при отсутствии плодного пузыря ребенок не защищен от воздействия различных инфекционных агентов. В результате при длительном безводном промежутке возможно инфицирование плода и внутренних половых органов, в особенности, если женщина при беременности переносила воспалительные заболевания влагалища, шейки матки, наружных половых органов. По этой причине для профилактики инфекционных осложнений через 6-8 часов после разрыва плодного пузыря женщине начинают вводить антибактериальные препараты, не обладающие отрицательным воздействием на ребенка (ампициллин, оксациллин).
Как отходят околоплодные воды
Как понять, что отошли воды? Таким вопросом задаются многие женщины, боясь пропустить этот момент. Для точного распознавания ситуации необходимо хорошо знать симптомы излития амниотической жидкости.
Количество околоплодных вод
Вопрос об объеме жидкости достаточно сложный, т.к. отходят воды у беременных по-разному.
Если произошел полный разрыв плодного пузыря, то одновременно отходит достаточно большое количество жидкости (чаще всего около 150-250 мл), поэтому такой вариант пропустить достаточно сложно. Чаще всего излитие происходит в ночное время во сне, и женщина при этом не испытывает никаких ощущений, просто просыпаясь в мокрой постели. Если беременная бодрствует, то она может отмечать чувство тяжести внизу живота и ощущение «хлопка» или «разрыва внутри» в момент отхождения вод.
Если же разрыв плодного пузыря произошел высоко и имеется только маленькое отверстие, то воды могут вытекать маленькими каплями в течение длительного времени. В таком случае женщина может действительно растеряться, т.к. подобные выделения могут часто списывать на обильные бели из половых путей или недержание мочи. Однако даже незначительное подтекание амниотической жидкости опасно для ребенка, поэтому при появлении любых подозрений следует обратиться к врачу для контроля наличия или отсутствия околоплодных вод. Кроме того, можно проверить это и самостоятельно при помощи специальных аптечных тестов.
Цвет и запах амниотической жидкости
В норме околоплодные воды прозрачные с небольшим количеством примесей и имеют несколько сладковатый запах. Если излившаяся жидкость имеет зеленоватую, коричневую или черную окраску, то это говорит о наличии в ней мекония, который плод выделяет при кислородной недостаточности. Если перед родами воды отходят с примесями крови, это является крайне опасным признаком и требует немедленной госпитализации женщины в родильное отделение.
Что делать, если отошли воды
важно Если у женщины отошли воды, главное, что она должна делать – это быстро собраться и ехать в родильный дом. Ни в коем случае не следует оставаться дома и ждать начала схваток.
Как уже говорилось выше, безводный промежуток опасен для ребенка, а родовая деятельность может начаться далеко не сразу после разрыва плодного пузыря. Когда отошли воды не полностью, а присутствует только их подтекание, женщина может не рожать длительное время. В таком случае при нахождении пациентки в родильном доме, врачи начнут стимуляцию родов, что поможет уменьшить безводный промежуток.
Кроме того, после отхождения амниотической жидкости женщина обязательно должна быть осмотрена на гинекологическом кресле.
опасно Дело в том, что вместе с водами может произойти выпадение пуповины, что крайне опасно: при ее сдавлении быстро наступает асфиксия и гибель плода. Если у доктора не получится вправить пуповину обратно, то женщине в экстренном порядке проводится кесарево сечение.
Также возможно выпадение мелких частей плода (ручки, ножки), что будет приводить к нарушению родовой деятельности и невозможности вставления предлежащей части плода в полость таза.
Беременная тем более должна быть экстренно госпитализирована при «плохих» околоплодных вод с наличием в них примесей.
Отсутствие схваток после излития околоплодных вод
Как правило, родовая деятельность начинается в течение 3-4 часов после отхождения околоплодных вод. Если схватки не начинаются, то ставится вопрос о начале стимуляции родов.
Временной вопрос в данной ситуации широко обсуждается и становится предметом спора у различных специалистов. К примеру, во многих европейских странах выбирают метод ожидания: искусственная стимуляция начинается только через сутки после разрыва плодного пузыря. В России крайним сроком считаются 12 часов отсутствия родовой деятельности, но в то же время многие акушеры-гинекологи стараются столько времени не ждать из-за высокого риска инфицирования ребенка и раньше начинают проводить стимуляцию.
Большинство женщин, конечно, стремятся к естественному течению родов без использования различных лекарственных препаратов, однако следует понимать, что в такой ситуации не следует спорить со специалистом. Ожидание может быть опасным и привести порой к губительным последствиям.
В течение всего времени, кода женщина вынашивает ребенка, он располагается в специальном пузыре, который заполнен амниотической жидкостью. Для плода она является естественной средой, которая защищает его от всякого рода вредных факторов внешней среды и помогает гармонично развиваться и расти. Перед родами, как правило, но не у всех, этот пузырь нарушает свою целостность, что влечет за собой отхождение околоплодных вод.
Данный процесс обозначает, что ребенок появится на свет в течение 9-11 часов. Как понять, что воды отходят? Ведь бывает такое, что они выливаются не полностью, а могут и подтекать.
Как выглядят околоплодные воды?
Не всегда процесс отхождения этой жидкости происходит именно перед самым появлением ребенка на свет. В случае когда это происходит преждевременно, говорят о дородовом излиянии вод. Ранним считается тот процесс, когда шейка матки недостаточно раскрыта, а схватки уже идут. Если же шейка матки раскрыта на более чем 3 см и происходит излияние околоплодных вод, то все это является своевременным. Бывает и такое, что жидкость не отходит, тогда акушер вручную механическим способом прокалывает пузырь.

Цвет и другие ее параметры являются важными составляющими, по которым можно оценить, какое будет течение родовой деятельности и последующие действия врачей.
Какое бывает количество вод у беременных?
Данный показатель меняется в течение всего времени нахождения плода в утробе матери. Именно перед родами их объем составляет около полутора литров. Этот параметр не значит, что при проколе плодного пузыря будет столько жидкости. Обычно вначале отходит некоторая часть околоплодных вод, которая продвигает ребенка к шейке матки. После того как плод прижмется к родовым путям, получится пояс соприкосновения. Здесь выльется основная часть жидкости. Немного воды останется в плодном пузыре. Она поможет облегчить скольжение ребенка по родовым путям. Таким образом, амниотическая жидкость теоретически делится на переднюю и заднюю. Как понять, что отошли околоплодные воды? Это бывает сделать достаточно сложно. Но в случае когда плодный пузырь разрывается снизу, происходит изливание всей передней амниотической жидкости. Данный процесс похож на непроизвольное мочеиспускание. Обычно это случается в ночной период, во время сна.
Какой цвет должен быть у амниотической жидкости?
Как правило, околоплодные воды должны быть бесцветными или иметь немного желтоватый оттенок. Но бывает и так, что они другого окраса, что является не совсем хорошим признаком. Как понять, что отошли воды перед родами? Это возможно, если они имеют отличный цвет от мочи. Но как говорилось выше, это не есть хорошо.
Амниотическая жидкость зеленого или мутного цвета обозначает гипоксию плода или наличие внутриутробной инфекции. Неприятный запах от них также считается плохим признаком. Наличие примесей крови говорит об отслойке плаценты. Все это требует немедленного вмешательства специалистов для оказания помощи ребенку.
Какие бывают ощущения при отхождении околоплодных вод?
При излитии амниотической жидкости, как правило, у девушки в положении каких-либо неприятных ощущений не бывает. Влажность в промежности - главный признак отхождения вод. Обычно беременные женщины слышат хлопок при разрыве плодного пузыря, но не у всех такое бывает.

Также излитие амниотической жидкости может происходить в период схваток. Как понять, что воды отходят? Это понятно по спазму внизу живота. Но бывает и такое, что женщина не испытывает никаких признаков. Поэтому часть беременных боится пропустить этот процесс.
Если отошли воды в туалете, как понять? Обычно происходит излитие всей передней жидкости. Возникает ощущение, как будто вылилось очень большое количество воды. На самом деле это не так. Ее гораздо меньше, чем кажется.
Почему прокалывают околоплодный пузырь?
Бывает и такое, что амниотическая жидкость не отходит вплоть до самых родов. Имеется несколько показаний, при которых необходимо прокалывать пузырь:

Большинство девушек боятся прокалывать плодный пузырь, но не стоит. Ничего страшного в этом нет. Данная процедура является безболезненной, просто немного неприятной. В зависимости от индивидуальных особенностей каждой девушки, отхождение околоплодных вод может быть в любое время, а скорее всего, ближе к дате родов. Каждой беременной девушке следует заранее знать признаки излития амниотической жидкости для того, чтобы в необходимое время отправиться в медицинское учреждение.
Как понять, что скоро отойдут воды у беременной женщины?
В случае если жидкость выделяется постепенно, следует убедиться, что это не причиняет вред для плода. Необходимо незамедлительно обратиться к специалисту. При отсутствии схваток и если до даты родов еще далеко, врач сделает анализ на подтекание вод и возьмет мазок.

Тест на излитие амниотической жидкости можно сделать дома. Для этого его необходимо приобрести в аптеке. Данный вариант является одним из ответов на вопрос как можно понять, что отошли воды.
Когда выделения обильного характера, то наверняка и есть амниотическая жидкость. В ней может присутствовать слизь. Это является нормальным. Одним из признаков околоплодных вод считается сладких запах. Также излитие жидкости при разрыве околоплодного пузыря нельзя остановить, как, например, мочеиспускание.
Какие действия необходимо предпринять при отхождении вод?
Как только беременная женщина понимает, что у нее произошло излияние или подтекает амниотическая жидкость, следует взять с собой документы, часть необходимых вещей (остальные после привезут родственники) и направляться в больницу, а именно в роддом. Водянистые выделения говорят о том, что целостность околоплодного пузыря нарушена и в любой момент к плоду может проникнуть инфекция. Как понять, что воды отходят? Это можно сделать также при помощи различного рода тестов.

Еще плод может находиться без воды только некоторое время. Обычно, если в течение 9-11 часов после отхождения амниотической жидкости роды не начались, специалисты прибегают к стимуляции этой деятельности либо делают операцию, именуемую кесарево сечение. Показанием к этому является выпадение пуповины при поперечном предлежании ребенка. Данное обстоятельство возможно разглядеть при осмотре пациентки.
В случае когда происходит процесс излития амниотической жидкости дома, следует оценить ее цвет и количество и отправляться в медицинское учреждение. В роддоме беременную женщину с данным обстоятельством обязательно осмотрят и предпримут дальнейшие меры (оставить в стационаре, принимать роды или отправить благополучно домой). Если воды отходят на очень раннем сроке, то девушку госпитализируют в срочном порядке и делают все необходимые процедуры для того, чтобы сохранить ребенка. Как правило, врачам удается продлить беременность при сроке 19 недель.
Как понять, что отходят воды, вы теперь знаете. Но не следует забывать о том, что в любом случае необходимо своевременно обращаться к специалисту при данном событии.