Гломерулонефрит у беременных. Проявления гломерулонефрита у беременных
Гломерулонефрит – это заболевание почек, при котором происходит поражение почечных клубочков (гломерул). Болезнь протекает тяжело, рано или поздно приводя к развитию хронической почечной недостаточности. Как гломерулонефрит влияет на беременность и чем грозит эта патология будущим мамам?
Причины развития гломерулонефрита
Специалисты утверждают, что в возникновении болезни большую роль играют следующие факторы:
- острый инфекционный процесс (скарлатина, ангина, паротит, ветряная оспа, менингококковая и пневмококковая инфекция, инфекционный мононуклеоз, гепатит B);
- аутоиммунные заболевания (системная красная волчанка, склеродермия и другие);
- радиационное облучение;
- прием некоторых лекарственных препаратов и токсических веществ.
Под влиянием тех или иных факторов происходит разрушение структуры почек. Развивается аутоиммунное воспаление, при котором в организме женщины вырабатываются агрессивные антитела против собственных же клеток. Поврежденные почечные клубочки постепенно отмирают, а на их месте образуется соединительная ткань. В таких условиях почки не могут полноценно выполнять свою функцию. Происходит сбой в работе органа, что приводит к развитию всех симптомов гломерулонефрита.
Во время беременности ситуация усложняется в несколько раз. Почкам и без того приходится брать на себя повышенную нагрузку и работать за двоих. При развитии гломерулонефрита поврежденный орган очень быстро перестает нормально функционировать, что неизбежно сказывается на состоянии будущей мамы. Беременность на фоне этой патологии протекает тяжело и не всегда благополучно заканчивается для женщины и ее ребенка.
Симптомы гломерулонефрита во время беременности
Основным проявление болезни является кровь в моче . Это могут быть едва заметные примеси крови, но чаще моча окрашивается в цвет мясных помоев. Этот симптом связан с постоянным разрушением почечных канальцев и говорит о выраженном нарушении функции органа. Как и любые заболевания почек, гломерулонефрит характеризуется появлением отеков на лице. Со временем отечный синдром может распространиться на конечности и туловище, а также стать причиной скопления жидкости во внутренних органах. На фоне выраженных отеков происходит уменьшение количества выделяемой из организма жидкости, что в свою очередь ухудшает состояние беременной женщины.
Одним из самых опасным симптомов гломерулонефрита считается артериальная гипертензия . Давление может подниматься до очень высоких цифр (более 200 мм рт. ст.), и именно этот момент больше всего беспокоит как будущую маму, так и ее лечащего врача. Артериальная гипертензия может быть постоянной или же проявляться периодическими кризами (резким скачком кровяного давления). Любая из этих ситуаций крайне неблагоприятно сказывается на состоянии плода и мешает нормальному протеканию беременности.
Варианты течения гломерулонефрита
По своим проявлениям гломерулонефрит может быть острым и хроническим. Острая форма развивается спустя 7-14 дней после перенесенной инфекции. Повышается температура тела, появляется слабость, озноб. Женщина жалуется на боль в области поясницы, головную боль, одышку. На фоне болезни повышается артериальное давление до высоких цифр. При обследовании выявляется кровь в моче. Заболевание длится около 14-20 дней, после чего состояние будущей мамы постепенно улучшается. Изменения в анализах мочи могут сохраняться еще в течение длительного времени.
Острый гломерулонефрит очень редко встречается во время беременности. Эта форма заболевания характерна для детей и подростков, и первые симптомы болезни появляются задолго до планирования семьи. У беременных женщин гораздо чаще дает о себе знать хронический гломерулонефрит. При этом в период ожидания малыша обострение болезни случается крайне редко. Обычно будущие мамы жалуются на привычные уже признаки хронической патологии: боль в пояснице, отеки лица и ног, повышение артериального давления. Проявления гломерулонефрита весьма неблагоприятно сказываются на состоянии плода и становятся причиной многих осложнений во время беременности.
Чем опасен гломерулонефрит?
Хроническое заболевание почек оказывает негативное влияние на течение беременности. На фоне гломерулонефрита у всех будущих мам развивается артериальная гипертензия. Давление повышается до высоких цифр, что приводит к выраженному спазму сосудом плаценты. Развивается кислородное голодание плода, что приводит к нарушению его роста и развития. Больше всего при гипоксии страдает головной мозг, чувствительный к нехватке кислорода. При развитии гломерулонефрита нередко рождаются дети с патологиями нервной системы разной степени тяжести.
После 28 недель у женщин, страдающих гломерулонефритом, практически всегда развивается гестоз . Эта патология беременности особенно тяжело протекает у женщин с выраженным нарушением функции почек. Нередко на фоне гломерулонефрита происходит преждевременная отслойка плаценты. Развивается кровотечение, которое может стать причиной гибели плода. Спасти женщину и ее малыша удается только при условии своевременно начатой терапии. При отслойке плаценты проводится операция кесарево сечение на любом сроке беременности, после чего терапевты совместно с гинекологами занимаются лечением гломерулонефрита и его осложнений.
Лечение гломерулонефрита во время беременности
Все женщины, страдающие заболеваниями почек, должны находиться под наблюдением гинеколога и терапевта. Если будущая мама себя хорошо чувствует, не отмечает эпизодов повышения артериального давления и не жалуется на боли в почках, ей необходимо просто посещать своего врача каждые две недели. Перед визитом к гинекологу обязательно сдается анализ мочи. При развитии осложнений беременной женщине предлагается госпитализация в стационар.
Большая роль в лечении гломерулонефрита отводится соблюдению режима дня . Женщина, ожидающая ребенка, не должна перенапрягаться и заниматься тяжелой работой на всем протяжении беременности. Рекомендуется спать не менее 8 часов в сутки в хорошо проветриваемом помещении. Питание беременной женщины должно быть полноценным. При гломерулонефрите в рационе будущей мамы должны быть свежие овощи и фрукты, а также продукты, богатые белком. Ограничивается лишь количество соли до 3 г в сутки. Объем употребляемой жидкости не должен превышать 1 литра в день.
Препараты, влияющие на иммунитет и уменьшающие прогрессирование болезни, во время беременности не назначаются. Эти средства тяжело переносятся, вызывают множество побочных эффектов и негативно влияют на развитие плода. Для облегчения состояния проводится симптоматическая терапия. Во время беременности рекомендуется прием растительных мочегонных препаратов («Почечный чай», «Канефрон», клюквенные, смородиновые, брусничные морсы). При выраженных отеках возможно применение синтетических средств, увеличивающих выведение мочи.
Для снижения артериального давления у беременных женщин используются только эффективные и безопасные препараты. Подбором лекарственных средств занимается терапевт. Доктор определяет оптимальную схему лечения, выбирает дозировку и дает будущей маме рекомендации по приему препаратов. Лечение артериальной гипертензии продолжается до самых родов. После появления ребенка на свет схема лечения гломерулонефрита пересматривается с учетом новых условий.
Гломерулонефрит нередко сопровождается нарушением кровотока в плаценте. Для благополучного развития плода беременной женщине назначаются препараты, улучшающие маточно-плацентарный кровоток. В течение всего период лечения выполняется ультразвуковой контроль за состоянием плода. После 34 недель регулярно проводится КТГ (кардиотокография) для подсчета сердцебиений малыша в утробе матери.
Гломерулонефрит во время беременности – это не приговор. При соблюдении всех рекомендаций врача возможно рождение здорового ребенка в положенный срок. Будущим мамам, страдающим заболеваниями почек, очень важно постоянно отслеживать свое состояние. При возникновении болей в почках, повышении артериального давления или появления крови в моче следует немедленно обратиться к врачу.
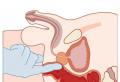
Не секрет, что особая нагрузка во время беременности достается почкам. Основная их задача - отфильтровывать из плазмы крови и оставлять все нужные для организма вещества (соли, белки), удаляя лишнюю жидкость. Поскольку объем циркулирующей крови у будущей мамы увеличивается на полтора литра, работы почкам заметно прибавляется. А вот «условия труда» этого важного органа в период беременности значительно ухудшаются. Дело в том, что почки удерживаются в определенном положении благодаря специальному связочному аппарату. Во время беременности связочный аппарат почек ослабляется, и это часто приводит к их патологической подвижности и ухудшению уродинамики - образования и выведения мочи. Из-за подвижности нередко возникает опущение почки, сопровождающееся венозным застоем в малом тазу и задержкой выведения мочи, что способствует развитию воспалительно-инфекционных осложнений. Такое явление, как пузырно-мочеточниковый рефлюкс - обратный заброс мочи из мочевого пузыря в мочеточники, обусловленный укорочением мочеточников в период беременности, - также предрасполагает к развитию воспалительных процессов. Многократное увеличение уровня гормонов, в особенности - прогестерона, который сохраняет беременность, к сожалению, отрицательно влияет на деятельность мочеточников: уменьшает мышечный тонус стенок, таким образом понижая частоту и амплитуду их сокращений. Функция мочевыводящих органов изменяется во время беременности, а также за счет механической сдавления мочеточников расту щей маткой. Мочеиспускательный канал у женщин - прямой широкий и достаточно короткий; такое анатомическое строение предрасполагает к возможному инфицированию.
В последние годы врачи во всем мире отмечают рост воспалительных заболеваний почек, особенно часто встречающихся у беременных женщин Данные эти весьма тревожны поскольку почечная патология может оказать неблагоприятное влияние на течение беременности и состояние малыша Патология почек во время беременности - большая проблема. Однако существует заболевание мочевыводящей системы, о котором до сих пор известно далеко не всем. Речь идет о гломерулонефрите.
Как проявляется заболевание?
Гломерулонефрит - редкое, но весьма опасное заболеваниепочек,встречающееся у беременных женщин. Это болезнь имеет инфекционно-аллергическую природу. Возбудителем гломерулонефрита является бактерия под названием бета-гемолитический стрептококк группы А; в специальной литературе встречаются данные и о других возбудителях заболевания - бактериях и даже вирусах. Гломерулонефрит - коварное заболевание. Обычно возникновению этой патологии предшествует инфекция - ангина или пиодермия (гнойничковое поражение кожных покровов). Через две-три недели, когда, казалось бы, опасность миновала и все уже позади, в организме в ответ на внедрение бета-гемолитического стрептококка А развивается мощная аллергическая реакция. Начинают вырабатываться специальные средства иммунной защиты - антитела, которые находят антигены стрептококка (в качестве антигенов выступают различные структуры стрептококка - клеточная стенка и т.д.) и прочно связывают их, образуя иммунные комплексы. Эти комплексы длительное время циркулируют в кровеносном русле, а затем оседают на мельчайших сосудах клубочкового аппарата почек. Именно клубочковый аппарат несет ответственность за фильтрацию основную функцию почки. Безусловно, появление на «почечном фильтре» иммунных комплексов сильно затрудняет его работу; эффективность фильтрации значительно снижается. Развивается почечная недостаточность - орган не справляется с нагрузкой в новых условиях. При гломерулонефрите всегда поражаются обе почки.
По клиническому течению различают острый и хронический гломерулонефрит.
Острый гломерулонефрит чаще всего развивается на фоне переохлаждения, стрессового состояния или осложнений беременности, например гестоза1. При развитии острой формы заболевания женщину обычно беспокоит уменьшение количества выделяемой мочи, иногда - болезненность мочеиспускания и изменение цвета мочи: она приобретает розовый, реже - красный оттенок. Также при заболевании гломерулонефритом могут отмечаться несильные боли в области поясницы тянущего, ноющего характера. Эти симптомы довольно часто сочетаются с небольшой отечностью лица, чаще проявляющейся в утренние часы, и повышением артериального давления крови. Как и при всех общих воспалительных заболеваниях, помимо специфических проявлений гломерулонефрита беременную женщину может беспокоить общее ухудшение самочувствия, слабость, головокружение, головные боли, снижение аппетита, периодический подъем температуры тела в пределах 37,5°С.
Хроническая форма гломерулонефрита во время беременности имеет свою особенность, затрудняющую своевременную постановку диагноза: хронический гломерулонефрит у будущей мамы чаще всего протекает скрытно. При такой форме заболевания обычно отсутствуют специфичные для гломерулонефрита жалобы на изменение количества и цвета мочи, чувство дискомфорта при мочеиспускании, болезненные ощущения в области поясницы, отеки, повышение давления. То есть женщину либо вообще ничего не беспокоит, либо проявления болезни настолько общие и незначительные (слабость, головокружение, снижение аппетита), что списывается на«интересное положение». Единственный признак, остающийся неизменным - микроскопические изменения в моче; вот почему так важно регулярно делать общий анализ мочи в течение всей беременности!
Диагностика
При подозрении на острый гломерулонефрит будущей маме предложат пройти ряд важных лабораторных исследований, цель которых - достоверно подтвердить или полностью опровергнуть диагноз. Безусловно, в первую очередь необходимо произвести исследование мочи, причем не только хорошо знакомый вам общий анализ, но и специфические пробы, позволяющие детально изучить изменения функциональной активности почек. При исследовании мочи по Нечипоренко определяют количество форменных элементов (клеток) в 1 микролитре. При недостаточной показательности этого метода производят пробу Каковского-Аддиса, подразумевающую подсчет клеточных элементов, выделяемых с мочой за сутки. Анализ мочи по Зимницкому предполагает сбор мочи порционно в течение суток (каждые 3 часа - получается восемь порций за сутки) с последующим определением суточного колебания ее количества и плотности. Проба Реберга позволяет судить о канальцевой фильтрации почек; здесь определяют концентрацию креатинина (продукта «переработки» белков) в крови, а затем - в моче, собранной за 2 часа, с помощью специальной формулы высчитывают уровень фильтрации. Исследование мочи беременной женщины, страдающей гломерулонефритом, в 100% случаев определяют протеинурию (наличие белка в моче) различной степени выраженности и гематурию (присутствие в моче эритроцитов - красных кровяных телец, которые и придают специфический красноватый оттенок). Следует отметить, что при этом заболевании встречается как макрогематурия, при которой изменение цвета мочи определяется даже «на глаз», так и микрогематурия, когда наличие в моче эритроцитов можно обнаружить только с помощью микроскопа. В 92-97% случаев при исследовании мочи выявляются белые кровяные тельца (лейкоциты) и цилиндры - белковые слепки почечных канальцев. Относительная плотность мочи обычно повышается одновременно с появлением отеков. Помимо различных исследований мочи, будущей маме произведут общий (клинический), биохимический и иммунологический анализы крови, при значительном повышении артериального давления - электрокардиограмму. В результатах клинического анализа крови обычно отмечается увеличение СОЭ (скорости оседания эритроцитов), что является общим признаком воспаления, и снижение гемоглобина - анемия, вызванная потерей кровяных телец с мочой. В «биохимии» прослеживается повышение так называемых острофазовых показателей воспаления - фибриногена, альфа-глобулина и С-реактивного белка. Иммунологическая проба помогает выявить в крови специфические для этого заболевания иммунные комплексы. Данные ЭКГ при наличии выраженного повышения артериального давления позволят выявить характерные изменения сердечно-сосудистой системы.
Осложнения
Беременность существенно усугубляет течение хронического гломерулонефрита, при котором возможны достаточно серьезные, осложнения и для мамы, и для малыша. К сожалению, нередкими осложнениями этого заболевания при отсутствии своевременного и эффективного лечения являются тяжелые гестозы, преждевременная отслойка плаценты, внутриутробная задержка развития и даже гибель плода.Поэтому полное клиническое исследование, уточнение формы болезни и лечение должны проводиться в ранние сроки и исключительно в условиях стационара. При подозрении на любую форму гломерулонефрита независимо от срока беременности и общего самочувствия будущей мамы необходима госпитализация в нефрологическое отделение больницы с возможностью постоянного наблюдения акушера-гинеколога - в интересах здоровья мате и малыша!
Лечение
Лечение глoмepyлoнeфpита включает в себя следующий комплекс мероприятий: режим, диета и лекарственная терапия.
Режим подразумевает прежде всего госпитализацию. При острой форме заболевания назначают строгий постельный режим до исчезновения отеков и нормализации цифр артериального давления -иногда от 2 до 4 недель. Дело в том, что пребывание в постели обеспечивает равномерное согревание тела, что приводит к уменьшению спазма сосудов и снижению давления, а так к увеличению клубочков фильтрации почек и, следовательно, количества выделяемой мочи. При хронически бессимптомном течении заболевания (почки при этом страдают меньше) женщине разрешают вставать, передвигаться в пределах палаты.
Основное правило диеты состоит в ограничении жидкости и поваренной соли - в зависимости от выраженности симптомов болезни. Общее количество жидкости, потребляемой в сутки, вычисляют из расчета выделенной за предыдущие сутки мочи плюс 300-500 миллилитров. Если диагностирован острый гломерулонефрит, будущей маме ограничивают количество белка в рационе до 60 г в сутки; при хронической форме, напротив, суточное потребление белка увеличивают до 2 г на килограмм массы тела (в норме это - 1,2 г на 1 кг веса). Допустимое количество соли при такой диете - не более 3-5 г в сутки. Такую диету беременной женщине следует неукоснительно соблюдать до исчезновения всех симптомов заболевания и нормализации показателей анализа мочи. Диета - самое эффективное средство в борьбе с гломерулонефритом во время беременности!
Лекарственная терапия гломерулонефрита проводится по трем основным направлениям. При значительном снижении суточного выделения мочи и отеках назначают мочегонные средства - ФУРОСЕМИД, ЭУФИЛ-ЛИН. Повышенное артериальное давление нормализуют с помощью препаратов, снижающих артериальное давление, - ВЕРАПАМИЛ, ЛОКРЕН.
Введение антибиотиков целесообразно только при наличии лабораторно подтвержденной инфекции; при подозрении на инфекционную природу заболевания с помощью лабораторных исследований выявляют возбудителя, чтобы назначить именно тот препарат, который лучше всего справится с обнаруженным «врагом». Безусловно, при подборе антибактериальной терапии доктор будет выбирать только те лекарства, применение которых возможно при беременности и не оказывает пагубного влияния на малыша.
Особенность медикаментозного лечения гломерулонефрита у будущей мамы состоит еще в том, что применение самой важной группы средств - иммунодепрессантов и кортикостероидных гормонов (ведь гломерулонефрит - заболевание аутоиммунной природы) во время беременности абсолютно противопоказано!
Женщин, страдающих гломерулонефритом, как правило, направляют в специализированные роддома или крупные перинатальные центры.
При благополучном завершении лечения и доношенной беременности физиологические роды таким мамам не противопоказаны. Если не удалось полностью справиться с заболеванием или возникли те или иные осложнения, предпочтительнее оперативное родоразрешение путем операции кесарева сечения в интересах здоровья мамы и малыша.
После выписки из родильного дома женщине, у которой во время беременности был диагностирован гломерулонефрит, необходимо обратиться к нефрологу - специалисту по болезням почек - для дальнейшего наблюдения, обследования и лечения.
В заключение хотелось бы сказать несколько слов о профилактике заболеваний почек. Ведь всегда легче предупредить беду, чем бороться с ней. Теплая одежда по сезону (особенно - нижнее белье и обувь), правильный режим дня, полное прекращение контактов с простуженными друзьями и домочадцами - эти простые правила помогут вам избежать неприятностей со здоровьем и сохранить хорошее самочувствие в течение всей беременности!
Вынашивание ребенка при больных почках зачастую становится невозможным. Но некоторые заболевания не исключают благополучного разрешения беременности, хотя и требуют постоянного медицинского контроля. К таким недугам можно отнести гломерулонефрит, которому в большей степени подвержены женщины. Рассмотрим подробнее, совместимы ли гломерулонефрит и беременность и как противостоять болезни на различных сроках беременности.
Если женщина переболела гломерулонефритом за 10-12 месяцев до наступления беременности, то ее состоянию и здоровью ребенка ничего не угрожает. При латентной форме заболевания риск развития патологий у ребенка сведен к минимуму. Осложнения возникают не более чем в 20% случаев, но если женщина находится под постоянным наблюдением, то беременность и роды протекают легко.
Острый гломерулонефрит нередко становится причиной внутриутробной гибели плода. Тяжелые осложнения имеют место при почечной недостаточности и артериальной гипертонии. В ряде случаев женщине предлагается искусственное прерывание беременности во избежание осложнений.
Причины развития заболевания
Причиной недуга нередко становится стрептококковый возбудитель, который вызывает такие болезни, как тонзиллит, скарлатина и другие. Кроме кокковых инфекций, привести к заболеванию почек могут грибки и вирусы. Однако возбудитель может не проявить себя, если отсутствуют провоцирующие факторы. К ним относят:
- ослабленный иммунитет;
- отравление;
- переохлаждение;
- предшествующее заболевание инфекционного характера.

Стрептококковая инфекция может провоцировать развитие пиелонефрита
Именно во время беременности болезнь чаще проявляет себя, поскольку вынашивание ребенка становится тяжелой нагрузкой для женского организма. Все системы и органы работают в прямом смысле на износ. Женщинам со слабыми почками следует пройти серьезную подготовку на этапе планирования беременности.
Из-за нагрузки в период беременности эффективность фильтрационного механизма почек снижается на треть. При гломерулонефрите наблюдается интоксикация организма остатками продуктов метаболизма, что негативно сказывается на состоянии женщины и плода.
Симптоматика и проявления
Чаще у беременных женщин встречается хронический гломерулонефрит. Нередко он осложнен артериальной гипертонией, анемией, почечной недостаточностью, нарушением работы печени и желчного пузыря. Все это может привести к замершей беременности или преждевременным родам, а также резкому ухудшению состояния беременной женщины и длительному периоду реабилитации.

Появление отеков при беременности может указывать на почечную патологию
Какие симптомы должны встревожить беременную? Прежде всего у женщины появляются отеки, но это не является главным признаком заболевания, поскольку отечность наблюдается почти у половины беременных женщин.
К другим признакам заболевания относят:
- наличие крови моче;
- боли в пояснице;
- повышение артериального давления;
- сокращение объема мочи;
- признаки интоксикации.
Женщина с заболеваниями почек наблюдается не только у участкового акушера-гинеколога, но и у нефролога. Беременные, входящие в группу риска, отправляются на госпитализацию уже в первом триместре. Если беременность протекает нормально, то повторная госпитализация необходима на сроке 30 недель для подготовки к родам.

Всем беременным пациенткам с хроническим гломерулонефритом важно постоянно контролировать артериальное давление, чтобы вовремя выявить его повышение
Для отслеживания изменений в состоянии беременной женщины показаны традиционные методы диагностики: общие анализы и ультразвуковое исследование. Необходим строгий контроль над давлением и уровнем гемоглобина. Гломерулонефрит при беременности часто становится причиной железодефицитной анемии, что приводит к гипоксии плода.
Лечебные мероприятия
При латентной форме вмешательства врачей не требуется. При ярко выраженной клинической картине женщину отправляют в стационар. Если риск развития осложнений превышает пятидесятипроцентную вероятность, необходимо срочное прерывание беременности.
Когда существует риск осложнений на поздних сроках беременности, врачи могут посоветовать ранний вызов родов медикаментозным способом. Родоразрешение осуществляется естественным путем. Данный метод применим к женщинам с 34-й недели беременности.

Беременные женщины с гломерулонефритом должны наблюдаться у нефролога
Основное лечение заключается в соблюдении правил здорового образа жизни и отказе от чрезмерной физической активности. Женщине рекомендуется больше времени проводить в постели, избегать переохлаждения и придерживаться определенного рациона. Рекомендована диета №7, которая предусматривает отказ от крепких бульонов и блюд с содержанием соли. Она позволяет разгрузить почки и улучшить состояние беременной.
Беременность для многих женщин является долгожданным событием, и естественно, что в эту пору они как никогда задумываются о своем здоровье. К сожалению, многие патологии не щадят даже в такой прекрасный период, что в некоторых случаях негативно сказывается на здоровье будущей матери и малыша. Чтобы обезопасить себя и своего ребенка, врага, как говорится, нужно знать в лицо. Поэтому предлагаем к вашему вниманию одну из значимых тем в наше время «гломерулонефрит и беременность».
Гломерулонефрит – это иммуновоспалительное заболевание, при котором поражаются почечные клубочки. Постепенно в патологический процесс вовлекаются остальные структуры почек. Следует различать 2 формы протекания заболевания, которые имеют такую классификацию:
1. Острая:
- ациклическая;
- циклическая.
2. Хроническая:
- гипертоническая;
- смешанная;
- нефротическая;
- латентная.
Этиология болезни почек зависит от вида возбудителя. Как правило, развитие гломерулонефрита у беременных может начаться с таких заболеваний:
- синуситы;
- гнойничковое поражение кожи;
- простудные заболевания;
- отит;
- ангина и т. д.
Механизм развития гломерулонефрита при беременности носит аллергический характер. Патогенные микроорганизмы, находящиеся в организме беременной, вызывают ответную реакцию на выработку большого количества антител, которые впоследствии соединяются с чужеродными частицами (антигенами). Циркулируя в крови, они оседают в сосудистой системе клубочков почек, после чего начинается развитие заболевания.
Острая форма гломерулонефрита у беременных
У беременных женщин гломерулонефрит почек в острой форме встречается не так часто, связано это с изменяющимся гормональным фоном. Но как бы то ни было, даже такая форма может настигнуть будущую маму. Чтобы вовремя распознать патологию и обратить на нее внимание, необходимо различать проявляемые симптомы:
- Заболевание начинается остро, буквально через несколько дней после перенесенной инфекции.
- Беременную женщину может беспокоить слабость, головокружение, отсутствие аппетита, адинамия, головная боль и болевые ощущения в области почек (поясницы).
- Из-за сниженной работы почек нарушается мочевыделение (вплоть до полного его отсутствия). На этом фоне наблюдается появление отеков на лице и в области нижних конечностей. Если не предпринять в это время никакие меры, они могут распространиться на все тело.
- Появляется лихорадка и повышается артериальное давление.
- В моче могут наблюдаться изменения в виде гематурии (кровь в моче). Также в анализах будет прослеживаться наличие белка (протеинурия) и цилиндров.
- При отсутствии адекватного лечения развиваются симптомы острой почечной недостаточности.
Подобные признаки являются серьезным сигналом, чтобы бить тревогу и как можно быстрее обратиться к врачу.
Хроническая форма гломулонефрита у беременных
Хроническая форма заболевания почек при беременности встречается часто, а его клиническая картина зависит напрямую от имеющейся формы нарушения:
- Гипертоническая характеризуется наличием повышенного давления у беременной женщины и изменениями показателей анализа мочи.
- Латентная форма является наиболее благоприятной и выражается в минимальном выделении белка вместе с мочой.
- Нефротическая имеет симптомы потери белка, выделяемого с мочой, наличием обширных отеков, что может привести при неблагоприятном исходе к задержке развития плода из-за потери мышечной массы.
- Смешанная форма имеет симптомы нефротической и гипертонической.
- Терминальная форма опасна для жизни, как ребенка, так и матери. Характеризуется развитием конечной стадии почечной недостаточности.
Хроническая форма гломерулонефрита у беременных женщин, как правило, напоминает признаки развития острого процесса заболевания почек. Такое состояние называется рецидивом, и во время беременности встречается редко по причине изменяющегося гормонального фона. Пациентки с наличием в анамнезе хронического гломерулонефрита заболевают чаще всего спустя 2-3 месяца после родоразрешения.
Ведение беременности при заболевании
Если беременной женщине установлен диагноз хронический гломерулонефрит, ведение беременности осуществляется наиболее тщательно с обязательной диагностикой в условиях стационара. Если обращаться к медицинским данным наиболее тщательно, то противопоказанием к планированию и продолжению беременности являются такие заболевания:
- гломерулонефрит единственной почки;
- осложненная хроническая почечная недостаточность;
- хронический гломерулонефрит (нефропатическая и гипертоническая форма);
- гломерулонефрит с острым процессом.
Как бы то ни было, многие женщины не обращают внимания на предостережения врачей. В таком случае, специалист подбирает адекватное лечение в зависимости от состояния будущей мамы.
На сроке до 36 -37 недель проводится тщательная диагностика больной, а также в зависимости от показателей анализов ставится вопрос о методе родоразрешения. В данном случае, если анализы в норме и нет угрозы жизни и здоровью беременной женщине и ее ребенку, роды возможны через естественные родовые пути.

Если симптомы заболевания прогрессируют, а самочувствие больной ухудшается, ставится вопрос о проведении досрочного экстренного кесарево сечения по строгим показаниям. При сохранении беременности сроком до 36 недель, женщина обязательно ложится в больницу для сохранения и ежедневного осмотра. Также в это время проводится подготовка с целью предупреждения развития возможных осложнений, а также выбор метода родоразрешения. После родов женщина должна обязательно наблюдаться у нефролога и терапевта на протяжении 3-5 лет.
Риски и осложнения при беременности
Степень риска оценивается в зависимости от состояния здоровья беременной женщины. В данном случае наибольшую угрозу для самой будущей матери и ее малыша представляет повышенное артериальное давление, а также развивающаяся почечная недостаточность. При этом стоит отметить, что почти в 40% случаев при возникновении острого гломерулонефрита или рецидива (обострения) хронической формы наступает внутриутробная гибель плода.
Наиболее неблагоприятной формой для беременности является острая и смешанная. При появлении увеличении количества азотистых шлаков в крови беременной женщины, ставится вопрос о прерывании беременности. Связано это с тем, что повышенное артериальное давление и азотистые шлаки представляют опасность не только для ребенка, но и для самой матери.
Также во время развития заболевания в этот период повышается риск появления кровотечения с преждевременной отслойкой плаценты. Как правило, острая форма заболевания почек является показанием для прерывания беременности в связи с опасностью го проявления.
Лечение заболевания у беременных
Лечение независимо от обстоятельств проводится обязательно в условиях стационара. При этом постоянно контролируется состояние плода. Измеряется его двигательная активность, частота сердечных сокращений. При помощи ультразвуковой диагностики отслеживается физическое развитие малыша согласно сроку беременности. Если наблюдается сокращение числа шевелений, сердечных сокращений, а также отставание в развитии более чем на 1 месяц, это может говорить о серьезной плацентарной недостаточности и служит признаком для возможной внутриутробной гибели плода.
Терапевтические мероприятия необходимы, чтобы устранить симптомы заболевания и очаг воспаления. Лечение пациентки строится по такому принципу:
- Обязательная диета с ограничением количества потребляемой соли и жидкости. Латентная форма заболевания в диетическом режиме не нуждается.
- Введение диуретических препаратов при наличии отеков
- Гипотензивная терапия для снижения артериального давления у беременной женщины.
- Восполняется белковый дефицит путем назначения альбумина, плазмы, протеина или других белковых препаратов.
- Терапия, направленная на стабилизацию сердечно-сосудистой деятельности.
- Десенсебилизирующие терапевтические мероприятия.
- Введение успокоительных препаратов.
- Контроль за состоянием плода и медицинское вмешательство для нормализации жизнедеятельности ребенка.
- Ультразвуковое исследование работы почек.
Все лечебные мероприятия проводятся с обязательным контролем анализов и под пристальным вниманием лечащего врача.
Врач не имеет права требовать от женщины прерывание беременности по причине гломерулонефрита. Даже при всей грозности этого заболевания всегда есть шанс родить здорового полноценного малыша. Однако чтобы это произошло, необходимо соблюдать все предписания врача и по возможности опираться на такие рекомендации:
- В первую очередь — это ваше здоровье. Симптомы заболевания не начнут развиваться без наличия причины. Поэтому обязательно соблюдайте режим труда и отдыха, полноценно питайтесь и избегайте возникновения респираторных и других вирусных инфекций.
- Строго следуйте предписания врача. Если врач назначил прием препарата или записал на очередную диагностику, значит это необходимо для нормального развития плода и поддержания вашего здоровья в норме.
- Если у вас имеет в анамнезе хронический гломерулонефрит и возникла беременность – это повод постоянно следить за своим диурезом и вести дневник артериального давления. Обо всех изменениях необходимо обязательно сообщать врачу.
- Ну и наконец, это заряд бодрости и отличного настроения.
Вопрос планирования или прерывания беременности необходимо проводить в узком кругу близких людей, однако не стоит забывать, что окончательное решение принимает только женщина. Прежде чем решаться на крайние меры, нужно взвесит все «за» и «против». Перед планированием рекомендуется пролечить все обострения хронического гломерулонефрита и добиться стойкой ремиссии.
Гломерулонефрит при беременности – это иммуновоспалительное заболевание почек, при котором преимущественно поражаются клубочковые капилляры. Болезнь может протекать в острой или хронической форме. Последняя приводит к хронической недостаточности почек, что отрицательно сказывается на самочувствии женщины и способности ее выносить здорового ребенка.
Самая распространенная причины гломерулонефрита – бета-гемолитический стрептококк группы А. Замечено, что почки чаще всего воспаляются через несколько недель после перенесенного отита, ангины, синусита, гриппа, ОРВИ и других болезней, вызванных названным возбудителем.
Гломерулонефрит при беременности
Развивается гломерулонефрит, как аллергическая реакция. В ответ на большое количество патогенных микроорганизмов организм начинает вырабатывать антитела, которые соединяются с чужеродными частицами. Образовавшиеся иммунные комплексы, циркулируя по кровеносным сосудам, начинают оседать в почечных клубочках. Постепенно патологический процесс распространяется на большую часть почки. В результате возникают нарушения в ее работе.
Симптомы гломерулонефрита у беременных женщин
Признаки гломерулонефрита у беременных следующие:
- острое начало болезни через 7-20 недель после перенесенной стрептококковой инфекции;
- головные боли;
- ноющие боли в пояснице;
- слабость, повышенная утомляемость;
- плохой аппетит;
- сильные отеки ног, лица, распространяющиеся на все тело;
- выпадение волос;
- высокое давление;
- повышенная температура тела.
В анализе мочи при гломерулонефрите обнаруживаются примеси крови.

Симптомы гломерулонефрита у беременных
Чем опасен гломерулонефрит при беременности
Женщины, у которых диагностирован острый гломерулонефрит во время беременности, редко успешно вынашивают и рожают ребенка. В большинстве случаев у них случается выкидыш или преждевременные роды. Также возможна гибель плода в утробе матери.
Самые опасные для беременных признаки болезни – это отеки и высокое артериальное давление, почечная недостаточность. Если данные состояния не свойственны будущей маме, шансы на рождение здорового доношенного ребенка увеличиваются в разы.

Чем опасен гломерулонефрит во время беременности?
Врачи выделяют три степени риска развития осложнений при гломерулонефрите у беременной и плода:
- минимальный (риск осложнений составляет не более 20%). К данной группе относят будущих мам, у которых болезнь протекает в «стертой» форме;
- выраженный (риск осложнений составляет от 20 до 50%). Сюда относится нефротическая форма заболевания (давление повышено, есть небольшие отеки);
- максимальный (риск осложнений составляет более чем 50%). Дети в такой ситуации редко рождаются здоровыми и в срок. Также на протяжении всей беременности сохраняется угроза жизни матери.
Роды при хроническом гломерулонефрите
Если риск осложнений невысокий (менее 20%), женщина может свободно рожать ребенка естественным путем. При более высоком риске осложнений проводят операцию кесарева сечения. Женщину госпитализируют задолго до дня родов – примерно на 34-й недели беременности.
Благодаря высокому уровню развития медицины все большее количество молодых женщин, у которых диагностирован гломерулонефрит, становятся счастливыми мамами. Данная болезнь не является абсолютным противопоказание к беременности. При ней важно вовремя стать на учет, подготовиться к беременности и на протяжении нее находиться под постоянным медицинским наблюдением. Только при очень тяжелом течении заболевания врач может запретить пациентке беременеть.