Перенашивание беременности. Переношенная беременность: причины, признаки, ведение родов
Вы можете найти массу информации о развитии малыша после рождения, о недоношенных детках и уходе за ними, и совсем мало внимания уделяется теме ухода за переношенным ребенком, развитие которого отличается от развития крохи, который родился в срок. Давайте узнаем об этих отличиях, а также о тонкостях ухода за переношенными детьми.
Внешний вид и особенности развития переношенного ребенка
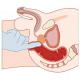
Переношенный ребенок, задержавшийся в маминой матке, отличается характерным внешним видом. Так как сыровидная смазка, которая защищает кожу крохи от микробов и облегчает прохождения по родовым путям, полностью отсутствует, кожа переношенного ребенка сморщенная и шелушащаяся, особенно на стопах и ладонях. Цвет кожи - зеленоватый или желтоватый, пушковые волосы тоже отсутствуют, ногти и волосы длиннее, чем ребенка, родившегося в срок.
Из-за уменьшения питательных веществ, поступающих малышу в утробе матери, он рождается худеньким. У переношенных детей кости черепа немного плотнее и родничок затягивается быстрее - но в этом нет ничего страшного, главное - вовремя посетить невролога.
Кроме того, переношенные детки часто опережают других малышей в развитии, они очень активны, легко возбудимы и беспокойны, не редки случаи плохого сна.

Как ухаживать за переношенным ребенком?
В целом уход за переношенным ребенком мало чем отличается от ухода за крохой, которому повезло родиться в срок, и чтобы ребенок был здоров, важно соблюдать несколько простых правил.
1. Если у ребенка рано начал закрываться , прежде чем прекратить принимать , посоветуйтесь со специалистом.
2. Так как у переношенного малыша сухая кожа, ее необходимо часто обрабатывать маслом, выбрать которое вам может помочь неонатолог или педиатр.
3. После каждой смены подгузников малыша нужно тщательно подмывать, после процедуры промокнуть пеленкой.
4. Обязательно использование - вам не обойтись без специальных кремов и масел.
5. Оставляйте малыша на некоторое время голышом, чтобы его кожа отдохнула от подгузников или пеленок.
6. Прикладывайте ребенка к груди по требованию, дайте ему возможность наесться, и не вынимайте грудь изо рта, пока он сам ее не отпустит.
Как вы видите, ничего страшного в том, что ваш малыш родился переношенным, нет, и благодаря вашим уходу, заботе и любви ребенок будет здоров и счастлив - а это самое главное!
Видеосоветы: Закаливание младенцев - за и против
Переношенная беременность
Вот и прошло девять месяцев. А ваш малыш не спешит появляться на свет. Почему? И что же делать маме?
Многие женщины, у которых роды не начинаются после 40-41 недели, испытывают тревогу. Каждый новый день тянется, кажется, бесконечно долго. Они жалуются: «Одни сутки, как целая неделя!»
Мамочке бы успокоиться, да как тут расслабишься? Врачи пугают проблемами с ребенком и стимуляцией родов. Мучает мысль, не перенашивает ли она?
Тревожатся родственники и с завидной регулярностью звонят друзья и знакомые с вопросом: «Ну, с кем же тебя поздравить?»
Беременность переношенная?
Для начала давайте определимся со сроками. Нормальная среднестатистическая беременность укладывается в довольно широкие границы: 40 недель от первого дня последней менструации (или 38 недель со дня зачатия), плюс-минус 2 недели. А поскольку большинство женщин не могут точно вспомнить день зачатия, то принято ориентироваться на 40 недель.
Роды на 37-42-й неделе не считаются ранними или запоздалыми. Беременность, которая длится 42 и более недель и заканчивается рождением нормального доношенного ребенка без признаков перезрелости, называется пролонгированной. Она встречается в два раза реже перенашивания. В любом случае паниковать не стоит.
У каждой женщины своя верхняя граница нормального срока родов. Что же ее определяет?Если цикл месячных больше 28 дней (от первого дня одной менструации до первого дня следующей), то беременность больше 40 недель – нормально.
При этом, чем больше дней в цикле, тем дольше можно перехаживать без опасений. У женщин с циклом меньше 28 дней 36-40-недельная беременность – норма.
Если первый триместр беременности проходил с какими-то осложнениями, существует вероятность ее продления без признаков переношенности. Ребенок в этом случае как бы добирает то, что недополучил на ранних сроках.
Если в роду у будущей мамы кто-то вынашивал ребенка дольше 40 недель , то с некоторой долей вероятности можно ожидать этого и у нее. Существует наследственно обусловленный биоритм внутриутробного развития ребенка, а значит, и наступление родов.
Если женщина дала себе установку родить, например, когда муж вернется из командировки или врач выйдет из отпуска, ее организм может подстраиваться под это условие.
 Но все-таки встречаются и случаи реально переношенной беременности. Такая ситуация обычно требует быстрого родоразрешения, а родовая деятельность не торопиться начинаться.
Но все-таки встречаются и случаи реально переношенной беременности. Такая ситуация обычно требует быстрого родоразрешения, а родовая деятельность не торопиться начинаться.
- Резкое снижение объема околоплодных вод – предпосылка развития слабой родовой деятельности .
- Отсутствие «передних вод» (так называемый «плоский пузырь», обтягивающий головку малыша) тормозит роды и замедляет раскрытие шейки матки.
- Незрелая шейка матки на сроке 40 недель говорит о большой доли вероятности перенашивания беременности.
- Плотные кости черепа ребенка, узкие швы и роднички усложняют потужный период – потребуется гораздо больше усилий от мамы и малыша.
- Отсутствие в околоплодных водах хлопьев сыровидной смазки (по данным УЗИ) говорит о сухости кожи ребенка, что свидетельствует о перезрелости.
- Признаки старения плаценты , которые легко определяются на УЗИ говорят о том, что плацента уже не справляется с потребностями растущего ребенка.
- Мутные от мекония (первые кишечные выделения малыша) околоплодные воды (по данным УЗИ) говорят о кислородном голодании ребенка.
Причины перенашивания
Какие же причины лежат в основе переношенной беременности?
Медицинский аспект перенашиванияМедики считают, что в основе перенашивания беременности лежит отсутствие «биологической готовности» организма мамы к родам. Это происходит из-за нарушения функций центральной нервной системы мамы и ребенка и (или) регулирующей функции плаценты.
Незрелость иммунной системы плода, дефицит витаминов С, Р, Е и группы В также способствуют перенашиванию, как и эндокринные заболевания, нарушения жирового обмена, аборты, некоторые заболевания половых органов, психические травмы.
Играет роль и наследственность: если у кого-то в родне были перехоженные беременности, есть вероятность перенашивания. Клинические анализы крови и амниотической жидкости могут подтвердить гормональный дисбаланс и нарушения внутриклеточных энергетических процессов.
Но слишком усиленный медицинский контроль сам по себе тоже может затягивать сроки родов. Так называемая «биологическая неготовность» к родам в большинстве случаев – следствие тех или иных проблем и страхов мамы. Потому роды можно стимулировать как медицинскими, так и психологическими средствами.
Психологический аспект перенашиванияРоды могут не начинаться из-за различных страхов мамы. Например, угроза прерывания беременности нередко приводит к тому, что она начинает вести себя так, чтобы максимально снизить все процессы, провоцирующие выкидыш или преждевременные роды . Для вынашивания беременности это очень хорошо, но родам мешает.
Такие предродовые процессы, как усиление тонуса маточной мускулатуры, вестниковые схватки, размягчение и сглаживание шейки матки, связывают в сознании женщины со страхом потерять ребенка.
Чтобы стимулировать роды, включите в свою жизнь все те действия, которые были исключены в период опасности: длительные прогулки, ходьбу по лестнице, гимнастику, плавание. Не пренебрегайте интимной жизнью. Словом, расслабьтесь и готовьте себя к родам!
Неосознанные страхи перед родами – совсем не редкость. Продуктивно работают со страхами на курсах дородовой подготовки, помогут и индивидуальные консультации с психологом. Если будущая мама всю беременность вела очень активный образ жизни, а незадолго до родов расслабилась и стала получать удовольствие, беременность может затянуться.
Все хорошо вовремя и перед родами нормально испытывать не усталость от беременности. Постоянный контроль над проявлениями приближающихся родов может быть слишком назойливым. Он не дает родам начаться в срок.
Отвлекайте себя от ожидания планированием и реализацией каких-либо дел. Например, хорошо начать готовить приданое для ребенка, доводить до блеска «родовое гнездо», каждый день подолгу гулять или поехать в гости.
Очень часто родственники торопят события и заражают своей тревожностью будущих родителей. Если волнение усиливается, нелишними будут консультации у хорошего специалиста или поход на УЗИ, чтобы определить наличие либо отсутствие признаков реально переношенной беременности. Если они не обнаружены (даже на сроке 41-42 недели), значит, время еще есть.
Самый однозначный фактор, требующий быстрого вмешательства, - наличие в околоплодных водах мекониальной взвеси (по данным УЗИ) и ухудшение показателей сердцебиения ребенка. Тогда маме полезно даже немного испугаться за малыша, чтобы роды начались. В любом случае требуется профессиональное медицинское наблюдение и, возможно, медикаментозная стимуляция начала родов.
Обсудите проблему перенашивания на семейном совете с супругом и другими взрослыми членами семьи. Вы можете выразить в таком разговоре свои накопившиеся чувства и переживания, узнать о чувствах других.
Бывает, что страх будущего отца перед родами и появлением ребенка создает у женщины ощущение неуверенности – особенно, если она привыкла заряжаться этой уверенностью от мужа. Тогда искренний и доверительный разговор, а иногда даже и выяснение отношений (с обязательным примирением, конечно) окажут желаемый и долгожданный терапевтический эффект.
Маммарный тест
Этот тест для определения готовности к родам.Сядьте или лягте в удобную позу, расслабьтесь, рядом поставьте часы. Раздражайте соски и ареолы пальцами 5-6 раз по 1 минуте через каждые 3 минуты. Для отслеживания схваток положите руку на живот.
Результаты:- Тест считается положительным, если сокращение матки появляется в первые 3 минуты от начала раздражения сосков и в течение 10 минут будет не менее 3 схваток.
- Если к 40 неделям тест отрицательный, есть тенденция к перенашиванию беременности .
- Если маммарный тест явно положительный (уже через минуту стимуляции матка реагирует активными сокращениями), а роды почему-то не начинаются, значит, крохе нужно еще немного посидеть у мамы в животике. Роды начнутся, как только малыш будет готов к появлению на свет.
Чем опасно перенашивание?
У переношенных малышей повышена чувствительность к недостатку кислорода из-за высокой степени зрелости головного мозга. Если плацента не обеспечивает ребенка кислородом в достаточном объеме, то у него может развиться тяжелое состояние.
Плотные кости черепа хуже приспосабливаются к родовым путям матери, что повышает риск родовой травмы. У переношенных детей чаще возникает такое осложнение, как аспирация околоплодных вод (задержка околоплодных вод в легких).
Вынашивание плода – это непростая задача, ведь в течение всего срока беременности малыш и будущая мама подвергаются риску развития множества проблем и осложнений. Одним из подобных осложнений считается переношенная беременность, когда по истечению предполагаемых сроков родов, ребенок остается в утробе матери и не торопится со своим появлением на свет. При переношенной беременности практически всегда наблюдаются определенные последствия как для роженицы, таки и для ребенка.
Частота возникновения этой патологии составляет около 8-10%, а некоторые источники говорят о 42%. Перенашивание беременности существенно повышает показатель неонатальной заболеваемости и перинатальной смертности, приводя оба показателя к отметке 29%.
Этиология понятия «переношенная беременность»
При нормальном течении беременности она продолжается 280 дней или же 10 акушерских месяцев (что составляет 40 недель). Переношенной беременностью считается та, которая длится 42 и более недель и завершается появлением на свет ребенка с признаками перезрелости. Однако не всегда перенашивание заканчивается рождением перезрелого ребенка, другими словами «перезрелость» и «перенашивание» не являются синонимами.
Роды в случае перенашивания беременности называют запоздалыми. Вполне возможно, что ребенок, рожденный с опозданием, не будет иметь признаков перезрелости, в то время как есть вероятность рождения перезрелого ребенка и при родах в срок. Учитывая сказанное, становится ясно, что перенашивание беременности – это календарное понятие, в то время как перезрелость плода базируется на оценке его физического статуса после рождения.
Классификация переношенной беремености
Переношенную беременность подразделяют на два вида:
биологическое, или истинное, перенашивание – ситуация, когда, помимо отсрочки на 10-14 дней даты родов, ребенок появляется на свет с наличием признаков перенашивания;
пролонгированная беременность, или ложное перенашивание – несмотря на то, что продолжительность вынашивания возрастает на 2 или более недель, ребенок рождается без проявлений перенашивания, зрелым функционально, а в плаценте отсутствуют признаки ее старения.

Однако в современной акушерской клиницистике термин «пролонгированная беременность» не нашел места, также его нет и в международной классификации заболеваний. Поэтому чаще используют такую классификацию:
если срок беременности больше 40 недель, однако не превышает 40 недель и 7 дней (другими словами, 41 неделя) – беременность считается доношенной и роды своевременными, соответственно;
если беременность превысила 41 неделю, но не превысила 42 недели, следует говорить о «тенденции к перенашиванию», но при этом роды называются своевременными (также довольно часто используют определение «41+»);
если период вынашивания беременность соответствует полным 42 неделям и превышает их, применяют понятие «переношенная беременность», роды в таких случаях называют запоздалыми.
Факторы, влияющие на срок родов
Во время расчета предположительной даты родов необходимо учитывать также и продолжительность менструального цикла. К примеру, если продолжительность менструального цикла составляет более 28 дней, то могут присутствовать роды после достижения отметки 40 полных недель (пролонгированная беременность). Таким образом, чем больше продолжительность менструального цикла, тем дольше будет происходить вынашивание беременности. Женщины же с коротким менструальным циклом (меньше 28 дней) могут быть готовы к родам уже на 36 неделе.

Факторы, способствующие перенашиванию беременности
Преношенная беременность может возникнуть на фоне воздействия большого количества факторов, однако главной причиной возникновения такого осложнения беременности является нарушение нейрогуморальной регуляции в организме матери, поскольку она играет основную роль в формировании родовой доминанты. Другими словами, основная роль отводится как функциональным расстройствам в головном мозге, так и возникновению гормонального дисбаланса (гормоны, которые являются стартерами родовой деятельности: простагландины, серотонин и гистамин, плацентарный лактоген и прогестерон, ХГЧ и эстрогены).
Однако в ряде случаев возникновение перенашивания беременности берет свое начало не в состоянии организма матери, а в наличии патологии плаценты или плода. В зависимости от этого факта факторы, которые провоцируют перенашивание подразделяют на две группы: материнское и плодовое.
Изменения в организме матери:
наследственность (перенашивание беременности присутствовало в роду женщины);
дисфункция яичников;
воспалительные процессы в половых органах (сальпингоофорит, эндометрит, цервицит);
опухоли матки;
общий и половой инфантилизм;
нарушенная менструальная функция;
детские инфекции в анамнезе (скарлатина, корь и прочие);
перенесенные ОРВИ или грипп во время вынашивания;

инфантилизм;
патологии печени и заболевания пищеварительного тракта;
эндокринные патологии (ожирение, сахарный диабет, заболевания щитовидной железы);
травмы головного мозга в анамнезе;
боязнь потерять ребенка и страх перед родами;
стрессы и психические травмы;
возраст (первые роды после достижения 30-летней отметки);
медикаментозная терапия угрозы прерывания беременности (текущей);
гиподинамия во время беременности;
роды крупным плодом в анамнезе;
многочисленные аборты.
Изменения в организме плода:
болезнь Дауна;
гипоплазия надпочечников;
тазовое предлежание;
патология почек ребенка (поликистоз);
сбои в процессе развития гипофизарно-надпочечниковой системы;
пороки развития головного мозга (микроцефалия, водянка мозга, анэнцефалия).

Патогенез перенашивания беременности
Плацента и изменения, которые в ней происходят, играют важнейшую роль в механизме развития перенашивания беременности. Перенашивание может быть обусловлено диссоциированным или запоздалым созреванием плаценты, наличием хронической плацентарной недостаточности или сохранением детским местом иммунологической толерантности, препятствующей возникновению иммунологических реакций, которые направлены на отторжение плода в положенные для этого сроки.
Возникающие дистрофические и трофические изменения в децидуальной оболочке и амнионе приводят к нарушению синтеза гормона простагланлина, который участвует в родовой деятельности. Также присутствуют гормональные сбои в общей системе, называющейся плодово-плацентарно-материнской. Происходит изменение соотношения гонадотропных гормонов, возрастает содержание катехоламинов, хорионического гонадотропина и прогестерона, что и провоцирует перенашивание.
Макроскопически масса плаценты является увеличенной, хотя ее толщина при этом уменьшена. Сам хорион является суховатым, со слабой дифференциацией на дольки. Также плацента начинает прокрашиваться зелеными водами (вследствие гипоксии плода, происходит отхождение мекония). По всей площади детского места присутствуют кальцификаты и белые инфаркты, места жирового перерождения.

Изменения затрагивают и околоплодные воды. Амниотическая жидкость изменяет свой состав и теряет былую прозрачность. Если перенашивание незначительное, воды имеют опалесцирующий оттенок, становятся беловатыми, поскольку в них начинает растворяться кожный эпителий и сыровидная смазка плода. Если произошла гипоксия плода, воды окрашиваются в желтый или зеленый цвет.
Происходит изменение фосфолипидного состава околоплодной жидкости. Нарушается содержание сфингомиелина и лецитина, которые ответственны за образование сурфактанта (вещество, которое не дает спадаться легким во время вдоха) в легких плода. На фоне нарушения синтеза сурфактанта перезрелый плод получает синдром дыхательного расстройства, формируются гиалиновые мембраны в легких.
Изменение физико-химических свойств и уменьшение объема околоплодных вод приводит к снижению их бактерицидности, растет количество бактерий, которые способствуют развитию у малыша внутриутробной пневмонии.
Снижение объема амниотической жидкости при переношенной беременности происходит прямо пропорционально времени перенашивания:
объем амниотической жидкости в полную 41 неделю снижается на 100-200 мл и составляет, соответственно, 600-700 мл (в норме количество вод составляет 800-900 мл);
объем околоплодных вод в полные 42 недели сокращается вдвое и составляет 350-400 мл;
в полные 43 недели количество вод сильно сокращается (до200-300 мл), что приводит к развитию выраженного маловодия;
в случае значительного перенашивания беременности (44 полные и более недель) воды практически отсутствуют, объем составляет 40-60 мл.

Клиническая картина
При наличии переношенной беременности характерны такие признаки:
окружность живота теряет около 5-10 см вследствие явлений дегидратации (в случае перенашивания более 10 дней);
снижается упругость кожи будущей матери;
матка приобретает плотность, вследствие сокращения мышечных волокон и снижения количества вод;
маловодие;
увеличивается высота маточного дна вследствие крупных размеров плода и гипертонуса матки;
вместо молозива появляется молоко;
отмечается потеря веса у беременной, или прекращаются прибавки в весе;
«незрелость» шейки матки;
кислородное голодание плода (снижение показателей биофизического профиля: уменьшается тонус плода, дыхательные движения, шевеление);

меняется характер сердечного ритма ребенка при вслушивании (замедляется/учащается сердцебиение, сердечные тоны становятся глухими или приглушаются), это говорит о развитии гипоксии плода на фоне плацентарной недостаточности;
увеличивается плотность черепных костей ребенка (окостенение), роднички и швы становятся узкими и начинают срастаться (определяется при влагалищном исследовании).
Внешний вид перезрелого плода
Запоздалые роды приводят к рождению плода с наличием признаков перезрелости:
плотные кости черепа, могут быть закрытые швы и роднички;
кожный покров имеет желтоватый или зеленоватый цвет (за счет растворившегося в водах мекония);
длинные волосы;
длинные ногти на пальцах ног и рук (преодолевают края ногтевых фаланг);
подкожно-жировой слой меньше нормы;
отсутствует первородная смазка, вследствие чего возникает сморщивание кожи;
возможно рождение гипотрофичного плода (как результат внутриутробной задержки роста);
длина плода превышает норму (от 56 см и более);
крупные размеры (размеры головки ребенка соответствуют показателям верхней границы нормы или превышают ее).

Степени перенашивания
Внутриутробное состояние ребенка во многом зависит от того, какой срок переношенности, на основании этого выделяют такие степени перенашивания:
Первая степень.
Срок гестации составляет полную 41 неделю. Состояние ребенка удовлетворительное, однако отмечается учащение сердцебиения и повышение двигательной активности. Объем околоплодных вод снижен, но незначительно (600-800 мл), их цвет беловат и опалесцирует.
Шейка матки по окончании беременности является недостаточно зрелой, уплотненная, внутренний зев представляет собой плотный валик. Головка плода прижата к тазу неплотно. Макроскопически плацента имеет доношенный вид. Новорожденный имеет незначительные признаки перезрелости.

Кожа у ребенка суховата, однако не сморщена, а сыровидная смазка присутствует в небольшом количестве. Длина новорожденного составляет 54-58 сантиметров.
Вторая степень.
В большинстве случаев соответствует 42-43 неделе. Биологическая готовность шейки матки к схваткам у женщины отсутствует, окружность живота уменьшается каждый день на 1-3 см, происходит повышение внутриматочного дна. Головка не прижата ко входу в костный таз. Начинает развиваться плацентарная недостаточность и кислородное голодание плода. Сердечные ритмы приглушены, а во время шевеления ребенка становятся реже или учащаются. Шевеления, в свою очередь, становятся редкими, однако на УЗИ определяются глубокие дыхательные движения, которые иногда переходят в судорожные.
По данным УЗИ:
снижение внутриплацентарного кровотока;
повышение эхоплотности вод;
выраженное маловодие;
зрелость плаценты третьей степени.

Макроскопически: разграничение долек стертое, плацента суховатая, тонкая.
Объем вод снижается значительно, при этом они становятся мутными и беловатыми. В родах отмечают неполноценность (плоскость) плодного пузыря, его оболочки плотные и натянутые в районе головки ребенка. Новорожденный имеет явные признаки гипоксии и перезрелости.
Третья степень.
Очень редкая степень перенашивания, при которой беременность превышает 43-44 недели. Пуповина у плода тонкая, кожа окрашена в желтый или зеленый цвет, развивается полиорганная недостаточность. Площадь плаценты не увеличена, однако снижена ее толщина, присутствуют множественные белые инфаркты и кальцификаты. Плацента также имеет желто-зеленый цвет.
Существенно возрастает вероятность интра- и антернатальной гибели плода, а также ранней детской смертности.
Диагностика
Диагностика переношенной беременности начинается с момента точного установления сроков гестации. Для этого пользуются всеми методами расчета предположительной даты родов:
по дате постановки на учет (первый визит в женскую консультацию по поводу беременности);
отсчет от первого шевеления плода;
отсчет от дня овуляции;
отсчет от дня оплодотворения;
по дате последних месячных.
Пальпация матки и гинекологическое исследование в первом триместре позволяет достаточно точно определить срок беременности. Также при расчете сроков применяют дату проведения первого положительного теста на беременность, день поднятия матки до уровня пупка (соответствует сроку 20 недель), день первого прослушивания сердцебиения (в 18 недель при помощи стетоскопа и в 12 при помощи допплера).

Во время выполнения объективного акушерского исследования диагностируют увеличение высоты маточного дна и снижение окружности живота. Также отмечают потерю в весе или незначительную прибавку. На фоне маловодия снижается и подвижность ребенка.
В ходе влагалищного исследования определяется абсолютная неготовность шейки матки к схваткам, сужение родничков и швов, плотные кости черепа ребенка. Предлежащая часть плода или прижата не плотно к входу, или же подвижна и располагается высоко над входом в малый таз.
Инструментальные методы
Из инструментальных методов широко применяют:
Допплерография.
При помощи допплерографии кровотока между плацентой и маткой выявляют наличие признаков старения детского места: пертификты и кальцификаты, истончение (похудение) плаценты, снижение интенсивности маточно-плацентарного и фетоплацентарного кровотока.
Кардиотокография.
При помощи КТГ определяется брадикардия (менее 120 ударов в минуту), а также тахикардия (более 160 ударов в минуту), что подтверждает наличие гипоксии плода.
Амниоскопия.
Исследование характера амниотической жидкости через цервикальный канал и плодный пузырь. Наблюдаются желтые или зеленоватые воды.
Амниоцентез.

После получения небольшого количества вод выполняют исследование их состава. В водах присутствует повышенное содержание общего белка и молочной кислоты, мочевины и креатинина, а также понижение уровня глюкозы. Первым признаком перенашивания является изменение соотношения лецитина и сфингомиелина – 4/1, при том что у зрелого плода это соотношение равно 2/1.
Ультразвуковое исследование.
В ходе УЗИ измеряют рост ребенка и высчитывают его вес, также определяется повышенная плотность костей черепа и наличие внутриутробных пороков развития, определяется количество плодных вод и маловодие. В водах присутствует взвесь (повышенная эхоплотность жидкости), отмечается снижение биофизического профиля, признаки централизации кровообращения, и снижается внутриплацентарный кровоток. Также выполняют оценку степени зрелости плаценты (в случае перенашивания степень является третьей).
Последствия перенашивания
Переношенная беременность негативно влияет на состояние ребенка, приводит к осложнениям течения самой беременности и родов. В конце периода вынашивания перенашивание нередко является причиной развития у женщин анемии и гестоза. Помимо этого, возникают нарушения в системе свертывания крови и маловодие, которое оказывает патологическое воздействие на плод и течение процесса родов.

Особенности запоздалых родов
Возможные осложнения при запоздалых родах:
преждевременное излитие вод при «незрелой» или «недостаточно зрелой» шейке;
патологический прелиминарный период;
акушерские травмы (разрывы мягких тканей родовых ходов);
затяжное течение родов (отсутствие родовой доминанты и аномалии родовой деятельности);
аномалии родовых сил (чрезмерная плотность костей черепа приводит к нарушению его конфигурации, вследствие чего возникает слабость схваток или дискоординация);
возрастает риск возникновения инфекционных осложнений в раннем послеродовом периоде;
возрастает вероятность кровотечения в третьем периоде родовой деятельности или раннем послеродовом периоде;
преждевременная отслойка детского места или его приращение (вследствие структурных и обменных нарушений в плаценте).
Опасности для плода
Перенашивание для плода чревато:
гипоксия ребенка в процессе беременности или во время родов (старение плаценты вызывает фетоплацентарную недостаточность);
асфиксия ребенка в родах;
родовые травмы плода (переломы конечностей, внутричерепные кровоизлияния и кефалогематомы вследствие нарушения конфигурации головки из-за плотных костей черепа);
инфекционные процессы кожи и неврологические нарушения у новорожденного;
повреждение бронхолегочной системы (развитие ателектазов, бронхопневмонии и других осложнений у ребенка после его рождения);
смерть ребенка во время вынашивания, в ходе родов или в раннем неонатальном периоде.
Частота смертности ребенка прямо пропорциональна к сроку перенашивания. На 41-42 неделях она составляет 1,1%, летальный исход на 43 неделе фиксируется в 2,2% случаев, а при крайней степени перенашивания – более 44 недель показатель смертности возрастает до 6,6%.
Перенашивнание существенно увеличивает необходимость выполнения кесарева сечения. Помимо этого, пререношенные дети в будущем отстают в психическом и физическом развитии.

Акушерская тактика
Еще во время ведения беременности в женской консультации женщин с тенденцией к перенашиванию определяют в группу риска, а по достижению срока 40-41 неделя предлагают лечь в роддом. Ведение переношенной беременности заключается в определении готовности шейки матки к родам, мониторингом состояния плода и выявлении осложнений беременности и наличия экстрагенитальной патологии.
Перенашивание беременности входит группу относительных показаний к проведению абдоминального родоразрешения. Выполнение кесарева сечения проводится при наличии сопутствующих факторов:
разгибание конечностей ребенка, разгибательное вставление головки;
обвитие пуповины;
вторая и третья степень фетоплацентарной недостаточности;
отягощенный акушерский анамнез (беременность в результате проведения ЭКО, бесплодие, мертворождение в прошлом);
первые роды в 30 и более лет;
сужение таза;
предлежание плода тазовым концом к входу;
«незрелая» шейка матки.
При обнаружении пороков развития, которые несовместимы с жизнью (во время выполнения УЗИ), выполняют плодоразрушающую операцию.

После дородовой госпитализации в родильное отделение женщина подвергается определенным подготовительным мероприятиям.
Улучшение маточно-плацентарного кровотока
На фоне старения плаценты и частичной потери ее основных функций назначают препараты, которые улучшают кровообращение в системе матка-плацента: «Кокарбоксилаза», «Витамины», «Пирацетам», «Кавинтон», «Актовегин».
Формирование родовой доминанты
Используют такие физиотерапевтические процедуры: дарсонвализация молочных желез, иглорефлексотерапия, вибрационный массаж, воротник по Щербаку и анодическая гальванизация головного мозга.
Подготовка шейки матки
Для ускорения созревания шейки матки используют простогландины Е2. Простогландины вводят через цервикальный канал в виде вагинальных таблеток, пессариев и гелей. Для размягчения и раскрытия шейки матки также назначают палочки – ламинарии. Помимо этого, беременной назначают диету с высоким содержанием растительного жира (поскольку он содержит предшественников простагландинов) и препараты, которые стимулируют синтез протогландинов («Эссенциале-форте», «Ретинол», «Линетол»).

В процессе подготовки шейки в течение 5-7 дней ежедневно выполняют кардиотокографию (мониторинг сердцебиения плода), а также допплерометрическое исследование кровотока в системе мать-плацента-плод.
Ведение родов
Если шейка матки «зрелая», отягощающие факторы отсутствуют и у плода удовлетворительное общее состояние, роды проводят естественным путем. В случае развития патологического прелиминарного периода внутривенно вводят гинипрал. Стимуляция родов начинается со вскрытия плодного пузыря. Если в течение 4 часов не начались схватки, применяют внутривенную инфузию простагландинов. Процесс родов контролируется КТГ, с параллельной профилактикой развития внутриутробной гипоксии (глюкоза с аскорбинкой, пирацетам, кокарбоксилаза) и введение спазмолитиков с интервалом в 3 часа. При развитии осложнений и ухудшении состояния плода (недостаточно интенсивные схватки, клинически узкий таз) роды завершают при помощи кесарева сечения.

Часто задаваемые вопросы
У меня срок беременности составляет полную 41 неделю. Можно ли это считать перенашиванием?
Нет, однако следует обратиться к врачу, для того чтобы он пересчитал предполагаемый срок беременности при помощи всех способов и порекомендовал госпитализацию.
Может ли половой акт спровоцировать начало схваток?
Да. В случае перенашивания рекомендуют отказаться от соитий. Во-первых, мужская сперма содержит простагландины, которые стимулируют созревание шейки матки, во-вторых, во время оргазма выделяется вещество окситоцин, которое стимулирует сокращения матки.
Считается ли старение плаценты признаком перенашивания?
Практически всегда при проведении УЗИ определяется старение плаценты у женщин с перенашиванием беременности. Однако в некоторых случаях старение плаценты (в 3 степени зрелости) может быть диагностировано и на сроках в 27-32 недели. Это не является признаком перенашивания беременности, а говорит о наличии фетоплацентарной недостаточности.
В современном акушерстве принято считать беременность переношенной, если продолжительность ее превышает принятую норму на две недели. Такая беременность завершается запоздалыми родами. Правда, не во всех случаях переношенность ассоциируется с патологией, при том, что женщина носила ребенка дольше нормированного срока, и сами роды могут быть благополучными, и негативных последствий для плода тоже не будет.
Причины: перенашивание беременности
В норме беременность продолжается 10 акушерских месяцев или же 280 дней, что составляет 40 недель. Беременность, которая длится дольше 42 недель, считают переношенной. Почему именно 42 недели? Потому что физиологичной нормой считаются роды, которые проходят в период с 38 по 42 неделю. При этом важно понимать: понятия переношенная или переходенная беременность и перезрелый плод не имею знака равенства.
Так, случается, что ребенок родился после 42 недель беременности, но признаков перезрелости у него нет. Или, наоборот, может быть ребенок рожденный до ПДР (предварительной даты родов), но с признаками перезрелости.
Возможные причины переношенной беременности:
- Эндокринные патологии;
- Болезни органов пищеварения и печени;
- Травмы головного мозга, полученные ранее;
- Опухоли матки;
- Дисфункция яичников;
- Аборты в прошлом;
- Угроза прерывания данной беременности;
- Прогнозируемый крупный плод;
- Половой и/или общий инфантилизм;
- Психологические проблемы (страх родов, стрессы);
- Гиподинамия.

Переношенная беременность может быть и наследственной – если в роду мама и бабушка, к примеру, «перехаживали», есть риск, что и саму женщину ждут запоздалые роды. Также перехаживание может определяться причинами со стороны ребенка: это и некоторые пороки развития мозга, и патология почек, и гипоплазия надпочечников, и даже не самое благоприятное тазовое предлежание плода. Также часто переношенная беременность встречается в случае рождения младенца с синдромом Дауна.
Частые признаки переношенной беременности
Определить, что беременность переношенная, можно по характерным признакам. Есть некоторые особенности, которые выдают тот факт, что беременность переношенная. И не всегда эти признаки совпадают со сроком, который ставится по УЗИ.
Признаки переношенной беременности:
- Уменьшается окружность живота на 5-10 см из-за дегидратации (если перенашивание от 10 и более дней);
- Выраженное маловодие;
- Упругость кожи беременной снижается;
- Матка уплотняется за счет уменьшенного объема вод, а также сокращения мышц матки;
- Плотность костей черепа увеличивается, роднички и черепные швы становятся узкими и даже срастаются (это можно обнаружить при влагалищном исследовании);
- Характер сердечных тонов у малыша меняется, и это говорит о гипоксии плода;
- Вместо физиологично нормального молозива начинается выработка молока;
- Высота маточного дна увеличивается из-за гипертонуса матки и крупного плода.
Врач учитывает все эти признаки, и опирается также на другие данные, которые позволяют точно диагностировать срок беременности. Это не один показатель, а сразу несколько – осмотры в первом триместре с пальпацией, УЗИ, высчет даты родов по последним месячным и т.д. В соответствии с состоянием беременной и плода врач решает, можно ли дать женщине шанс еще немного переносить и родить самой, или стоит запускать механизм стимуляции родов.
Риски: чем опасно перенашивание беременности
Обычно страхи беременной связаны с преждевременными родами. Считается, что ребенок, который родился ранее срока не такой жизнеспособный, могут возникнуть проблемы с его здоровьем и т.д. Но если плод перенашивают, это тоже не так безобидно.
Важным, довольно опасным моментом считается старение плаценты. Она имеет свои степени зрелости, и чем они выше, тем меньше ресурсов остается в плаценте. Она становится «старой» и не может помочь малышу развиваться и не испытывать дискомфорта внутри матки. Ребенок начинает страдать от кислородного голодания.
Для плода перенашивание опасно:
- Гипоксией самого плода (и во время вынашивания, и в родовом процессе);
- Асфиксией ребенка в родах;
- Неврологическими нарушениями новорожденного;
- Родовые травмы ребенка (в том числе, внутричерепные кровоизлияния);
- Повреждение системы органов дыхания.

К сожалению, пусть и малый процент смертности плода и новорожденных, но все же приходится именно на диагноз «переношенная беременность». Если говорить о крайней степени переношенности, а это целых 44 недели и больше, смертность достигает более 6%. Также перенашивание – это большая вероятность того, что придется делать операцию кесарева сечения.
Ребенку может быть поставлен диагноз Синдром Беллентайна-Рунге – это и будут признаки перезрелости плода. Это «старческого вида» кожа, и длинные ногти на ручках, и зеленовато-желтый оттенок кожи. Сыровидной смазки на теле малыша очень мало, или нет вообще.
Для женщины запоздалые роды также являются рискованными. Если будущие мамы перехаживают, могут возникнуть аномалии родовых сил – слабость схваток и дискоординация. Роды могут быть затяжными, отягощенными акушерскими травмами. Возникает риск отслойки плаценты или приращения плаценты, а также инфекционных осложнений уже после родов.
Какие могут быть последствия: переношенные дети
Анатомия плода такова, что его черепные кости ближе к дате родов начинают затвердевать. Они уже не такие гибкие и подвижные, и это довольно опасно: во время родов кости должны приспособиться к тому родовому пути, который им предстоит пройти. Но для этого они должны быть подвижными, затвердевшие кости черепа уже не будут такими гибкими. Если вспомнить то, что ребенок еще и крупного веса, роды становятся травматичными.
К сожалению, не так редко случается, когда переношенные дети в родовом процессе наглотались околоплодных вод с содержанием мекония (первородного кала малыша), а это уже признак гипоксии плода.
Переношенные дети: последствия в будущем:
- Если даже после рождения ребенка у него не диагностировано каких-то проблем и патологий, они могут быть отдаленными;
- Это и патологии со стороны нервной системы – ДЦП (детский церебральный паралич);
- Поражения легких – частые респираторные инфекции в детстве, бронхиты и пневмонии.
Внутриутробная гипоксия опасна тем, что иммунная система ребенка не работает в норме. Ее отличает низкая сопротивляемость инфекциям. Может наблюдаться некоторое замедление физического развития.
Почему возникло перехаживание, правильно ли выставлены сроки – все это не предмет самостоятельных домыслов. У акушеров-гинекологов есть своя тактика ведения и родоразрешения переношенной беременности. В конце концов, есть и профилактика возможной патологии, и об этом врач говорит беременной еще в первом триместре.
Признаки и последствия: переношенная беременность (видео)
Сколько еще носить ребенка, нужно ли стимулировать роды – это будет решаться не кем-то, а лечащим врачом, и, скорее всего, в отделении патологии беременности. Настраивайтесь на самый удачный исход, доверяйте специалистам, ведите здоровый и физически, и психически образ жизни во время беременности.
Счастливых родов!
Желание каждой беременно женщины – выносить и родить ребенка в назначенный срок. Хорошо известны негативные последствия недоношенной беременности. Запоздалые роды сверх 40-42 недели гестации, встречаются реже, но и они несут опасность для ребенка.
Какая беременность считается переношенной?
В норме гестационный период составляет 40 недель или 280 дней. Однако, эти показатели являются усредненными и длительность беременности даже у одной и той же женщины может быть различной. У некоторых беременных роды происходят на 36-38 неделе, но ребенок рождается полноценным и без признаков недоношенности. Возможно и обратное явление: роды происходят в период с 40-й по 42-ю неделю без признаков переношенности.
Сколько можно перенашивать беременность без опасности развития патологий у ребенка?
Если после 40 недели роды не наступили, патологическое состояние диагностируется с учетом не календарных сроков, а состояния плаценты и плода.
Истинную (биологическую) переношенность определяют в том случае, когда срок беременности преодолевает отметку в 42 недели. В период с 40-й по 42-ю неделю речь ведут о «тенденции к перенашиванию». Роды, произошедшие в этот период, считаются срочными, иногда употребляется термин 40+. В данном случае важны не сроки, а состояние плаценты и плода. Иногда «старение» плаценты отмечают и на более ранних сроках (27-32 недели). В этих случаях речь идет о фетоплацентарной недостаточности.
Предположительную дату родов обычно рассчитывают от дня начала последней менструации. Дополнительным ориентиром служит дата первого шевеления плода. Не лишним будет учитывать длительность менструального цикла. Если протяженность цикла превышает 28 дней, вероятность родов после 40-й недели увеличивается.
У женщин, чей менструальный цикл составляет меньше 28 дней, срочные роды могут произойти в период с 36 по 38 неделю. Также следует учитывать тот факт, что при нерегулярном менструальном цикле могут произойти ошибки в подсчетах.
Причины патологического состояния
Частота родов после 40-42 недели составляет около 8 % случаев, увеличивая показатели заболеваний новорожденных до 29 %. Существует немало факторов, которые приводят к запоздалым родам. Главная причина такого явления – гормональный дисбаланс, вызывающий угнетение активности гормонов, отвечающих за родовую деятельность.
Есть и ряд других факторов, которые негативным образом сказываются на протекании гестации:
- расстройства функционирования органов половой сферы (позднее , нерегулярный менструальный цикл, половой инфантилизм);
- перенесенные инфекционные заболевания;
- наличие опухолей в матке (миома, фибромиома);
- заболевания эндокринной системы (патологии щитовидной железы, сахарный диабет, ожирение);
- воспалительные процессы в половых органах;
- сбои в работе яичников;
- перенесенные ранее многочисленные аборты;
- первая беременность после 35 лет;
- крупный плод или ;
- наследственный фактор.
Причина переношенной беременности может заключаться в патологии развития плода. Так, на сроке после 40-й недели, у новорожденного нередко диагностируют заболевания центральной нервной системы (гидроцефалия, микроцефалия), генетические заболевания (синдром Дауна), патологии в работе почек и надпочечников.
Одним из провоцирующих факторов является низкая физическая активность. В первую очередь, это касается тех будущих мам, которые много времени проводили, соблюдая постельный режим из-за . Не исключены и психологические причины. У женщин с нестабильной психической системой, склонных к приступам панических атак и депрессиям, отличающихся повышенной мнительностью и тревожностью, родовая активность может блокироваться подсознательно из-за повышенного страха перед родовым процессом.
Симптомы перенашивания
Для плода, находящегося в матке, природой предусмотрены идеальные условия для развития и защиты. Но по истечению положенного срока снижается количество околоплодных вод, что препятствует его дальнейшему развитию.

Переношенная беременность проявляется следующими признаками:
- уменьшение объема живота на 5-10 см;
- снижение массы тела на 1 кг и более;
- снижение упругости кожных покровов живота;
- гипертонус матки, повышение ее плотности, увеличение высоты тазового дна;
- наличие кислородного голодания плода – замедленное или учащенное сердцебиение, снижение количества суточных шевелений, повышение плотности костей черепа, узость родничков;
- незрелость шейки матки;
- истончение (старение) плаценты – изменение тканей, склероз сосудов, деформация ворсин хориона;
- выделение молока из сосков.
Наличие перечисленных признаков позволяет диагностировать переношенную беременность и считать состояние будущей матери патологическим и потенциально опасным. Обычно данные симптомы наблюдаются при задержке родов более чем на 10 дней.
Чем опасно перенашивание?
Одна из главных причин возникающих осложнений – маловодие. Оно провоцирует слабость родовой деятельности. Во время родоразрешения могут произойти преждевременное отхождение вод, кровотечения различной интенсивности.
Последствия для ребенка
Старение плаценты приводит к тому, что плод недополучает необходимых для его развития полезных веществ. Такая ситуация неминуемо ведет к гипоксии. Во время родов возрастает риск асфиксии (удушения), получения различных травм (внутричерепное излияние, перелом конечностей). Недостаточное поступление кислорода повреждает бронхолегочную систему и вызывает нарушения неврологического характера.
Дети, рожденные после переношенной беременности, часто страдают повышенной возбудимостью, плохо спят, непрерывно плачут, обильно срыгивают и плохо набирают вес. В дальнейшем у них нередко констатируют задержку физического, речевого и психического развития, появление таких заболеваний как эпилепсия, синдром дефицита внимания и гиперактивность.
- Аспирация мекония
Тяжелое поражение легких из-за попадания мекониальных масс. У новорожденного возникают трудности с дыханием, хрипы, деформация грудной клетки, беспокойное поведение. Необходимо срочное лечение, которое заключается в отсасывании содержимого изо рта и носоглотки ребенка при помощи специального аппарата. В дальнейшем существует повышенный риск заболеть астмой.
- Выраженная желтуха
Чрезмерное содержание билирубина в крови, внешне проявляющееся желтушным окрашиванием кожи, склер и слизистых. Желтуха характерна для большинства новорожденных, но в норме такое состояние проходит к 5-7 дню и не требует лечения. У переношенных младенцев физиологическая желтуха может перейти в патологическое состояние. Им требуется постоянное наблюдение у участкового педиатра и детского невролога.
- Родовые травмы
При родах после 40-й недели есть высокая вероятность травм мягких тканей, костей и суставов, внутренних органов, центральной нервной системы ребенка. К наиболее тяжелым травмам относятся повреждения головного мозга. Как следствие угнетены глотательный и сосательный рефлексы, нарушена терморегуляция тела, отмечают частую рвоту, судороги, дрожание конечностей. Характерны повышенное возбуждение, постоянный плач. В дальнейшем возможны развитие невротических состояний, отставание в интеллектуальном развитии, судорожные припадки, аутизм.
Особую опасность для здоровья матери и плода представляет переношенная беременность с рубцом на матке (следствие предыдущего или хирургического вмешательства). В этом случае чаще возникают такие опасные последствия как: несвоевременное отхождение околоплодных вод, слабость родовой деятельности, угроза разрывов матки, послеродовые кровотечения, асфиксия плода.
Чем больше срок переношенной беременности, тем выше риск смертности новорожденного. В случае тяжелого перенашивания (роды после 44-й недели) смертность достигает 7 %.
Как выглядит переношенный ребенок?
Для младенцев, родившихся в результате запоздалых родов, характерны следующие признаки:
- сморщенная кожа, недостаточный подкожно-жировой слой;
- наличие длинных волос и ногтей, выступающих за край фалангов;
- повышенная плотность костей, закрытые роднички;
- большая длина (свыше 55-56 см), крупные размеры головки.
Внешний вид может отличаться в зависимости от степени переношенности. Выделяют три степени перезрелости новорожденного:
- 1 степени (рождение на 41-й неделе) состояние младенца в целом удовлетворительное, отмечается учащенное сердцебиение, сухость кожи, повышенная активность. Длина превышает среднюю норму на 1-2 см.
- 2 степень (рождение на 42-43 неделе). Обычно возникают нарушения в деятельности дыхательной и нервной систем, которые внешне проявляются тяжелыми дыхательными движениями, переходящими в судороги. У ребенка четко выражены все признаки перезрелости, длина превышает нормальные показатели на 2-3 см.
- 3 степень перенашивания (диагностируется при родах в период после 44-й недели). У новорожденного есть все признаки перезрелости. В этом случае высока вероятность его гибели.
Диагностика
Во многих случаях для подтверждения переношенной беременности достаточно точного определения ее срока. Помимо данных о последней менструации, длительности менструального цикла, обращают внимание на размеры матки, данные гормонального исследования и ультразвукового сканирования.

Диагностика перенашивания важна не столько для того, чтобы констатировать факт его наличия, как для определения состояния плода и плаценты. Для этого производят акушерский и внутривлагалищный осмотр. Измеряют объем живота, отслеживают динамику набора веса, анализируют активность поведения плода. Это важно, поскольку при маловодии подвижность ребенка снижается. При влагалищном исследовании определяют степень зрелости и готовности к родам шейки матки, степень плотности костей черепа ребенка.
В современной медицине применяют следующие методы инструментальной диагностики:
- кровотока в сосудах матки и плаценты – предоставляет данные об интенсивности кровообращения, его снижение свидетельствует о нарушениях в функционировании плаценты.
- Кардиотокография – метод, позволяющий отследить динамику сокращений матки и сердечной деятельности плода.
- – полученная при помощи данного метода амниотическая жидкость дает возможность проанализировать ее на наличие вредных веществ (меконий, белок), отрицательно сказывающихся на развитии плода. Зеленоватый цвет вод свидетельствует о примеси мекония и подтверждает наличие гипоксии плода.
Тактика ведения родов
Что делать, если младенец не спешит появиться на свет? Женщину с предыдущими переношенными беременностями вносят в группу риска и предлагают ей госпитализацию в родильный дом на сроке 40-41 неделя.
В некоторых случаях показано проведение кесарева сечения:
- «неподготовленная» шейка матки;
- тазовое предлежание плода:
- предыдущие роды, закончившиеся гибелью ребенка, рождением мертвого младенца;
- узкий таз роженицы;
- беременность после 30 лет, наступившая после длительного лечения от бесплодия или в результате ЭКО;
- наличие рубцов на матке;
- обвитие пуповиной.
Кесарево сечение показано также при крупном плоде, что нередко бывает при переношенной беременности. Роды, протекающие естественным путем, чреваты разрывами для матери и родовыми травмами для новорожденного.
При отсутствии показаний к проведению кесарева сечения и наличии признаков перезрелости плода прибегают к искусственному родовозбуждению. Предварительно назначают ряд мероприятий, направленных на улучшение маточно-плацентарного кровотока, подготовку шейки матки к родоразрешению, расширение цервикального канала, стимуляцию сократительной активности матки.
Назначаются препараты, которые улучшают кровообращение в матке и плаценте, тем самым стимулируя начало родовой деятельности. Таким эффектом обладают препараты Актовегин, Кавинтон, Пирацетам. Показаны физиотерапевтические процедуры: массаж матки, иглорефлексотерапия.
Обязательным условием является подготовка к родам шейки матки. Для ее размягчения и раскрытия назначают прием простагландинов. Их выпускают в форме гелей или вагинальных таблеток. Дополнительно необходим прием препаратов, стимулирующих естественную выработку простагландинов (Ретинол, Эссенциале-Форте).
Применение Мифепристона
Данный препарат используется, в первую очередь, для и проведения абортов на ранних сроках беременности (до 6 недель). Проникая в организм, он блокирует действие прогестерона. Форма выпуска препарата – таблетки. Данное средство также применяется для стимуляции родовой деятельности при доношенной беременности, начиная с 38-й недели.

Профилактика
Специфических мер профилактики переношенной беременности не существует, тем более, что женщина не всегда может предугадать эту проблему заранее. Но если подобная ситуация наблюдалась у ближайших родственниц (матери, тети, бабушки), или у самой беременной были предыдущие случаи запоздалых родов, нужно тщательно соблюдать профилактические меры, чтобы не допустить патологий у ребенка.
К ним относятся:
- своевременное выявление и лечение эндокринных нарушений и воспалительных заболеваний органов малого таза;
- ответственное отношение к планированию беременности, исключение абортов;
- рождение первого ребенка до 35 лет;
- постановка на учет в женскую консультацию на ранних сроках (не позднее 12 недели);
- исключение вредных привычек;
- полноценное сбалансированное питание, богатое овощами, фруктами, кисломолочными продуктами, исключение из меню жирной, острой пищи, а также фаст фуда;
- тщательное слежение за протеканием менструального цикла с целью точного определения срока беременности и предполагаемой даты родов;
- регулярное посещение врача, выполнение всех его рекомендаций и назначений.