Готовимся к родам: какие анализы необходимо сдать. Стандартные процедуры при поступлении в роддом
18.07.2011, 12:44
18.07.2011, 12:51
Брали клинику, мазок на гонорею.
18.07.2011, 13:45
Девочки, в роддоме еще раз проверяют на вич и гепатиты? У меня два раза брали кровь из вены.
18.07.2011, 14:09
вообще,всегда берут кровь на СПИД-гепатит,так положено(типа доверяй,но проверяй:))).Еще из вены могли клинику,биохимию брать.Иногда группу крови берут.
Ну это то 99%, потому что я типа с длительным безводным была...
просто интересно на что еще дополнительно заодно проверили. Если на инфекции еще раз взяли, то самой тогда не надо еще раз идти...
Вообще,всегда берут кровь на СПИД-гепатит,так положено(типа доверяй,но проверяй:))).
Вы это точно знаете?
18.07.2011, 14:20
Вы это точно знаете?
Сколько лежала по всяким больницам(а за 7 лет набралось "лежаний"10,не меньше)-всегда брали эти анализы первым делом,чтобы исключить ошибки в уже имеющихся анализах...ну и знакомые-медики рассказывали....
18.07.2011, 14:21
18.07.2011, 14:28
На сколько я знаю,то на спид,гепатат не берут.Клинику обязательно проверяют,могут биохимию.У меня вот из вены вообще не брали(в отта)))
Может,зависит от политики учреждения?Видимо,я попадала на особо старательных:))А может из-за того,что я в группе риска по этим заболеваниям(стоматолог я),ведь профессию всегда спрашивают при поступлении....по крайней мере у меня:))
18.07.2011, 14:28
вообще,всегда берут кровь на СПИД-гепатит,так положено(типа доверяй,но проверяй:))).Еще из вены могли клинику,биохимию брать.Иногда группу крови берут.
Вы это точно знаете?
При поступлении в родильный дом кровь на RW, ВИЧ и гепатиты берут только в том случае, если с момента предыдущего анализа прошло более 2-х месяцев. Так же забор крови осуществляется, если какой-либо из этих анализов во время беременности был ложноположительным (для контроля) Ну, и у необследованных, естественно.
Клинику и биохимию при поступлении берут только по показаниям. Планово берут уже после родов.
Группу-резус берут всегда.
18.07.2011, 18:43
мда... понятно...
Шеффлера
18.07.2011, 22:08
**БегущаяВверх**
18.07.2011, 22:24
Вот если поступает роженица, у нее раскрытие на все пальцы и головка уже видна - когда брать кровь и ждать результатов? А если еще ночью?
Ну роды у нее примут. но анализ все равно возьмут. а там по факту уже.
Не знаю, как в роддомах. но в больницах свои лаборатории - я ночью поступила с подозрением на свинку - взяли анализ крови - через 2 часа сообщили, что это и есть свинка.
хотя точно такой же анализ у меня брали накануне по ДМС (на дом приезжала м\с) и готов он был только через неделю.:ded:
18.07.2011, 23:10
Клинический анализ крови,биохимию, мочи,мазок на гонорею.
Все это берут после родов.
А при поступлении в роддом вроде никаких анализов не берут, все уже должно быть в обменке за беременность вписано.
18.07.2011, 23:19
Вообще, вроде анализы на спид-гепатит-сифилис берут за беременность два раза: при постановке на учет и через полгода, т.е. примерно за месяц-два до родов. На мой удивленный взгляд мне сказали:ну с мужем-то вы общаетесь...Но мне попалась немного безответственная акушерка, которая второй раз меня на эту прелесть не направила, и при сдаче в девятку мне в приемном чуть не вызвали скорую и не транспортировали принудительно в инфекционный. И все это богатство брали уже в самом роддоме, на дородовом. еще побухтели, типа необследованная пришла, а у меня обменка толщиной с советскую энциклопедию.
Вот если поступает роженица, у нее раскрытие на все пальцы и головка уже видна - когда брать кровь и ждать результатов? А если еще ночью?
Для таких случаев в каждом роддоме есть внутренняя обсервация. женщину в родах никто не прогонит, а вот приперется может любая:001: с любой болячкой в любой роддом.
А как убедятся в благонадежности, переведут в чистую палату.
19.07.2011, 00:12
Брали кровь из пальца (даже не знаю, на что) и анализ мочи, всё уже после родов
19.07.2011, 01:27
Вообще, вроде анализы на спид-гепатит-сифилис берут за беременность два раза: при постановке на учет и через полгода, т.е. примерно за месяц-два до родов. На мой удивленный взгляд мне сказали:ну с мужем-то вы общаетесь...Но мне попалась немного безответственная акушерка, которая второй раз меня на эту прелесть не направила, и при сдаче в девятку мне в приемном чуть не вызвали скорую и не транспортировали принудительно в инфекционный. И все это богатство брали уже в самом роддоме, на дородовом. еще побухтели, типа необследованная пришла, а у меня обменка толщиной с советскую энциклопедию.
Вот если поступает роженица, у нее раскрытие на все пальцы и головка уже видна - когда брать кровь и ждать результатов? А если еще ночью?
Вообще-то их даже три раза берут, насколько я помню. Во всяком случае, в прошлый раз у меня точно три раза брали.
Если беременная «в родах» , это означает, что женщина прибыла либо со схватками, либо с отошедшими околоплодными водами и ей в ближайшие часы предстоит рожать. В этом случае последовательность процедуры следующие:
- беседа с акушеркой, с дежурным врачом, который заполняет документацию — карту родов;
- определение веса беременной;
- Беременная переодевается в одежду роддома или свое.
- Проводится очистительная клизма. В случае, если беременная поступает в потужном периоде, клизма не выполняется, она сразу же переводится в родильный зал.
- При необходимости проводится обработка области гениталий (выбривание), далее душ.
- Беременная направляется в отделение – физиологическое или обсервационное.
При обнаружении кровотечения или других состояний, угрожающих жизни и требующих немедленного родоразрешения, беременная может быть направлена в операционную прямо из приемного покоя только с минимальной обработкой или вовсе без нее.
В этом случае беременная направляется в отделение патологии либо домой. Процедуры, которые проводятся в этом случае следующие:
- Если беременная не госпитализируется, ей выдается на руки консультативное заключение с дальнейшими рекомендациями.
Беременная может находиться в отделении патологии , роды у нее могут быть плановыми, или же схватки могут начаться в любой момент. В этом случае ее ожидает следующее:
- Запись КТГ – сердцебиения плода.
- Очистительная клизма и душ.
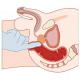
 Кардиотокография (КТГ)
Кардиотокография (КТГ)
Если женщина планируется на кесарево сечение , порядок действий тот же. Вечером накануне разрешается легкий ужин, утром можно выпить только немного чистой воды.
В родзале женщина определяется в одну из предродовых палат, где за ней будет установлено наблюдение, проводится КТГ-мониторинг состояния плода. Врач уточняет жалобы, анамнез женщины, изучает карту родов и при необходимости проводит осмотр на кресле.
Все время схваток женщина находится в предродовой палате, также разрешается перемещаться по коридору, принимать душ (как метод обезболивания).
С началом потужного период женщина укладывается на кресло в родзале, за состоянием плода врач следит по частоте сердцебиений (выслушивается стетоскопом или КТГ-монитором).
После рождения ребенка проводится осмотр родовых путей на предмет их разрыва. Еще два часа женщина находится под тщательным наблюдением медицинского персонала для своевременного выявления осложнений, после чего родильница переводится в палату.
Если экстренно или планово выполняется кесарево сечение , то сразу после операции женщина переводится в отделение реанимации для наблюдение – минимум на два часа, чаще всего на 12-24 часа.
Что еще будет после родов
- после естественных родов женщины пребывают в послеродовом отделении 3-5 дней, после кесарева сечения – до 10 суток;
- обработка швов два раза в сутки — промежности (при естественных родах), послеоперационного рубца (после кесарева сечения);
- выдача таблеток – при сопутствующих заболеваниях;
- установка внутривенных инфузий – после гестоза, кесарева сечения, после обильной кровопотери или других осложнений;
- при необходимости с женщинами проводят беседы о ГВ, обучают прикладывать ребенка;
- при осложненном течении родов женщина может направляться на дополнительные обследования или процедуры.
Процедуры перед выпиской из роддома включают:
- анализ крови и мочи, при необходимости биохимическое исследование, углубленные анализы мочи;
- осмотр швов и их обработка;
- влагалищное исследование на кресле;
- осмотр молочных желез;
- ультразвуковое исследование органов малого таза.
Отдельно обследование и осмотры проходит новорожденный. Если обнаруживаются какие-то отклонения или осложнения, мама с ребенком могут быть оставлены еще на некоторое время в роддоме. В некоторых больницах в таких случаях предполагается перевод в другое отделение.
Как только мама и малыш готовы к выписке, оформляются все документы: выписной эпикриз, документы на ребенка, при необходимости и другие.
Читайте подробнее в нашей статье о процедурах в роддоме.
Читайте в этой статье
Что будет сразу после поступления в роддом
Родильный дом — для многих это полное загадок леченое учреждение, ведь еще с советских времен беременных и рожениц принято с момента поступления и до выписки не выпускать даже к родственникам, а общаться «через оконное стекло». Для того, чтобы чувствовать себя спокойно и быть готовой ко всем манипуляциям полезно знать, какие процедуры в роддоме проводятся на разных этапах.
Беременные поступают в родильный дом по двум причинам:
- по направлению врача женской консультации;
- самостоятельно или на машине скорой помощи с какими-то жалобами.
Если беременная «в родах»
Это означает, что женщина прибыла либо со схватками, либо с отошедшими околоплодными водами и ей в ближайшие часы предстоит рожать. В этом случае последовательность процедуры, которые будут выполнены при поступлении в роддом, следующие:
- беседа с акушеркой, а затем с дежурным врачом, который заполняет документацию — карту родов;
- осмотр врачом, выслушивание сердцебиения плода;
- измерение окружности живота и высоты стояния дна матки;
- определение веса беременной;
- измерение артериального давления.
- Беременная переодевается в одежду (халата, тапочки, белье) роддома или свое — зависит от учреждения.
- Проводится очистительная клизма. В случае, если беременная поступает в потужном периоде, клизма не выполняется, и она сразу же переводится в родильный зал.
- При необходимости проводится обработка области гениталий (выбривание), далее следует принять душ.
- Беременная направляется в отделение — физиологическое или обсервационное, исходя из клинической ситуации.
Мнение эксперта
Дарья Широчина (акушер-гинеколог)
При обнаружении кровотечения или других состояний, угрожающих жизни и требующих немедленного родоразрешения беременная может быть направлена в операционную прямо из приемного покоя только с минимальной обработкой или вовсе без нее.
Если предвестники родов или другие проблемы
В этом случае беременная направляется в отделение патологии либо домой (например, если отказывается от госпитализации или состояние ее не требует стационарной помощи). Процедуры, которые проводятся в этом случае следующие:
- Беседа с акушеркой и врачом, оформление необходимой документации.
- Осмотр на гинекологическом кресле.
- Измерение веса, АД, параметров беременной.
- Если беременная не госпитализируется, ей выдается на руки консультативное заключение о ее состоянии с дальнейшими рекомендациями.
- При необходимости женщина направляется в отделение патологии или палату родзала для наблюдения.
Процедуры для подготовки в день родов
Если женщина поступает в роддом со схватками или отошедшими водами, алгоритм действий и все процедуры перед родами описаны в предыдущем пункте.
Но беременная может находиться в отделении патологии беременных и род у нее могут быть плановыми или же схватки могут начаться в любой момент. В этом случае ее ожидает следующее:
- Осмотр лечащего или дежурного врача, при необходимости — заведующего отделения.
- Запись КТГ — сердцебиения плода.
- Очистительная клизма и душ.
- Перевод в обсервационное или физиологическое родильное отделение.
Если женщина планируется на кесарево сечение, порядок действий тот же. Вечером накануне разрешается легкий ужин, утром — можно выпить только немного чистой воды.
Также беременная должна собрать все свои вещи, если она до этого находилась в отделении патологии. Часть можно будет взять с собой в родзал, другую необходимо будет сдать в камеру хранения.
Смотрите в этом видео о подготовительных процедурах перед родами:
В родзале
Родильный зал включает в себя смотровую (как правило, несколько), предродовые палаты, где женщины находятся во время схваток, а также сами родильные комнаты (залы) — в них находятся специальные кресла, столик для обработки новорожденного, а также оборудование и инструменты, которые могут понадобиться во время родов, все стерильное, а расходные материалы — одноразовые (пеленки и т.п.).
Также в состав родзала входит операционная, куда при необходимости могут женщину направить срочно в родах.
После поступления в родзал женщина определяется в одну из предродовых палат, где за ней будет установлено наблюдение (в том числе и видео), проводится КТГ-мониторинг состояния плода. Врач, который в это время отвечает за родзал, уточняет жалобы, анамнез женщины, изучает карту родов и при необходимости проводит осмотр на гинекологическом кресле.
Если роды протекают без осложнений, то кратность влагалищных исследований следующая:
- каждые четыре часа в процессе родов;
- после излития околоплодных вод;
- при подозрении на возникновение осложнений.
Все время схваток женщина находится в предродовой палате, также разрешается перемещаться по коридору, принимать душ (как метод обезболивания).
С началом потужного период решается вопрос о переводе в сам родильный зал. Здесь женщина укладывается на кресло, за состоянием плода врач следит по частоте сердцебиений (выслушивается стетоскопом или КТГ-монитором).
После рождения ребенка проводится осмотр родовых путей на предмет их разрыва. При необходимости врач выполняет ушивание, а также дополнительные манипуляции. Еще два часа женщина находится под тщательным наблюдением медицинского персонала для своевременного выявления осложнений. После чего родильница переводится в палату совместного пребывания с малышом.
Если экстренно или планово выполняется кесарево сечение, то сразу после операции женщина переводится в отделение реанимации для наблюдение — минимум на два часа, чаще всего на 12-24 часа. После этого она также переводится в послеродовую палату.
Смотрите в этом видео о том, как ухаживать за швом после кесарева сечения:
Что еще будет после родов
Как только врачи уверены в стабильности состояния женщины, она переводится в послеродовое отделение. После естественных родов женщины пребывают здесь 3-5 дней, после выполнения кесарева сечения — до 10 суток. При необходимости срок может быть продлен. То, какие процедуры будут выполняться женщине после этого, зависит от того, как протекали ее роды.
При необходимости с женщинами проводят беседы о грудном вскармливании, обучают тому, как правильно прикладывать ребенка.
При осложненном течении родов женщина может направляться на дополнительные обследования или процедуры (например, физиолечение), которые делают непосредственно в роддоме.
Особенности перед выпиской из роддома
В зависимости от состояния родильницы врач определяет время ее выписки. Накануне необходимо пройти минимальное обследование и осмотр. Процедуры перед выпиской из роддома включают следующее:
- анализ крови и мочи, при необходимости — более широкое исследование, включающее биохимическое исследование, углубленные анализы мочи;
- осмотр швов и их обработка;
- влагалищное исследование на кресле — определяется темпы сокращения матки, характер выделений из половых путей;
- осмотр молочных желез;
Отдельно обследование и осмотры проходит новорожденный. Если у малыша обнаруживаются какие-то отклонения или осложнения, мама с ребенком могут быть оставлены еще на некоторое время в роддоме. В некоторых больницах в таких случаях предполагается перед в другое отделение (реабилитации) или даже детскую больницу.
Как только мама и малыш готовы к выписке, оформляются все документы — выписной эпикриз, документы на ребенка, при необходимости — другие. Часть из них впоследствии женщина должна предоставить педиатру, другую — гинекологу по месту жительства.
Подготовка к родам универсальная и выполняется во всех родильных домах, но в каждом лечебном учреждении возможны свои подходы и нюансы. Например, где-то разрешается посещение родственников все время пребывания в роддоме и даже на родах. В других же — такое категорически запрещается и даже своя одежда не разрешается. Поэтому при направлении в стационар в плановом порядке следует заранее узнать такие нюансы.
Полезное видео
Смотрите в этом видео об особенностях послеродового периода:
Обращаться в женскую консультацию для постановки на учет лучше всего на сроке беременности 6–8 недель. Для оформления нужно предъявить паспорт и полис обязательного медицинского страхования (ОМС). Кстати, при ранней постановке на учет (до 12 недель) полагается единовременное денежное пособие. При нормальном течении беременности рекомендуется посещать гинеколога не менее семи раз за весь период вынашивания ребенка. В I триместре – раз в месяц, во II триместре – раз в 2–3 недели, с 36 недели и до родов – раз в неделю. Также за время беременности нужно будет обязательно пройти три скрининговых ультразвуковых исследования: на сроке 11–14 недель, 18–21 неделя и 30–34 недели.
На первом приеме акушер-гинеколог осматривает женщину, подтверждает факт беременности, оценивает состояние стенок влагалища и шейки матки. Также доктор измеряет вес, рост, артериальное давление и размер таза будущей мамы – в дальнейшем эти параметры будут фиксироваться при каждом осмотре. Помимо этого, врач заполняет необходимые документы, дает рекомендации по питанию и приему витаминов, выписывает направления на анализы и к другим специалистам.
Мазок на флору при беременности. Врач обязательно берет мазок на флору и цитологию для микроскопического исследования. Повторно мазок на флору при беременности берут на 30-й и 36-й неделе. Анализ позволяет определить развитие воспалительного процесса, выявить инфекции. При любых отклонениях от нормы назначают дополнительные исследования, к примеру тест на заболевания, передающиеся половым путем (ЗППП). Если их обнаруживают, врач принимает решение о целесообразности лечения. Некоторые инфекции представляют опасность для нормального развития плода, могут привести к появлению хромосомных отклонений, поражению плаценты и различных органов ребенка – их имеет смысл лечить. Из медикаментозных препаратов чаще всего применяют средства местного воздействия, не содержащие антибиотиков (свечи, кремы); начиная со второго триместра беременности, врач может назначить антибактериальные препараты.
Общий анализ мочи при беременности. Позволяет быстро оценить общее состояние здоровья беременной женщины и работу ее почек. В дальнейшем его проводят при каждом посещении врача в течение всего срока вынашивания ребенка. Собирать мочу нужно в специальный пластиковый контейнер (их можно купить в аптеке) утром, сразу после пробуждения. В ночное время почки работают активнее, в результате моча становится более концентрированной – это позволяет точнее провести диагностику.
В норме моча должна быть светло-желтой и практически прозрачной. Темная, мутная моча – верный признак отклонений в работе организма. Это могут быть, например, заболевания почек, органов мочеполовой системы, развитие инфекций или диабета и многое другое. Точнее определить, что именно не в порядке, сможет врач после изучения результатов анализа мочи. По изменениям некоторых показателей можно заподозрить развитие гестационного пиелонефрита (инфекционного воспаления почек, часто возникающего у беременных женщин из-за затрудненного оттока мочи) или гестоза (осложнение беременности, которое проявляется повышением давления, отеками и появлением белка в моче). Таким образом, регулярное исследование мочи позволяет своевременно отследить возникновение многих серьезных болезней и начать их лечение.
Общий (клинический) анализ крови при беременности. Один из самых информативных анализов, наряду с анализом мочи позволяет оценить состояние здоровья женщины в целом, указывает на наличие проблем в работе определенных систем организма. Анализ крови при беременности сдают три раза: при постановке на учет и затем в каждом триместре (в 18 и 30 недель), а при необходимости – чаще. Это позволяет врачу, ведущему беременность, следить за динамикой состояния пациентки и контролировать важные показатели. По результатам клинического анализа крови при беременности определяют количество лейкоцитов, тромбоцитов, гемоглобина, оценивают СОЭ и другие показатели. Например, высокий уровень лейкоцитов и нейтрофилов указывает на то, что в организме идет воспалительный процесс. Низкий уровень гемоглобина говорит о дефиците железа в организме и вероятности развития анемии. Данное заболевание опасно тем, что плод недополучает кислород, это негативно влияет на его развитие, также повышается риск выкидыша и преждевременных родов. Высокие показатели по СОЭ (скорость оседания эритроцитов) говорят о возможном развитии сразу нескольких серьезных заболеваний, вплоть до онкологических, в этом случае проводят дополнительные исследования для уточнения диагноза. Тромбоциты отвечают за свертываемость крови, поэтому их высокий уровень говорит о том, что существует риск образования тромбов.
Коагулограмма. О том, как работает свертывающая система крови, судят и по коагулограмме, этот анализ делают раз в триместр, если нет отклонений. Показатели здесь в норме выше, чем до наступления беременности, так как во время нее повышается активность свертывающей системы.

Биохимический анализ крови при беременности. Обычно его делают одновременно с другими анализами крови. Он помогает выявить сбои в работе различных органов. Например, высокий уровень креатинина и мочевины указывают на нарушение работы почек. Высокий билирубин говорит о возможных проблемах с печенью, в том числе, о развитии желтухи беременных. Очень важный показатель – уровень глюкозы (анализ крови на сахар). Позволяет оценить работу поджелудочной железы и не пропустить начало развития довольно частого осложнения беременности – гестационного диабета. Это происходит потому, что во время беременности на поджелудочную железу приходится большая нагрузка. Повышенный уровень глюкозы в крови указывает на то, что железа не справляется со своими задачами.
Анализ на группу крови и резус-фактор. Врачи обязаны провести этот тест, даже если вам его уже делали раньше. Точно определить группу крови будущей мамы очень важно, так как в случае большой кровопотери или внеплановой операции эта информация может срочно понадобиться врачам, а делать анализ уже не будет времени. Если у женщины отрицательный резус-фактор, а у отца ребенка – положительный, возможно возникновение резус-конфликта, когда организм мамы будет воспринимать ребенка как чужеродное тело и вырабатывать антитела, чтобы устранить его. Это может иметь серьезные последствия: вызвать развитие анемии, выкидыш или внутриутробную гибель плода. Поэтому, если выясняется, что у женщины отрицательный резус-фактор, кровь сдает отец ребенка. Если у него положительный резус-фактор, будущая мама регулярно сдает анализ, чтобы отследить появление антител: один раз в месяц до 32-й недели беременности, а после этого срока и до конца беременности – два раза в месяц. Если это первая беременность и до 28-й недели антитела не появились, врачи предлагают ввести специальный препарат, блокирующий выработку антител в дальнейшем.
.jpg)
. Инкубационный период этих заболеваний длительный, они могут проявить себя не сразу или вовсе не проявляться в период беременности, результаты анализов также некоторое время могут быть отрицательными. Поэтому на ВИЧ и гепатит кровь проверяют два раза – в начале беременности и на 30–35-й неделе. Для диагностики сифилиса используют тест на реакцию Вассермана (RW) – его делают при постановке на учет, на сроке 30–35 недель и за 2–3 недели до предполагаемой даты родов. Если какое-либо из перечисленных серьезных заболеваний выявляется на раннем сроке, возможен вариант прерывания беременности, если на позднем – врач по возможности назначает лечение.
Анализ крови на . Сюда относят: токсоплазму, краснуху, цитомегаловирус, герпес и некоторые другие инфекции. Они опасны не столько для здоровья мамы, сколько для развития ребенка. Если женщина до беременности перенесла заболевания, которые вызывают перечисленные инфекции, то у нее должен выработаться иммунитет к потенциально вредным для плода TORCH-инфекциям, а в крови будут присутствовать специальные антитела – их наличие и позволяет выявить данный анализ. Если же антител нет, врач расскажет будущей маме о мерах профилактики, которые она должна соблюдать.
Также в первые две недели после обращения в женскую консультацию женщине нужно будет посетить терапевта, эндокринолога, офтальмолога и отоларинголога, сделать электрокардиограмму. Если у будущей мамы есть проблемы со здоровьем, какие-либо хронические заболевания – могут понадобиться консультации других специалистов и дополнительные обследования при беременности.
Если беременность поздняя или есть другие показания, между 10-й и 12-й неделями врач может назначить пробу на ворсины хориона (ПВХ) – исследование тканей плаценты для определения хромосомных нарушений у зародыша.
«Двойной тест»
На сроке 11–14 недель по плану обследования при беременности делают первый скрининг, или «двойной тест». Его тоже используют, чтобы выяснить, есть ли риск появления у плода хромосомных отклонений, таких как синдром Дауна. Скрининг включает в себя ультразвуковое исследование, анализ крови для определения уровня хорионического гонадотропина человека (ХГЧ) и белка, который вырабатывается плазмой (РАРР-А).
Обследования при беременности: второй триместр (с 14-й по 27-ю неделю)
Во II триместре рекомендуется посещать гинеколога раз в 2–3 недели, с 16-й недели врач во время осмотра начинает измерять высоту положения дна матки и объем живота, чтобы определить, правильно ли проходит развитие ребенка. Эти параметры будут фиксироваться при каждом посещении. В 18–21 неделю проводят второй скрининг или «тройной тест». С его помощью снова определяют наличие ХГЧ, альфа-фетопротеина (АФП) и свободного эстриола (стероидного гормона). Все вместе эти показатели позволяют врачам сделать достаточно точный прогноз. Однако даже если обнаружится, что риск развития патологии у ребенка велик – это еще не приговор. В этом случае проводят дополнительные уточняющие исследования, например анализ околоплодных вод (между 14-й и 20-й неделями).

Также в период с 18-й по 21-ю неделю проводят второе плановое УЗИ, во время которого оценивают состояние плаценты и околоплодных вод, соответствие развития ребенка нормам, также уже можно определить пол малыша.
Обследования при беременности: третий триместр (с 28-й по 40-ю неделю)
Как правило, на 30-й неделе врач женской консультации оформляет декретный отпуск и выдает беременной обменную карту. От 30-й до 34-й недели делают УЗИ в третий раз – для определения роста и приблизительного веса плода, его положения в матке, состояния плаценты, количества и качества околоплодных вод, наличия обвития пуповины. На основе этих данных врач дает рекомендации относительно способа родоразрешения.
На сроке 32–35 недель проводят кардиотокографию (КТГ) – исследование работы сердечно-сосудистой системы эмбриона и его двигательной активности. При помощи этого метода можно определить, насколько хорошо себя чувствует ребенок.
С 36-й недели и вплоть до родов врач проводит плановый осмотр каждую неделю. В течение всего периода вынашивания малыша гинеколог может назначать дополнительные анализы или отправлять будущую маму на консультации к другим врачам – все зависит от особенностей течения беременности.
.jpg)
Обменная карта – самый главный документ будущей мамы
Обменную карту выдают в женской консультации на сроке 22–23 недели, и лучше всегда иметь ее при себе. Это важный медицинский документ беременной женщины, который понадобится при оформлении в роддом.
Обменная карта состоит из трех частей (талонов):
- Сведения женской консультации о беременной. Сюда акушер-гинеколог, наблюдающий женщину на протяжении всего периода беременности, вносит основную информацию: личные данные будущей мамы, группу крови и , перенесенные и хронические заболевания, сведения о предыдущих беременностях и родах, результаты осмотров, анализов, скринингов, УЗИ, КТГ, заключения других специалистов. Ознакомившись с этими данными, врач в роддоме сможет узнать всю необходимую информацию об особенностях данной беременности и оценить состояние здоровья женщины.
- Сведения родильного дома о родильнице. Заполняет врач перед выпиской женщины из роддома – вносит информацию о том, как прошли роды и период после них, о наличии каких-либо осложнений, делает отметки о необходимости дальнейшего лечения. Эту часть карты нужно будет отдать врачу женской консультации.
- Сведения родильного дома о новорожденном. Здесь фиксируют все параметры малыша: рост, вес, оценку по шкале Апгар (суммарный анализ пяти важных критериев состояния младенца) и другие. Эту часть карты нужно будет передать педиатру, который будет наблюдать ребенка, он заведет медицинскую карту и перенесет туда все необходимые данные.
Примерный график обследования при беременности:
|
При постановке на учет (8–12 недель) |
|
| В течение 2 недель после постановки на учет |
|
| 11-14 недель |
|
| 16 неделя |
|
| 18-21 недель |
|
| 20 неделя |
|
| 22 неделя |
|
| 24 неделя |
|
| 26 неделя |
|
| 28 неделя |
|
| 30 недель |
|
| 30-34 недель |
|
| 32-35 недель |
|
| 36 неделя (и далее - раз неделю до родов) |
|
Какие анализы необходимо сдавать беременным по мере приближения родов, и с какой целью это делается.
На протяжении всего срока беременности будущая мама должна добросовестно регулярно посещать своего врача или акушерку. Это необходимо для полного отслеживания хода беременности, выявления каких-либо отклонений или особенностей. Перед родами визиты должны участиться по мере необходимости, но не менее одного раза в неделю. На каждом приеме осматривается живот, измеряется величина матки, прослушивается сердцебиение ребенка и его положение. В последний месяц контрольные осмотры и анализы перед родами становятся еще более частыми. Измерение веса, кровяного давления, УЗИ, взятие мочи и крови – все это необходимые анализы перед родами.
Прибавка в весе
Регулярно взвешиваться необходимо для того, чтобы контролировать прибавку в весе, которая не должна быть слишком большой. По сравнению с незначительными прибавками в начале срока, уже после 12 недель они становятся регулярными и составляют примерно по 0,5 килограмма в неделю. За все время беременности средняя прибавка в весе составляет около 12 килограмм (в этот вес входят вес плода, околоплодных вод, плаценты и набухшей груди). К последним двум неделям конца срока беременности может наблюдаться даже некоторое снижение веса роженицы. Потеря может составлять около 1,5 килограммов. Это происходит потому, что организм теряет большое количество жидкости.
Регулярные измерения
В необходимые анализы перед родами входит измерение артериального давления. Оно измеряется на каждом приеме, его перепады внимательно отслеживаются, так как внезапное повышение давления может служить поводом для серьезных опасений. Потому что может быть признаком преэклампсии (позднего токсикоза беременности). Ультразвуковое обследование проходят все беременные женщины в обязательном порядке. Перед родами роженица в последний раз должна пройти УЗИ и таких специалистов как окулист, ЛОР, невропатолог и терапевт.
Общие анализы
Анализы перед родами обязательно включают анализы мочи и крови. Эти анализы сдаются беременной женщиной регулярно. Кровь в начале беременности сдается на определение группы крови и присутствие или отсутствие анемии. Позже, на 16-18 неделе кровь иногда сдается для выявления порока развития позвоночника у ребенка. Перед родами моча и кровь исследуется на наличие белка и сахара, которые могут быть признаками позднего токсикоза и диабета. Анализ жидкости, окружающей малыша, или так называемый амниоцентез позволяет выявить тяжелые заболевания, среди которых присутствует синдром Дауна. Этот анализ производится только в случае острой необходимости (при подозрении на заболевания подобного рода), так как является опасным и может привести к потере ребенка.
Показатели нормальной беременности
Предродовые анализы и анализы, которые сдавала роженица на протяжении всего срока вынашивания ребенка, являются обязательными показателями протекания беременности. Они необходимы для того, чтобы врачи и акушеры в полной мере оценили состояние здоровья матери и плода на момент родов. Это позволяет медицинскому персоналу достаточно полно подготовиться к самому процессу родов. Он пройдет запланировано, а не экстренно, вне зависимости от того будут ли роды естественными или же даже будет решено сделать кесарево сечение. При таком сценарии родов больше шансов на благополучный исход, когда здоровью матери и ребенка ничего не угрожает. Так как приняты необходимые меры предосторожности, подготовлено специальное оборудование и препараты, которые могут понадобиться недоношенным детям или роженице при кровотечении.
Как правило, каждая беременная женщина за 9 месяцев сдает уйму разнообразных . Это и общие анализы мочи и крови, и анализы на различные заболевания, передающиеся половым путем, и анализы, выявляющие отклонения в состоянии здоровья или развитии малыша. Тем не менее, может случиться так, что женщине придется сдать некоторые анализы даже тогда, когда она попадет в роддом, лелея мысль, что вот-вот встретиться с самым родным человечком в мире. Зачем это нужно? И какие анализы могут потребоваться в роддоме?
Практика показывает, что до родов в роддоме сдают анализы не все. Перед важным событием, которое вскоре произойдет, необходимо провести исследования только той категории женщин, у которой наблюдались проблемы со здоровьем или с вынашиванием на протяжении всей беременности. Возможно, что-то пошло «не так» с началом родового процесса. Отвечая на вопрос, зачем это нужно, можем сказать, что от знания того, в каком состоянии находятся мама и малыш, зависит и выбор способа родоразрешения, и готовность медперсонала быстро и квалифицированно отреагировать на появление . Именно результаты самых последних анализов помогают спрогнозировать события ближайшего времени.
К самым простым анализам относят общие анализы крови и мочи. Кровь сдают на определение , ретикулоцитов, тромбоцитов, а также СОЭ. Анализ крови на свертываемость позволит врачам определить риск возникновения кровотечений в родах. Более того, с помощью анализа крови можно определить, не происходит ли в организме беременной воспалительный процесс или какие-либо другие нарушения. Не менее информативен и анализ мочи.
Возможно, из половых органов женщины возьмут мазок, чтобы определить, нет ли в данный момент обострений различных заболеваний. Речь идет о вагинальном , и других ЗППП. Бывает, что эти заболевания впервые диагностируются именно незадолго до родов, когда времени на лечение уже не осталось. Тогда, исходя из результатов анализов, врачи могут принять решение о проведении операции кесарева сечения. Иногда, о срочном.
Перед родами, непосредственно в роддоме, врач может взять на анализ амниотическую жидкость. Напомним, так называют воды, в которых малыш плавает на протяжении 9 месяцев. От состояния вод зависит его здоровье и самочувствие. Конечно, время от времени воды обновляются, но это происходит не так быстро, поэтому, если до родов осталось совсем немного, в лучшую сторону уже ничего не изменится. Если окажется, что воды мутные, то врач сможет принять решение об экстренном искусственном стимулировании родового процесса или проведении кесарева.
Впрочем, вам незачем волноваться, отправляясь в роддом. Если выбрали клинику или роддом, врачам, которым доверяете, будьте спокойны: они все сделают правильно. Вы же настройтесь на позитивный лад и наслаждайтесь мыслью, что очень скоро вы станете МАМОЙ. Легких вам родов!
Специально для - Ольга Павлова